Для разных людей характерна различная способность инсулина стимулировать усвоение глюкозы. Важно знать, что человек может иметь нормальную чувствительность к одному или более эффектам этого соединения и в то же время - абсолютную устойчивость к другим. Далее разберем понятие "инсулинорезистентность": что это такое, как проявляется. 
Прежде чем разбирать понятие "инсулинорезистентность", что это такое и какие признаки имеет, следует сказать, что это расстройство встречается достаточно часто. Более чем 50% людей с гипертензией страдают данной патологией. Чаще всего инсулинорезистентность (что это такое, будет описано ниже) обнаруживается у пожилых. Но в ряде случаев она выявляется и в детстве. Синдром инсулинорезистентности зачастую остается не распознанным до того, как не начинают проявляться нарушения обменных процессов. В группу риска входят лица с дислипидемией либо нарушенной толерантностью к глюкозе, ожирением, гипертензией.
Что это такое? Какие особенности имеет нарушение? Метаболический синдром инсулинорезистентности представляет собой неправильный ответ организма на действие одного из соединений. Концепция применима к разным биологическим эффектам. Это, в частности, относится к влиянию инсулина на белковый и липидный обмен, генной экспрессии, функции сосудистого эндотелия. Нарушенный ответ приводит к увеличению концентрации соединения в крови относительно необходимого для имеющегося объема глюкозы. Синдром инсулинорезистентности – сочетанное нарушение. Оно предполагает изменение толерантности к глюкозе, диабет 2 типа, дислипидемию, ожирение. "Синдром Х" предполагает также и устойчивость к захвату глюкозы (инсулин-зависимому). 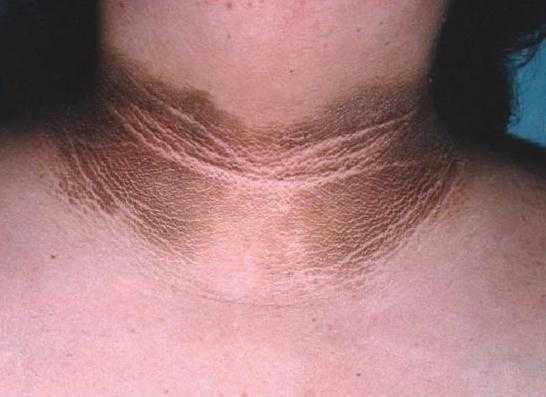
Полностью его изучить специалистам на сегодняшний день не удалось. Расстройства, которые приводят к развитию инсулинорезистентности, могут отмечаться на следующих уровнях:
Аномалии инсулиновых молекул достаточно редки и не обладают клиническим значением. Плотность рецепторов может быть понижена у больных в связи с отрицательной обратной связью. Она обусловлена гиперинсулинемией. Часто у пациентов отмечается снижение числа рецепторов в умеренной степени. В данном случае уровень обратной связи не считается критерием, по которому определяют, какую степень имеет инсулинорезистентность. Причины расстройства сводятся специалистами к пострецепторным нарушениям передачи сигнала. К провоцирующим факторам, в частности, относят:

Это основные факторы, которые чаще остальных могут провоцировать инсулинорезистентность. Лечение включает в себя применение:
Влияние на обмен глюкозы происходит в жировой ткани, мышцах и печени. Скелетная мускулатура метаболизирует примерно 80% этого соединения. Мышцы в данном случае выступают в качестве важного источника инсулинорезистентности. Захват в клетки глюкозы осуществляется посредством специального транспортного белка GLUT4. При активации рецептора к инсулину запускается серия реакций фосфолирования. Они в конечном итоге приводят к транслокации GLUT4 в клеточную мембрану из цитозоля. Так глюкоза получает возможность войти в клетку. Инсулинорезистентность (норма будет указана далее) обуславливается понижением степени транслокации GLUT4. При этом отмечается понижение использования и захвата глюкозы клетками. Вместе с этим, кроме облегчения глюкозного захвата в периферических тканях, при гиперинсулинемии подавляется продукция печенью глюкозы. При СД 2 типа она возобновляется.
Оно сочетается с инсулинорезистентностью достаточно часто. При превышении пациентом веса на 35-40% чувствительность понижается на 40%. Находящаяся в передней брюшной стенке жировая ткань имеет более высокую метаболическую активность, чем та, что расположена ниже. В ходе медицинских наблюдений установлено, что усиленное высвобождение в портальный кровоток жирных кислот из абдоминальных волокон провоцирует продукцию печенью триглицеридов.
Инсулинорезистентность, симптомы которой связаны с нарушением обменных процессов преимущественно, может подозреваться у больных с абдоминальным ожирением, гестационным СД, семейным анамнезом по СД 2 типа, дислипидемией и гипертензией. В группе риска и женщины с СПКЯ (поликистозом яичников). В связи с тем, что ожирение выступает маркером инсулинорезистентности, необходимо оценить характер, по которому идет распределение жировой клетчатки. Ее расположение может быть по гинекоидному – в нижней части туловища, или по андроидному типу – в передней стенке брюшины. Накопление в верхней половине тела отличается более значимым прогностическим фактором инсулинорезистентности, измененной толерантности к глюкозе и СД, чем ожирение в нижних участках. Для выявления количества жировой абдоминальной ткани можно воспользоваться следующим методом: определить отношение объемов талии, бедер и ИМТ. При показателях 0.8 для женщин и 0.1 для мужчин и ИМТ больше 27 диагностируют абдоминальное ожирение и инсулинорезистентность. Симптомы патологии проявляются и внешне. В частности на коже отмечаются морщинистые, шершавые гиперпигментированные участки. Чаще всего они появляются в подмышечных впадинах, на локтях, под молочными железами. Анализ на инсулинорезистентность представляет собой расчет по формуле. HOMA–IR высчитывается следующим образом: инсулин натощак (мкЕд/мл) x глюкоза натощак (ммоль/л). Полученный результат делится на 22.5. В итоге получится индекс инсулинорезистентности. Норма - <2,77. При отклонении в сторону увеличения может диагностироваться расстройство чувствительности тканей. 
Сегодня отсутствует единое объяснение механизма влияния инсулинорезистенотности на поражение сердечно-сосудистой системы. Может отмечаться прямое воздействие на атерогенез. Оно вызвано способностью инсулина к стимулированию синтеза липидов и пролиферации гладкомышечных компонентов в стенке сосудов. Вместе с этим атеросклероз может быть вызван сопутствующими обменными нарушениями. К примеру, это может быть гипертензия, дислипидемия, изменения в толерантности к глюкозе. В патогенезе заболевания особое значение имеет нарушенная функция сосудистого эндотелия. В его задачи входит поддержание тонуса кровеносных каналов за счет секреции медиаторов вазодилатации и вазоконстрикции. В состоянии нормы инсулин провоцирует релаксацию гладкомышечных волокон сосудистой стенки при высвобождении оксида азота (2). При этом его способность к усилению эндотелий-зависимой вазодилатации существенно изменяется у больных с ожирением. То же самое касается и больных с инсулинорезистентностью. При развитии неспособности коронарных артерий отвечать на нормальные стимулы и расширяться можно говорить о первом этапе нарушения микроциркуляциии – микроангиопатии. Это патологическое состояние отмечается у большей части больных с СД (сахарным диабетом).

Инсулинорезистентность может спровоцировать атеросклероз посредством нарушений в процессе фибринолиза. ИАП-1 (ингибитор активатора плазминогена) находится в высокой концентрации у больных с СД и ожирением без диабета. Синтез ИАП-1 стимулируется проинсулином и инсулином. Уровень фибриногена и прочих прокоагулянтных факторов также увеличен.
Инсулинорезистентность является предшествующим фактором перед клиническим проявлением СД. За снижение концентрации глюкозы отвечают бета-клетки в поджелудочной железе. Уменьшение концентрации осуществляется за счет повышения выработки инсулина, что, в свою очередь, приводит к относительной гиперинсулинемии. Эугликемия может сохраняться у пациентов столько времени, сколько бета-клетки будут способны поддерживать довольно высокий уровень инсулина в плазме, чтобы преодолеть резистентность. В конечном итоге эта способность теряется, и концентрация глюкозы существенно увеличивается. Ключевым фактором, который отвечает за гипергликемию натощак на фоне СД2, является инсулинорезистентность печени. Здоровый ответ заключается в понижении выработки глюкозы. При инсулинорезистентности данная реакция теряется. В результате печень продолжает чрезмерную выработку глюкозы, что приводит к гипергликемии натощак. При потере способности бета-клеток обеспечивать гиперсекрецию инсулина отмечается переход от инсулинорезистентности с гиперинсулинемией к измененной толерантности к глюкозе. Впоследствии состояние трансформируется в клинический СД и гипергликемию.
Существует несколько механизмов, обуславливающих ее развитие на фоне инсулинорезистентности. Как показывают наблюдения, ослабление вазодилатации и активация вазоконстрикции может способствовать повышению сосудистого сопротивления. Инсулин способствует стимулированию нервной (симпатической) системы. Это приводит к увеличению в плазме концентрации норадреналина. У пациентов с инсулинорезистентностью повышен ответ на ангиотензин. Кроме того, могут нарушаться механизмы вазодилатации. В состоянии нормы введение инсулина провоцирует расслабление мышечной сосудистой стенки. Вазодилатация в данном случае опосредуется высвобождением/выработкой из эндотелия оксида азота. У больных с инсулинорезистентностью эндотелиальная функция нарушена. Это приводит к снижению вазодилатации на 40-50%.
При инсулинорезистентности нарушается нормальное подавление выхода жирных свободных кислот после еды из жировой ткани. Увеличенная концентрация формирует субстрат для усиленного синтеза триглицеридов. Это является важным этапом в продукции ЛПОНП. При гиперинсулинемии понижается активность важного фермента – липопротеин-липазы. Среди качественных изменений спектра ЛПНП на фоне СД 2 типа и инсулинорезистентности следует отметить повышенную степень окисления частиц ЛПНП. Более подверженными этому процессу считаются гликированные аполипопротеины.
Повышения чувствительности к инсулину можно добиться несколькими способами. Особое значение имеет снижение веса и физическая активность. Режим питания также важен для людей, которым диагностирована инсулинорезистентность. Диета способствует стабилизации состояния в течение нескольких дней. Усилению чувствительности еще больше будет способствовать снижение веса. Для людей, у которых установлена инсулинорезистентность, лечение состоит из нескольких этапов. Стабилизация режима питания и физической активности считается первой стадией терапии. Для людей, у которых выявлена инсулинорезистентность, диета должна быть низкокалорийной. Умеренное понижение веса тела (на 5-10 килограмм) зачастую способствует улучшению контроля над уровнем глюкозы. Калории на 80-90% распределяются между углеводами и жирами, 10-20% приходится на белки.
Средство "Метаморфин" относится к медикаментам группы бигуанидов. Препарат способствует повышению периферической и печеночной чувствительности к инсулину. При этом средство не оказывает влияния на его секрецию. При отсутствии инсулина препарат "Метаморфин" неэффективен. Средство "Троглитазон" представляет собой первый медикамент группы тиазолидинэдионов, который разрешен к применению в США. Препарат усиливает транспорт глюкозы. Это, вероятно, обуславливается активацией ППАР-гамма рецептора. А счет этого усиливается экспрессия GLUT4, что, в свою очередь, приводит к повышению инсулин-индуцированного глюкозного захвата. Для пациентов, у которых имеется инсулинорезистентность, лечение может назначаться и комбинированное. Приведенные выше средства допускается применять в сочетании с сульфонилмочевиной, а иногда и друг с другом для получения синергического эффекта на содержание глюкозы в плазме и прочие расстройства. Препарат "Метаморфин" в сочетании с сульфонилмочевиной усиливает секрецию и чувствительность к инсулину. При этом уровень глюкозы снижается после еды и натощак. У больных, которым было назначено комбинированное лечение, чаще отмечались проявления гипогликемии.
fb.ru
Содержание статьи:
Инсулинорезистентность представляет собой нарушение взаимодействия поступающего инсулина на ткани. При этом инсулин может поступать как естественным путем из поджелудочной железы, так и через введение инъекции гормона.
Гормон в свою очередь участвует в обмене веществ, росте и размножении клеток тканей, синтезе ДНК и транскрипции генов.
В современное время резистентность к инсулину связывают не только с нарушениями в обмене веществ и повышению риска заболевания сахарным диабетом второго типа. В том числе инсулинорезистентность негативно отражается на метаболизме жиров и белков, экспрессии генов.
В том числе резистентность к инсулину нарушит функциональность клеток эндотелия, представляющих собой внутренний слой на стенках кровеносных сосудов. В результате этого нарушение приводит к сужению сосудов и развитию атеросклероза.
Нарушение выявляется, если у пациента наблюдаются симптомы метаболического синдрома. Могут присутствовать такие признаки, как жировые отложения в области талии, повышение давления, плохие анализы крови на триглицериды и холестерин. В том числе такое явление диагностируется, если у пациента анализ показал повышенный белок в моче.
Диагностика резистентности к инсулину проводится в первую очередь через анализы, которые необходимо сдавать регулярно. Однако по причине того, что уровень инсулина в плазме крови может изменяться, диагностировать такое заболевание весьма непросто.
Если анализы проведены натощак, норма показателей инсулина в плазме крови составляет 3-28 мкЕД/мл. Если инсулин в крови повышен и превышает указанную норму, у пациента выявляется гиперинсулинизм.
Причины того, что инсулин в крови завышен, могут быть связаны с тем, что поджелудочная железа вырабатывает избыточное его количество с той целью, чтобы компенсировать инсулинорезистентность тканей.
Подобный анализ может указывать на то, что у пациента может развиться сахарный диабет второго типа или сердечно-сосудистое заболевание.
Чтобы точно выявить н6арушение, проводится гиперинсулинемический инсулиновый клэмп. Этот лабораторный метод заключается в непрерывном внутривенном введении инсулина и глюкозы на протяжении четырех-шести часов.
Такая диагностика весьма трудоемкая, поэтому ее используют достаточно редко. Вместо этого проводят анализ крови на голодный желудок, чтобы выявить показатели инсулина в плазме.
Как выяснилось в ходе исследований, это нарушение чаще всего может встречаться:
Врачи рекомендуют сдавать анализы не только для определения общего уровня холестерина в крови, но и выявления плохого и хорошего холестерина. Использовать можно специальный прибор для измерения холестерина.
Чтобы выяснить, имеется ли инсулинорезистентность, используется индекс инсулинорезистентности НОМА. После того, как сдан анализ уровня инсулина и глюкозы натощак, проводится вычисление индекса НОМА.
При повышении уровня тощакового инсулина или глюкозы, увеличивается и индекс НОМА. Например, если анализ показал уровень гликемии на голодный желудок 7.2 ммоль/литр, а инсулина 18 мкЕд/мл, индекс НОМА составляет 5,76. Нормальным считается уровень инсулина, если индекс НОМА менее 2,7.
Инсулин позволяет активировать такие метаболические процессы, как транспортировка глюкозы и синтез гликогена. В том числе этот гормон отвечает за синтез ДНК.
Инсулин обеспечивает:
В том числе инсулин помогает предотвращать такие нежелательные симптомы, как:
Важно понимать, что гормон не позволяет распадаться жировым тканям. Из-за этой причины, если наблюдается инсулинорезистентность и уровень инсулина повышен, снизить лишний вес практически невозможно.
При лечении тех или иных заболеваний в первую очередь рассматривается чувствительность к инсулину мышечных и жировых тканей. Между тем эти ткани имеют разную инсулинорезистентность.
Так, чтобы подавить распад жиров в тканях требуется не более 10 мкЕД/мл инсулина в крови. В то же время для подавления попадания глюкозы из печени в кровь нужно примерно 30 мкЕД/мл инсулина. Чтобы увеличить захват глюкозы мышечными тканями, необходимо 100 мкЕД/мл и более гормона в крови.
Ткани теряют чувствительность к инсулину по причине генетической предрасположенности и ведения нездорового образа жизни.
В то время, когда поджелудочная железа начинает не справляться с увеличенной нагрузкой, у пациента развивается сахарный диабет второго типа. Если синдром инсулинорезистентности начать лечить заблаговременно, можно избежать многих осложнений.
Важно понимать, что инсулинорезистентность может возникать у людей, которые не имеют метаболический синдром. В частности, резистентность диагностируют у людей при:
В том числе инсулинорезистентность в некоторых случаях диагностируется у женщин в период беременности, однако после рождения ребенка данное состояние обычно проходит.
Также резистентность может повышаться с возрастом, поэтому от того, какой образ жизни ведет человек. Зависит, будет ли он болеть в пожилом возрасте сахарным диабетом второго типа или иметь проблемы в сердечно-сосудистой системе.
Причины развития сахарного диабета кроются напрямую в инсулинорезистентности клеток мышечных, жировых тканей и печени. Из-за того, что организм становится менее чувствителен к инсулину, меньшее количество глюкозы попадает в клетки мускулов. В печени начинается активный распад гликогена до глюкозы и выработка глюкозы из аминокислот и иного сырья.
При инсулинорезистентности жировых тканей ослабевает антилиполитическое действие инсулина. Поначалу данный процесс компенсируется за счет повышенной выработки инсулина из поджелудочной железы.
На поздней стадии заболевания жировые отложения начинают распадаться на глицерин и свободные жировые кислоты.
Эти вещества после попадания в печень преобразуются в очень плотные липопротеины. Данное вредное для здоровья вещество откладывается на стенках кровеносных сосудов, в результате чего развивается атеросклероз сосудов нижних конечностей.
В том числе в кровь из печени попадает повышенный уровень глюкозы, который образуется из-за гликогенолиза и глюконеогенезиса.
При инсулинорезистентности у пациента на протяжении многих лет наблюдается в крови повышенный уровень гормона инсулина. Если у человека в этот момент повышенный инсулин при нормальном сахаре, причины могут вести к тому, что у пациента может развиться сахарный диабет второго типа.
Спустя некоторое время клетки поджелудочной железы перестают справляться с такой нагрузкой, уровень которой повышен во много раз. В результате организм начинает производить меньшее количество инсулина, что и приводит к появлению диабета. Чтобы этого не произошло, нужно как можно раньше начать профилактику и лечение заболевания.
Как известно, у людей, страдающих сахарным диабетом, риск ранней смерти повышается в несколько раз. По мнению врачей, инсулинорезистентность и гиперинсулинемия выступают основными серьезными факторами риска возникновения инсульта и инфаркта. При этом не важно, болеет ли пациент сахарным диабетом.
Повышенный инсулин негативно сказывается на состоянии кровеносных сосудов, приводя к их сужению и появлению атеросклеротических бляшек. В том числе гормон способствует разрастанию гладкомышечных клеток и фибробластов.
Таким образом, гиперинсулинемия становится одной из основных причин развития атеросклероза. Симптомы данного заболевания обнаруживаются задолго до развития сахарного диабета.
Можно выявить основную связь между превышенным количеством инсулина и развитием сердечно-сосудистых заболеваний. Дело в том, что инсулинорезистентность способствует:
Данные факторы могут встречаться как при сахарном диабете второго типа, так и при его отсутствии. По этой причине чем раньше пациент начнет лечение, тем больше вероятность того. что осложнения не появятся.
Если имеются признаки инсулинорезистентности, лечение проводят при помощи лечебной диеты, ограничивающей употребление в пищу углеводов. Это способствует контролю и восстановлению баланса при нарушении обмена веществ в организме. Такая диета вводится как при сахарном диабете, так и при его отсутствии. При этом подобное меню в ежедневном питании должно стать основным на протяжении всей жизни.
После того, как начинается лечение при помощи лечебной диеты, пациент начнет чувствовать улучшение самочувствия уже через три-четыре дня. В том числе через неделю триглицериды в крови нормализуются.
Спустя шесть-восемь недель при правильном питании анализы обычно сообщают о повышении хорошего и снижении плохого холестерина. В результате риск развития атеросклероза уменьшается.
Как таковое лечение инсулинорезистентности сегодня современной медициной не разработано. По этой причине в первую очередь важно отказаться от употребления в пищу рафинированных углеводов. которые содержатся в сахаре, сладких и мучных продуктах.
Диетическое лечение рекомендуется сопровождать приемом лекарства Метформин, которое используют в качестве добавки. Прежде чем начать лечение, нужно обязательно проконсультироваться с лечащим врачом.
diabethelp.org
Инсулинорезистентность представляет собой дестабилизацию взаимодействия поступающего гормонального компонента на ткани. При этом инсулин может проникать как естественным путем из области поджелудочной железы, так и посредством применения гормона. Инсулинорезистентность приводит к повышенному соотношению инсулина в плазме крови для имеющейся концентрации глюкозы (в сравнении с физиологическими показателями).
 В основе инсулиновой резистентности может находиться дестабилизация способности гормонального компонента подавлять производство глюкозы в печени или, например, усугубление захвата глюкозы периферическими тканями. Учитывая, что у здорового человека около 80% глюкозы утилизируется мышцами, можно предположить, что ведущей причиной патологии оказываются нарушения в процессе утилизации глюкозы мышечными тканями. Говоря непосредственно о механизмах формирования резистентности к инсулину, обращают внимание на последовательность процесса:
В основе инсулиновой резистентности может находиться дестабилизация способности гормонального компонента подавлять производство глюкозы в печени или, например, усугубление захвата глюкозы периферическими тканями. Учитывая, что у здорового человека около 80% глюкозы утилизируется мышцами, можно предположить, что ведущей причиной патологии оказываются нарушения в процессе утилизации глюкозы мышечными тканями. Говоря непосредственно о механизмах формирования резистентности к инсулину, обращают внимание на последовательность процесса:
Чтобы понять, что такое инсулинорезистентность, необходимо помнить, что при данной патологии организм не реагирует на инсулин как следует. Результатом этого оказывается то, что уровень сахара поднимается существенно выше нормы. В ответ на это поджелудочная железа выделяет гормонального компонента больше, чтобы исключить повышение сахара в крови, что и приводит к гиперинсулинемии, при которой индекс инсулинорезистентности чрезвычайно высок. Кроме того, патология приводит к тому, что поджелудочная железа функционирует с неимоверным напряжением, что рано или поздно приводит к самым разным проблемам в плане здоровья.
Признаков инсулинорезистентности достаточно много, и далеко не все они являются специфичными именно для представленной патологии. Поэтому при появлении одного или тем более двух симптомов рекомендуется обратиться к специалисту. Обращает на себя внимание затуманенность сознания, трудности при попытке сосредоточиться. Еще один симптом того, что развивается инсулиновая резистентность — это повышенные показатели сахара в крови.
Проявлением патологии специалисты называют вздутие в области живота. Как отмечают специалисты, наиболее часто кишечные газы продуцируются из углеводов в меню больного, преимущественно из трудноусвояемых. Кроме того, признаки инсулинорезистентности — это:
У подавляющего большинства людей избыточный вес формируется, как правило, вследствие сосредоточения жира в области брюшины. На сегодняшний день существуют подозрения, что гормоны, получаемые из такого жира, являются фактором развития инсулинорезистентности. Еще одним симптомом вполне может оказаться депрессия. Специалисты обращают внимание на то, что по причине нарушенных процессов метаболизма образование негативных психологических эффектов (и депрессии в том числе) редкостью не является.
Симптомы инсулинорезистентности вполне могут ассоциироваться с повышенным чувством голода. В плане развития представленного патологического состояния обращают внимание на определенные группы риска. Речь идет, в частности, об абдоминальном ожирении, повышенном соотношении триглицеридов, низком уровне «хорошего» холестерина ЛПВП. Кроме того, повышена вероятность развития заболевания для лиц с нарушенной толерантностью к глюкозе или при диабете 2 типа.
Другими провоцирующими факторами вполне может быть артериальная гипертония и микроальбуминурия. В перечне причин нельзя не отметить реактивное инфекционное поражение (стремительно развивающееся), тяжелое заболевание, применение стероидов.
Физиологические реакции на инсулинорезистентность могут быть различными. У некоторых пациентов появляется желание употребить что-либо сладкое. Это связано с проблемной транспортировкой инсулина, изменениями в работе организма. При увеличении уровня сахара в крови у пациентов обычно появляется усиленное ощущение голода, как и ничуть не менее интенсивная жажда. Таким образом, в появлении желания съесть что-либо сладкое при резистентности к инсулину нет ничего удивительного.
Диагностика состояния может осуществляться посредством определенных анализов, которые сдаются с определенной регулярностью. Специалисты обращают внимание на то, что:
Данный лабораторный тест на инсулинорезистентность подразумевает непрерывное внутривенное внедрение инсулина и глюкозы в течение четырех-шести часов. Подобная диагностика является достаточно трудоемкой, а потому ее применяют достаточно редко. Вместо этого осуществляется анализ крови натощак, чтобы установить соотношение инсулина в плазме.
Специалисты рекомендуют сдавать анализы и проверять индекс инсулинорезистентности не только для идентификации уровня холестерина в крови, но и определения плохого или хорошего холестерина. Применяют обычно специальный прибор для вычисления уровня холестерина. Чтобы установить, имеется ли подобная патология, применяют такой индекс, как НОМА. После того, как сдан анализ уровня гормонального компонента и глюкозы на голодный желудок, осуществляется вычисление индекса НОМА.
ДИАБЕТ - НЕ ПРИГОВОР!Мясников рассказал всю правду о диабете! Диабет навсегда уйдёт через 10 дней, если по утрам пить... »читать далее >>>
При увеличении показателей тощакового инсулина или глюкозы, изменяется в большую сторону и индекс НОМА. Допустим, если анализ показал уровень гликемии на голодный желудок 7.2 ммоль/литр, а инсулина 18 мкЕд/мл, индекс НОМА составляет 5,76. Нормальным считается соотношение инсулина в том случае, если индекс НОМА меньше 2,7.
Восстановительный курс в данном случае должен быть комплексным. Лечение включает в себя несколько мероприятий, а именно снижение веса, соблюдение диеты и применение определенных лекарственных средств. Именно это позволит снизить показатели сахара, нормализовать переработку инсулина. Для того чтобы определиться с тем, как лечить резистентность к инсулину, необходимо проконсультироваться со специалистом.
 Лечение патологического состояния может осуществляться с применением лекарственных средств. В перечне основных медикаментов находятся такие наименования, как Метформин (Глюкофаж), Акарбоза, а также Тиазолидиндионы и Троглитазон. Необходимо коротко рассказать о каждом из этих средств, нормализующих индекс инсулинорезистентности.
Лечение патологического состояния может осуществляться с применением лекарственных средств. В перечне основных медикаментов находятся такие наименования, как Метформин (Глюкофаж), Акарбоза, а также Тиазолидиндионы и Троглитазон. Необходимо коротко рассказать о каждом из этих средств, нормализующих индекс инсулинорезистентности.
Метформин традиционно применяется в процессе лечения диабета 2 типа. Специалисты обращают внимание на то, что:
Следующий препарат (Акарбоза) позволяет замедлить абсорбцию сахара в области кишечника, что уменьшает потребность в гормональном компоненте после употребления. Многочисленные исследования доказали, что лекарственное средство может снизить вероятность формирования сахарного диабета 2 типа на 25%.
Тиазолидиндионы — это совершенно другой класс лекарственных средств, увеличивающих восприимчивость к инсулину. В данном перечне находится Пиоглитазон (Актос) и Росиглитазон (Авандия). Данные препараты не назначаются для постоянного применения. Это объясняется токсическим поражением печени, которое требует периодического мониторинга анализов крови в связи с состоянием указанного органа.
Еще одним средством, применяемым крайне редко на сегодняшний день, является Троглитазон. Это также связано с существенной токсичностью для печени. В то же время Троглитазон зарекомендовал себя как один из наиболее эффективных препаратов для представительниц женского пола с гестационным диабетом. Учитывая неоднозначность такого решения, согласование со специалистом является обязательным.
 Основу рациона при резистентности к инсулину должны составить фрукты, овощи, цельные зерна, орехи, рыба, бобовые, а также постное мясо. С целью обеспечения сбалансированного питания рацион вполне может дополняться витаминами, микроэлементами, некоторыми пищевыми добавками, которые изготавливаются на основе пищевых волокон. Для того чтобы питание при инсулинорезистентности было корректным, очень важно:
Основу рациона при резистентности к инсулину должны составить фрукты, овощи, цельные зерна, орехи, рыба, бобовые, а также постное мясо. С целью обеспечения сбалансированного питания рацион вполне может дополняться витаминами, микроэлементами, некоторыми пищевыми добавками, которые изготавливаются на основе пищевых волокон. Для того чтобы питание при инсулинорезистентности было корректным, очень важно:
В то же время не рекомендуется использовать жирные молочные продукты, потому что пища с повышенным соотношением жиров может ухудшить резистентность к инсулину. Как уже отмечалось ранее, должны употребляться и орехи, которые содержат клетчатку, белок и полезные жиры. Диета при инсулинорезистентности окажется полноценной при употреблении определенных видов рыбы, например, лосось, сельдь, скумбрия или сардина.
Дело в том, что последние являются естественным источником «хороших» жиров, которые наиболее полезны для сердечно-сосудистой системы. Постное мясо или бобовые являются уникальным источником получения белка.
Для того чтобы вылечить инсулинорезистентность, необходимо понимать, что диета и применение лекарственных препаратов должны умело комбинироваться.
Представленное патологическое состояние вполне может привести к очень серьезным последствиям, критическим осложнениям. Увеличивается вероятность развития сердечно-сосудистых патологий. Через 10–20 лет с момента начала синдрома резистентности к инсулину формируется и будет прогрессировать атеросклероз, что, в свою очередь, рано или поздно приведет к инфаркту или инсульту.
Говоря о последствиях, не следует забывать о повышении вероятности столкновения с сахарным диабетом 2 типа. Ведь первые симптомы данного заболевания будут проявляться именно в виде резистентности к инсулину. У пациентов некоторое время могут идентифицироваться хорошие показатели сахара, до тех пор, пока бета-клетки поджелудочной железы в состоянии поддерживать оптимальный уровень инсулина в крови для исключения инсулинорезистентности.
.udiabetika.ru
Гормон инсулин играет важнейшую роль в человеческом организме. С помощью этого вещества осуществляется контроль обмена веществ. Гормон принимает непосредственное участие в митогенных процессах.
Нарушение восприимчивости тканей к инсулину – инсулинорезистентность – это особое состояние, которое встречается при сахарном диабете и сопровождает ряд различных заболеваний.
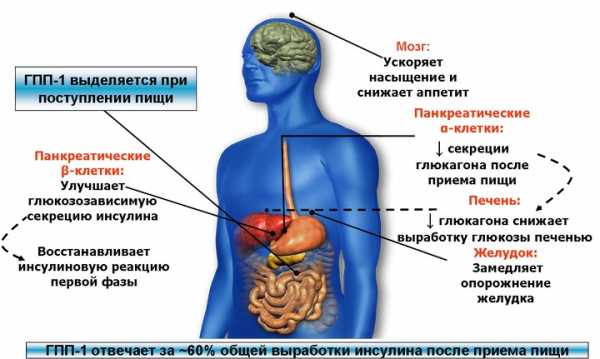
Инсулинорезистентность определяется как нарушение обмена веществ, вызванное невосприимчивостью клеток к гормону поджелудочной железы. Патология может быть вызвана как отсутствием отклика клеток на собственный инсулин человека, так и на синтетический гормон, вводимый больным диабетом.
Причины инсулинорезистентности заключаются в нарушении восприимчивости клеток к гормону. Это состояние характеризуется невозможностью проникновения глюкозы в клетки. Организм реагирует на это состояние усилением выработки собственного инсулина. В результате, постоянно повышенный уровень гормона приводит к тому, что обменные процессы нарушаются. Одним из характерных признаков инсулинорезистентности является ожирение. Ожирение может быть как причиной болезни, так и ее следствием.
Это состояние чревато серьезными осложнениями на сердечно-сосудистую систему. Стенки сосудов сужаются из-за высокого уровня гормона, что приводит к прогрессирующему атеросклерозу.
Многие задают вопрос: инсулинорезистентность – как это проявляется и что это такое. Инсулинорезистентность имеет следующие симптомы:
Состояние, сопровождающееся этими симптомами, также известно как метаболический синдром. Этот синдром определяет высокий риск развития диабета 2 типа и серьезных заболеваний сосудистой системы человека.
Не зная, резистентность к инсулину и метаболический синдром – что это такое и как оно выражается, многие люди всеми силами пытаются похудеть, но безрезультатно. Ожирение при этом заболевании носит абдоминальный характер и сосредоточенно в основном в области талии у женщин.
Бороться с этим заболеванием можно и нужно, лечение включает специальные препараты и особое питание.
Инсулинорезистентность диагностируется на основе анализов. Обнаружив симптомы и заподозрив инсулинорезистнтность, пациент должен посетить эндокринолога. Затем врач направит на анализы, по результатам которых подбирается индивидуальное лечение.
Постановка диагноза часто сопряжена с трудностями определения концентрации глюкозы в крови. Это связано с тем, что это значение меняется в течении дня. Для оценки состояния пациента рассчитывают индекс инсулинорезистентности, определяемый с помощью тестов CARO и HOMA IR.
Индекс рассчитывается на основании анализа крови, который сдается натощак. Кровь изучают на предмет уровня инсулина и уровня глюкозы. Рассчитанный индекс сравнивают с нормой и на основании этого показателя делают вывод о состоянии пациента.
Нормальный индекс по тесту CARO не превышает значения 0,32. Нормальный индекс по HOMA IR – не выше 2,65.
Если индекс инсулинорезистентности у больного повышен, существует риск развития серьезных осложнений. В зависимости от того, какой индекс получен в ходе тестов, подбирается лечение.

Инсулиновая невосприимчивость (резистентность) требует лечения, а что это такое подробно расскажет лечащий врач.
Как лучше лечить инсулинорезистентность, зависит от причины развития этой патологии. Резистентность к инсулину имеет характерные симптомы, однако диагноз ставится только после того, как вычислен индекс по тестам крови.
Эта патология встречается не только при диабете. Повышенная инсулинорезистентность наблюдается и при других заболевания или состояниях – это могут быть проблемы эндокринологического характера, ожирение, алкоголизм.
Инсулинорезистентность перед менструацией или во время беременности – это норма у женщин. Это состояние связано с изменениями гормонального фона.
Болезнь сопровождается повышением выработки собственного гормона из-за постоянно повышенного уровня сахара. Без своевременной корректировки этого состояния, высок риск развития серьезных осложнений, таких как атеросклероз или образование тромбов.
Без должного лечения синдром инсулинорезистентности приводит к нарушениям сердечно-сосудистой системы, вплоть до риска развития ишемической болезни и инсульта. Резистентность к инсулину может стать причиной развития диабета 2 типа.

Если поставлен диагноз инсулинорезистентность, врач назначает лечение, в индивидуальном порядке определяя, какие препараты эффективнее использовать. Также необходима диета при наличии инсулинорезистентности, меню которой подбирает диетолог.
Синдром инсулинорезистентности, а многие не знают, что это такое, представляет собой патологию, характеризующуюся нарушением всех видом обмена в человеческом организме. Это состояние чревато серьезными осложнениями. Инсулиновая невосприимчивость (резистентность) требует серьезного подхода. Определив индекс по тестам, врач назначает лечение.
Лечение основано на правильном режиме питания. Больной должен на протяжении всей жизни придерживаться низкоуглеводной диеты. Это позволит постепенно похудеть и минимизировать риск повторного набора веса. Диета подбирается с учетом энергозатрат пациента, которые определяют калорийность меню.
Дополнительно врачи назначают препараты, контролирующие уровень сахара в крови. Заболевание в равной степени встречается у мужчин и у женщин, лечение практически ничем не отличается. Лекарство назначается в индивидуальном порядке, самостоятельно лечение не рекомендуется, во избежание непредсказуемых последствий.

Итак, как можно бороться с инсулинорезистентностью? Первое, что следует помнить — эта болезнь до сих пор до конца не изучена, поэтому специфической терапии нет.
Все, что могут сделать врачи сегодня – это нормализовать состояние пациента. Основу лечения у женщин составляет питание, которое поможет как похудеть, так и избежать повышения холестерина и глюкозы в крови при инсулинорезистентности.
Для женщин животрепещущим остается вопрос о том, как можно похудеть при инсулинорезистентности, поэтому часто можно встретить многочисленные отзывы о том, кто как победил лишний вес. Снизить количество жировой ткани в этом случае поможет питание. Оно должно быть сбалансированным и низкоуглеводным. Следует помнить, что это не диета, а образ жизни, поэтому нарушать режим питания ни в коем случае нельзя. Также нужна регулярная физическая нагрузка и отказ от вредных привычек.
Лечение инсулинорезистентности базируется именно на питании, отзывы свидетельствуют о том, что буквально через 3 дня после изменения собственных пищевых привычек, состояние женщин значительно улучшилось.
Диета при инсулинорезистентности на сегодняшний день является единственным эффективным лечением проблемы. Такое лечение быстро нормализует состояние здоровья женщин и мужчин, однако не следует бросать диету после того, как самочувствие чуть улучшится. Инсулиновая невосприимчивость (резистентность) имеет характерные симптомы, поэтому с визитом к специалисту затягивать не нужно.
Чем раньше начать лечение этой болезни, тем выше вероятность быстро нормализовать состояние здоровья и избежать развития осложнений.
nashdiabet.ru
Инсулин является одним из самых важнейших гормонов, который вырабатывается поджелудочной железой. Этот гормон участвует в метаболизме, контролирует использование энергии, которую получает человек при ежедневном питании. Поступившие в пищевой тракт углеводы превращаются при процессе расщепления в глюкозу и попадают в кровеносную систему. Именно инсулин помогает поглотить глюкозу и использовать этот фермент в качестве основного источника энергетической подпитки.
После приема пищи уровень глюкозы значительно повышается из-за активной работы поджелудочной железы, которая помогает инсулину попасть в кровеносную систему. Высвобождаясь, он вместе с глюкозой начинает воздействовать на клетки организма.
Инсулин помогает:
Читайте также: Как лечить диабетическую ангиопатию нижних конечностей
Вышеперечисленные функции перестают действовать при инсулинорезистентности.
Это понятие означает заболевание, при котором человеческий организм становится нечувствительным к восприятию инсулина. Простыми словами можно сказать: термин «инсулинорезистентности» означает, что инсулин не может справиться в полной мере с высвобождением сахара в кровеносную систему. В итоге сахароснижающее действие гормона в значительной степени ухудшается.
При инсулинорезистентности нарушается обмен веществ, вследствие этого у человека могут развиваться такие заболевания:
При выявлении инсулинорезистентности проходимость кровеносных сосудов в значительной степени снижается. Они сужаются, так как в организме начинают активно развиваться клетки эндотелия. Они присоединяются к внутренней части кровеносных сосудов, вследствие этого их просвет начинает стремительно уменьшаться, что приводит к атеросклерозу и образованию тромбов в кровеносной системе.
Есть несколько причин возникновения инсулинорезистентности. Какими бы они не были, каждая всегда ведет к нарушению функций клеток крови относительно реакции на гормон. Основные причины таковы:
Читайте также: Польза и вред употребления Изомальта
Симптомы при инсулинорезистентности могут быть выявлены при сдаче анализов и подтверждении диагноза – синдрома метаболического типа. Они таковы:
Основной, ярко выраженный симптом, который можно увидеть самостоятельно, – ожирение. Намного реже случается такая ситуация: пациент не страдает от повышенного давления, ожирения у него не обнаружено, а вот сданные анализы указывают на то, что холестерин и жиры находятся не в норме.
Стоит также отметить, что при инсулинорезистентности выявить симптомы довольно проблематично, если речь идет о сдаче обычных анализов крови и мочи, так как количество инсулина в кровеносной системе является непостоянным, то есть норма этого фермента может меняться. Эти перемены вполне нормальные, количество инсулина меняется от поступления пищи в человеческий организм. В норме этот показатель может варьироваться в пределах от 4 до 27 мкЕд/мл при сдаче крови натощак. Если при очередной проверке крови показатель инсулина превысит норму, то у человека начинает развиваться гиперинсулинизм.
Симптомы явной инсулинорезистентности можно выявить самостоятельно, путем измерения области талии. Для этого нужно взять обычный сантиметр, который используется для замера материи, и измерить собственные бедра и область живота. От полученного обхвата талии отнимается цифра, указывающая на обхват бедер. Данный показатель для мужской половины человечества должен быть в пределах 1-1,1, а для женщин он приравнивается к 1,8-1,9.
Если полученная цифра будет больше предусмотренной нормы, то человек имеет все симптомы ожирения, поэтому ему грозит в дальнейшем весь спектр риска, связанный с нарушением обмена веществ. Именно жировая ткань талии более активна в плане метаболизма, так как сквозь нее высвобождается больше всего жирных кислот. Эти вещества под воздействием жировых отложений не могут блокировать процесс инсулинорезистентности, печень не выделяет триглицериды в необходимом количестве, в итоге начинает развиваться заболевание под названием атеросклероз.
Черный акантоз – это изменение оттенка кожного покрова, также является видимым симптомом инсулинорезистентности. В этом случае кожа не только меняет цвет на более темный, но и сморщивается и становится шершавой. Такие изменения чаще всего наблюдаются на определенных участках тела:
Если не обнаружить ранние причины инсулинорезистентности и не начать менять свой способ жизни, то в скором времени у больного может развиться 2-й тип сахарного диабета. А это заболевание относится к весьма серьезным. Согласно статистике, пациенты со 2-м типом сахарного диабета умирают от сердечно-сосудистых заболеваний намного чаще, чем те пациенты, у которых не нарушен обмен веществ.
В настоящее время, несмотря на стремительно развивающуюся науку, еще не найдено эффективного и целенаправленного лечения этого недуга. Однако медицинские специалисты продолжают проводить работы в таком направлении, работают как над генетикой, так и над биологическими процессами. Снизить прогрессию заболевания и даже свести ее на «нет» можно, если придерживаться рекомендаций, которые предоставляют врачи:
Из медикаментозных препаратов специалисты рекомендуют проводить лечение инсулинорезистентности лекарствами под названием Сиофор, Глюкофаж, Метформин. Разумеется, перед началом приема нужно посетить лечащего врача, чтобы он осмотрел пациента и порекомендовал подходящую дозировку.
Читайте также: Рекомендации специалистов о начальной стадии диабетической стопы
Как показали исследования, наиболее эффективным средством оказался препарат под названием Метформин. При правильно подобранной дозировке, лекарственный препарат не влияет на действие инсулина, поэтому человеческие ткани становятся более чувствительными к восприятию инсулина. После курса терапии Метфомином пациенты в значительной мере снижали лишний вес, их артериальное давление приходило в норму, восстанавливал свою функцию липидный обмен.
Максимальный прием Метфомина не должен превышать 700 мг, рекомендуется применять лекарственное средство три раза в день, после приема еды. При лечении пациентам необходимо контролировать уровень глюкозы в крови, самостоятельно или при посещении медицинской лаборатории.
diabetsovet.ru
Метаболический синдром сопровождается развитием инсулинорезистентности периферических тканей, что часто является угрозой возникновения сахарного диабета 2 типа. Как своевременно диагностировать это состояние и правильно организовать профилактику возможных осложнений? Существуют ли адекватные подходы к лечению?
Резистентность к инсулину (развитие толерантности к гормону) – что это такое? Считается, что потеря нормальной чувствительности периферических тканей человеческого организма к инсулину – пограничное состояние, которое при несвоевременном и неправильном лечении приведет к стойкой артериальной гипертонии и развитию диабета 2 типа. Эндокринологи инсулинорезистентность называют иначе: метаболический синдром. Отчего он возникает, какие критерии для диагностики этого состояния существуют?

Для начала разберемся, что такое толерантность к инсулину (инсулинорезистентность). Большинство тканей организма являются инсулиночувствительными. Это означает, что утилизация глюкозы их клетками происходит только с участием инсулярного гормона. В силу определенных причин развивается состояние, когда способность тканей реагировать на выделяющийся инсулин утрачивается. Глюкоза в больших концентрациях содержится в биологических жидкостях организма. Это и есть резистентность к инсулину, сопровождающаяся хронически повышенным уровнем глюкозы крови. Ведь человеческий организм – саморегулирующая система. Значит, когда нарушается одно из звеньев, это неизменно отразится на других. Именно поэтому толерантность к инсулину вызывает поломку сформированной отрицательной обратной связи между б-клетками поджелудочной железы (источник гормона) и концентрацией глюкозы в сыворотке крови. Описанный факт объясняет, что такое состояние, как гипергликемия – неизменный спутник метаболического синдрома.
В качестве главной причины толерантности к гормону эндокринологи с диетологами, диабетологами рассматривают возникновение ожирение. Не каждая его разновидность может обусловить резистентность к инсулину. Абдоминальное ожирение (по мужскому типу), когда подкожно-жировая клетчатка в избытке откладывается в области живота, формируя своеобразный жировой «фартук», является одним из важных диагностических критериев метаболического синдрома. При этом состоянии в крови циркулирует большое количество атерогенных липопротеидов – переносчиков «плохого» холестерина, вызывающего атеросклероз артерий. Кроме участия в патогенезе сосудистого поражения, эти частицы «экранируют» рецепторы тканей к инсулину, вызывая развитие толерантности к нему. То есть гормон выделяется в прежних количествах, а рецепторы, на которые он должен действовать, заблокированы, так как прикрыты липопротеинами низкой и очень низкой плотности.
Избыточный вес и толерантность к инсулину могут быть вызваны приемом лекарственных средств. Особенно часто это побочное явление развивается при приеме антипсихотических, противосудорожных средств. Своеобразным перераспределением жировой ткани характеризуется прием глюкокортикоидных гормонов. Пероральные контрацептивные препараты тоже могут вызвать ожирение.
Известен и открыт также ген, мутация и поломка которого вызывает признаки метаболического синдрома. Но кроме указанных причин развитию толерантности к инсулину может способствовать низкая двигательная активность. Вредные привычки нередко способствуют изменению веса и углеводного обмена. Курение – фактор системного эндотелиоза, который может привести к атеросклерозу.
к содержанию ↑Эндокринологами совместно с кардиологами выявлены диагностические критерии заболевания.
Главный из этих критериев – первый. В его отсутствие нужно искать другие причины выявленных изменений. Клинические симптомы метаболического синдрома неспецифичны и при этом мало отличаются от проявлений диабета 2 типа.
Все симптомы развиваются постепенно. Поэтому только внимательное отношение к себе, своему организму и весу позволит своевременно диагностировать проблему и избежать серьезных последствий.
к содержанию ↑
Метаболический синдром опасен не сам по себе, а своими последствиями. Самые грозные из них – атеросклероз сосудов, в том числе сосудов головного мозга и коронарных артерий с риском возникновения инсультов и инфарктов; сахарный диабет 2 типа; хроническая болезнь почек с развитием синдрома почечной недостаточности и потерей основных функций; ретинопатия (поражение сосудов сетчатки с возможной трансформацией в слепоту). Избежать этих осложнений поможет комплексное лечение.
Немедикаментозная терапия метаболического синдрома направлена на нормализацию массы тела. Для этого разрабатывают индивидуально с врачом лечебной физической культуры комплексы упражнений с дозированными аэробными нагрузками. Кроме этого к решению клинической проблемы подключают диетологов и нутрициологов. С их помощью составляется рациональное меню с учетом энергетических потребностей пациента и ограничением углеводной составляющей пищевого рациона. При неэффективности немедикаментозного воздействия при ожирении применяют Ксеникал, Орлистат, Сибутрамин.
Нарушенный обмен углеводов сначала пытаются корректировать с помощью диетических рекомендаций. Когда они неэффективны, на помощь приходит Метформин. Это золотой стандарт лечения как нарушения толерантности к глюкозе, так и сахарного диабета 2 типа. Оптимальная доза – 2000 мг на 2 приема. У пациентов с метаболическим синдромом Метформин еще и вносит лепту в снижение веса.
Повышенное давление следует лечить препаратами из группы ингибиторов ангиотензин-превращающего фермента: Эналаприл, Периндоприл, Зофеноприл. Эти препараты кроме антигипертензивного эффекта обладают еще и нефропротекцией, то есть защищают почки от осложнений. Для этой цели также можно использовать новое слово в нефропротекции – Сулодексид. Это антиагрегантное средство, которое хорошо зарекомендовало себя при нарушениях почечной функции. Используется и при нарушении толерантности к глюкозе, и при диабете в рамках хронической болезни почек с альбуминурией и протеинурией из-за выраженного анипротеинурического эффекта.
к содержанию ↑загрузка...
diabet-expert.ru
Под инсулинорезистентностью подразумевается состояние, которое характеризуется неспособностью клетками организма воспринимать insulin, вследствие чего глюкоза из крови не проникает в клетки. Причем совсем не важно, как и откуда поступает гормон: из поджелудочной железы или из инъекций.
Данное патологическое состояние способствует повышению не только вероятности диабета второго типа, но и сердечных приступов, атеросклероза, а также летального исхода вследствие закупорки сосудов. Под понятием «инсулинорезистентность» подразумевается не только нарушение обмена веществ, но и изменения метаболизма белков, жиров.
Содержание статьи:
Insulin является гормоном, который вырабатывается бета-клетками поджелудочной железы. Эти клетки рассеяны по всей поджелудочной железе в малых кластерах, известных как островки Лангерганса. Производится и поступает в кровь, далее он путешествует по всему телу. Он является важным гормоном, который выполняет много функций. Большинство функций направлены на метаболизм — контроль углеводов (сахаров и крахмалов), липидов (жиров), и белков.
Этот гормон также регулирует функции клеток, в том числе их рост. Он является критическим запасом для превращения глюкозы в энергию.
Инсулинорезистентность (ИР) является состоянием, при котором клетки становятся устойчивыми к воздействию инсулина. То есть, нормальный ответ на данное количество инсулина уменьшается. В результате, более все высокие уровни инсулина необходимы для того, чтобы, чтобы иметь свое надлежащее действие. В ответ поджелудочная железа компенсирует недостаток и пытается производить больше инсулина.
Это сопротивление возникает в ответ как на собственный insulin (эндогенный), так и когда его вводят путем инъекции (экзогенный).
Инсулин понижает уровень сахара в крови. Вместе с продуктами питания в организм поступает глюкоза, которая, наоборот, провоцирует повышение уровня сахара. Поджелудочная железа – орган, который продуцирует insulin. Основная задача поджелудочной железы – выделение такого количества инсулина, которое необходимо для поддержания нормы уровня сахара в крови.
В том случае, когда человеческий организм функционирует не совсем правильно, и имеется резистентность к инсулину, он попросту не в состоянии реагировать на этот гормон должным образом, что приводит к сильному повышению сахара. Подобные сбои приводят к тому, что поджелудочная железа начинает вырабатывать в несколько раз больше инсулина. Так она пытается предотвратить увеличение концентрации сахара в крови. Но подобное напряжение органа рано или поздно может спровоцировать появление различных проблем со здоровьем.
Факторов, которые могут влиять на неспособность организма реагировать на инсулин, предостаточно. Hезистентность может развиться вследствие:
Важно знать, что подобное состояние бывает патологическим далеко не всегда. К примеру, во время вынашивания ребенка, в период сна или полового созревания также выявляется инсулинорезистентность, однако во всех перечисленных случаях она физиологическая.
Основное проявление патологии – ожирение по абдоминальному типу. К другим характерным симптомам следует отнести: увеличение массы тела, отложение жира в области талии, ожирение печени, увеличение кровяного давления, появление высыпаний, изменение цвета кожных покровов (кожа становится более темной, несколько утолщается), выпадение волос, сильную жажду, быструю утомляемость, частое мочеиспускание, затуманенность сознания, вздутие живота, эмоциональное и физическое переутомление.

Данную патологию невозможно выявить «на глаз». Человеку просто не под силу узнать, есть ли у него сопротивляемость к инсулину или нет. Первое, что необходимо сделать – сдать кровь для проверки уровня сахара. Но понять, что с организмом что-то не так можно просто по внешним признакам. Если вы начали стремительно, и что самое странное, без особых на то причин набирать вес, особенно в области талии, то вам стоит, как минимум задуматься, почему так происходит и обратиться за помощью специалиста.
К лабораторным методам диагностирования недуга относят:
К инструментальным методам обследования относят: электрокардиографию, эхокардиографию, мониторинг АД в течение суток, мониторинг ЭКГ на протяжении суток, биоимпедансометрию, непрямую калориметрию.
Терапия должна назначаться и проводиться только опытным специалистом. Если выявлено повышенное содержание холестерина назначается применение статинов и фибратов. С целью снижения кровяного давления назначают прием: ингибиторов ангиотензина, бета-блокаторов, мочегонных препаратов, антагонистов кальция.Помимо этого, назначается применение тиазолидиндионов, бигуанидов, ингибиторов альфа-глюкозидазы.
Снижение веса – важная составляющая терапии инсулинорезистентности. Помимо введения в рацион полезных продуктов питания, необходимо ежедневно заниматься спортом и больше ходить пешком. Вы должны понимать, что при таком недуге нужно минимизировать или полностью исключить употребление сахара, конфет, шоколада, выпечки.
Рекомендуется употреблять больше фруктов и овощей, орехов, бобов, рыбы. Жирные сорта мяса и рыбы желательно заменить нежирными.
Нормализация питания и образа жизни — это первый шаг к выздоровлению. Игнорирование всего вышеперечисленного, а также отсутствие лечения может привести к весьма плачевным последствиям.
Инсулинорезистентность – это метаболическое нарушение, когда снижается чувствительность рецепторов к инсулину. Оно рассматривается как начальные проявления сахарного диабета. Инсулинорезистентность — частая причина ожирения. С другой стороны, нарушение диеты и избыточная масса тела сама может спровоцировать этот процесс.
Для снижения риска необходимо правильное питание и рациональная физическая активность. Препараты снижающий сахар крови в этой ситуации не показаны. В целях профилактически проводят курсы антиоксидантов, в том числе и растительного происхождения. К ним относится черника, донник, красная рябина, мокрица.
Увеличение риска появления заболеваний снрца и сосудов. Спустя десять лет после начала недуга может развиться и начать прогрессировать атеросклероз. Но это еще не самое страшное. Впоследствии может возникнуть инфаркт и инсульт.
Повышение риска появления сахарного диабета второго типа. Первый сигнал проявляется как раз в неспособности восприятия инсулина. Первое время у пациентов уровень сахара будет в принципе нормальным.
Однако, поджелудочная железа не «железная», и при длительном течении болезни ее надолго просто не хватит. В результате она не сможет продуцировать то необходимое для преодоления инсулинорезистентности количество гормона. Повысится уровень глюкозы в крови и разовьется гипергликемия.
Соблюдение низкоуглеводной диеты и подвижный образ жизни – основные этапы профилактики патологического состояния. Именно эти два пункта способствуют существенному облегчению состояния и улучшению самочувствия.
Лечением данной патологии занимается специалист – эндокринолог.
data-ad-format="auto">narodnymisredstvami.ru