Мало кто не сталкивался с таким состоянием, когда не разгибается спина. И если у одних оно начинается буквально с пробуждения, то другие весь спектр проявлений могут ощутить внезапно при резком движении или подъеме тяжестей.
Причин у такого состояния достаточно много, а вот методы лечения в большинстве случаев похожи.
Когда не разгибается согнутая спина, человек не просто испытывает неудобство. Нередки случаи, когда такое состояние не позволяет нормально функционировать и вести обыденную жизнь.
Происходит это потому что при неаккуратном движении или повышении нагрузки, сохранении неудобной позы длительное время защемляется нервный корешок.
При защемлении нервного корешка в первую очередь реагируют близлежащие мышцы.
Они приходят в спастическое состояние, чтобы не давать суставам еще больше травмировать ткани. с одной стороны это защитная реакция, но с другой стороны при длительном спазме симптоматика только ухудшается. Результатом становится обездвиживание пораженной области.
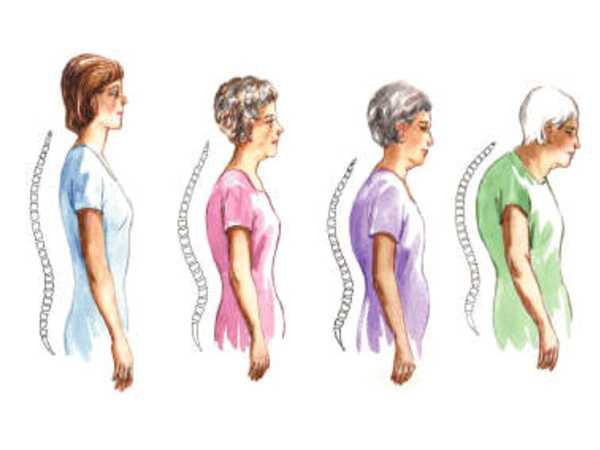
Фото как сгибается спина с возрастом у стариков
Причин у такого состояния достаточно много:
Нередко скрючивает спину у людей в пожилом возрасте и в старости. Обычно в подобных случаях больному необходимо «расходиться» и через пару часов уже существенно улучшается подвижность отдела.
Но чаще всего при резком проявлении имеет место неправильное с анатомической точки зрения резкое движение, подъем тяжести, длительная статическая нагрузка на спину, переохлаждения (то состояние, о котором говорят «застудил спину»).
 Если заклинило, скрючило спину, а отложить повседневные дела на качественное и длительное лечение нет возможности, то необходимо сразу же принимать меры. Наибольшую эффективность в данном контексте показывают медикаментозные препараты:
Если заклинило, скрючило спину, а отложить повседневные дела на качественное и длительное лечение нет возможности, то необходимо сразу же принимать меры. Наибольшую эффективность в данном контексте показывают медикаментозные препараты:
Последние применяют только в случаях, когда состояние критическое и способно вызывать осложнения. Эта группа препаратов при неправильном использовании способна вызвать еще большие нарушения в организме, а также привести к привыканию.
Чаще всего пациенты предпочитают наружные средства. Это в основном мази, крема и гели, но также пользуются всеобщей любовью и народные рецепты на основе животной шерсти и раздражающих компонентов. Многие комбинируют народные и медикаментозные средства. Например, предварительно пораженная область растирается мазями или кремами:
После этого область нанесения закутывают шерстяной тканью. Таким образом оказывается и раздражающее и прогревающее действие. Обычно облегчение наступает уже через пару часов.
Важно! Быстрые результаты показывают и спиртовые растирания. Это могут быть народные настойки на основе чеснока, одуванчика, морской соли или же аптечные препараты – настойка календулы, Меновазин, камфорный спирт и так далее.
При выявлении событий, которые предшествовали состоянию, врачи могут предположить конкретное заболевание и уже, отталкиваясь от этого, начинать качественное и комплексное лечение.
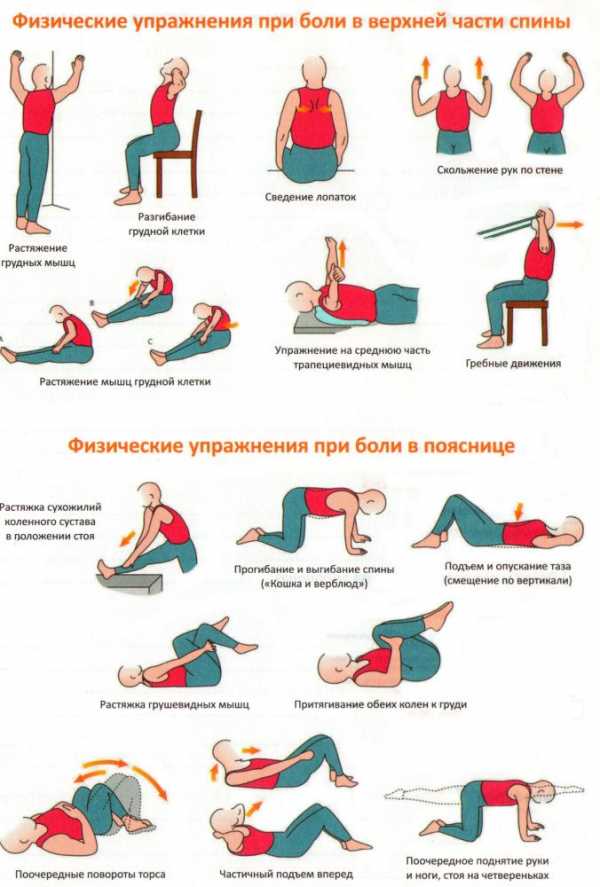
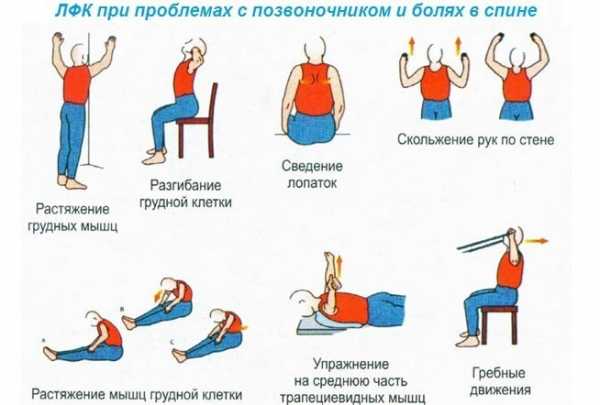
В первую очередь все интенсивные нагрузки для спины придется забыть, как и интенсивные тренировки любого типа. Единственное, что в данном контексте могут одобрить врачи – ЛФК в домашних условиях. Но даже такой тип воздействия будет одобрен только после снятия остроты симптоматики. До той поры применяется:
Конкретный спектр действий выбирается, исходя из состояния и причин такой симптоматики у больного.
Упражнения от боли в спине
Если говорить о вероятных осложнениях, то чаще всего это длительное негативное воздействие на нервные корешки. Учитывая, что они отвечают за правильную работу не только спины, но и внутренних органов, то длительные и частые обострения приводят к развитию дополнительных заболеваний, которые вовсе не связаны первоначально со спиной.
Но при своевременном правильном и комплексном лечении шанс предотвратить развитие осложнений достаточно высок. Важно понимать, что если позвоночник поражен дегенеративными процессами, то терапия будет вестись очень долго, к чему пациента следует заранее подготовить и настроить.
Как снять острую боль в организме, смотрите в нашем видео:
gidmed.com
Оля With an idiot argue. Просветленный (38583) 3 года назад
Главные лекарства — покой и постельный режим. Не пытайтесь, преодолевая боль, резко разогнуться, выпрямиться. Самый обычный матрас в период обострения пояснично-крестцового радикулита станет лечебно-ортопедическим, если вы постелите его на деревянный или жесткий картонный щит. Вынуждены предпринять прогулку до туалета? Воспользуйтесь костылями, позволяющими разгрузить позвоночник. Не стоит мужественно терпеть пытку: подобное геройство пояснице во вред. Мышцы спины рефлекторно напрягаются, смещают поврежденный сегмент, в результате боль только усиливается. Поэтому сразу же примите: • таблетку любого обезболивающего: парацетамола, анальгина, баралгина или седалгина — словом, что есть под рукой. Если через 30-40 минут облегчение не наступило, повторите прием анальгетика. Не помогает? Воспользуйтесь более сильными средствами - солпадеином, триганом, диклофеном, кеторолом или трамалом; • 2 таблетки но-шпы (она хорошо снимает мышечный спазм) ; • таблетку любого диуретика (фуросемида, диакарба, верошпирона) или настои мочегонных трав (почечного чая, толокнянки, хвоща) — эти средства уменьшают отек ущемленного корешка; • 2-3 капсулы комплексного препарата, содержащего витамины (С, В6, В12) и минералы (калий, кальций, магний, марганец, фосфор). — таким образом можно улучшить питание тканей в зоне пораженного сегмента; • на ночь поставьте свечу с противовоспалительным веществом — ибупрофеном.
Препараты типа парацетамола нельзя принимать дольше 3-5 дней подряд, а к помощи анальгетиков повышенной «мощности» при приступе острой боли желательно прибегать не чаще 2-3 раз.
Найдите так называемую анталгическую позу, при которой боль стихает и спинная мускулатура расслабляется. Практика показывает: большинство из нас в подобной ситуации пытаются выпрямить ноги. Это не самое лучшее положение при простреле! Гораздо комфортнее лежать на животе, подсунув под него высокую подушку и вытянув руки вперед. Но можно и на спине: согните ноги в коленях под прямым углом, подложите под голени несколько диванных подушек. Если тем же способом приподнимете на 45 градусов верхнюю часть туловища (линия шеи и спины должна быть прямой). почувствуете значительное облегчение. Иногда удобнее лежать на боку, пристроив подушку или валик под талию. Попросите близких нарисовать на вашей пояснице йодную сеточку, а затем растереть ее камфарным спиртом, очищенным скипидаром либо специальной растиркой. В первые часы воспользуйтесь средствами типа анестезина, ментола, эскузана; мазями с вольтареном, бутадиеном, пироксикамом, а также кремами на основе конского каштана. Уменьшая отек тканей и другие местные симптомы воспаления, они эффективно борются с болью. 3-4 часа спустя вотрите в поясницу финалгон, долгит-крем либо мазь на основе пчелиного или змеиного яда. Это апизартрон, вирапин, випералгин, випросал, випратокс и другие (учтите: все они противопоказаны страдающим сахарным диабетом, болезнями почек, печени и беременным). Курс лечения — 2-3 раза в сутки в течение 5-6 дней, пока боль не исчезнет.
Если вдруг какое-либо наружное средство вызовет местную аллергическую реакцию (отек, зуд, сильную красноту и раздражение кожи). смочите кусочек ватки водкой или спиртом и быстро удалите мазь, а затем примите таблетку тавегила или кларитина.
«Умащивайте» поясницу народными средствами: соком хрена, смешанным поровну со спиртом, настойкой стручкового перца или корней крапивы жгучей на водке. Придерживайтесь разгрузочной диеты хотя бы сутки. Специалисты называют голод экстремальным анальгетиком. Съешьте в течение дня 1 кг яблок или небольшой арбуз и выпейте 1-1,5 л кефира. Такая еда способствует выведению жидкости, очищает организм от конечных продуктов обмена — шлаков. Не забудьте о водных процедурах. Когда боль немного утихнет, раз в день по 15-20 минут принимайте ванны с отваром чабреца или ромашки аптечной (температура 36-37 градусов) .
Алексей Искусственный Интеллект (445904) 3 года назад
за 2 дня? А инвалидом на всю жизнь стать можно и за 1 день стать. МРТ позвоночника, возможно с контрастом, далее рентгенолог вам рекомендует профильного врача (невролога, нейрохирурга или иного). Если показания тянут на нейрохирурга, то да, сок хрена конечно поможет.
Проверьте себя! Есть ли у вас люмбаго?
Встаньте, наклонитесь вперед под углом 45 , постойте немного и разогнитесь. Если у вас при разгибании возникла боль в пояснице, обратитесь к врачу, возможно, у вас есть люмбаго.
Люмбаго – боль в пояснице (в нижней части спины).
Почему возникает люмбаго
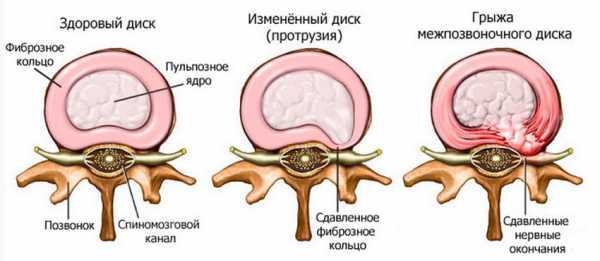
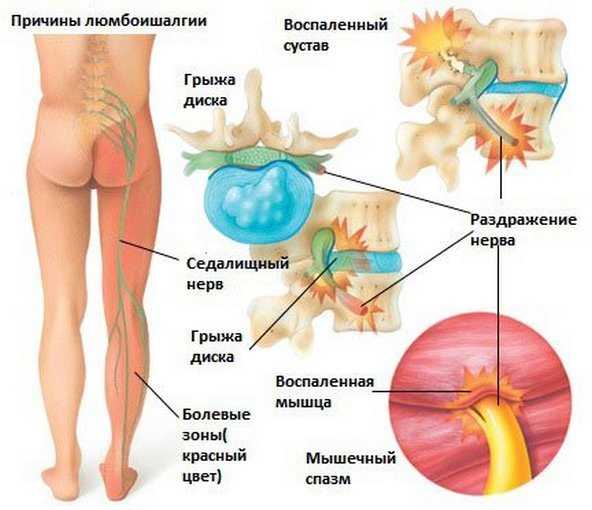
Чаще всего причиной боли в нижней части спины является межпозвонковая грыжа поясничного отдела позвоночника.
Позвоночник состоит из позвонков, расположенных один над другим. Между соседними позвонками находится межпозвонковый диск – круглая эластичная прокладка. Диск осуществляет амортизационную функцию. Кроме того, он служит для соединения тел позвонков друг с другом.
Если в детстве и юности позвонки крепкие, а межпозвонковые диски эластичные, то со временем (в возрасте 30-50 лет) происходят естественные дегенеративные возрастные изменения:
При появлении боли организм принимает фиксированную противоболевую позу, поэтому не пытайтесь себя выпрямить. Это защитная поза, которую придумал организм, чтобы вы меньше страдали.

1. Если у вас возникла острая боль в пояснице, до визита к врачу примите нестероидные противовоспалительные препараты (например, аспирин, ибупрофен) – они снимут боль и уменьшат воспаление. Но! Не принимайте эти препараты, если у вас есть язвенная болезнь желудка.
Если нестероидные противовоспалительные препараты не помогли, врач назначит стероидные препараты, которые помогут снять воспаление и боль.
2. После приема нестероидных противовоспалительных средств врач назначит препараты, расслабляющие мышцы.
3. Если боль длится свыше 14 дней, принимайте антидепрессанты по назначению врача.
4. В запущенных случаях может потребоваться операция по удалению грыжи межпозвонкового диска, особенно если ее кусочек попал в межпозвонковый канал.
Можно ли в острую фазу боли проводить мануальную терапию?
Острая фаза – противопоказание к проведению мануальной терапии. Но! В некоторых случаях врач, предварительно дав вам противоболевой препарат, сделав МРТ нужной зоны позвоночника, может провести сеанс мануальной терапии.
Электронное периодическое издание «Здоровье инфо»
Зарегистрировано в Федеральной службе по надзору в сфере связи, информационных технологий и массовых коммуникаций 21 октября 2010 г. Свидетельство о регистрации Эл № ФС77–42371. Юридический адрес: 129301 г. Москва, ул. Космонавтов, д. 18 корп. 2 Почтовый адрес: 129301 г. Москва, ул. Космонавтов, д. 18 корп. 2 Телефон: +7 (495) 989-29-91
Редакция не несет ответственности за достоверность информации, содержащейся в рекламных объявлениях. Редакция не предоставляет справочной информации.
Ты наклонилась, чтобы поднять монетку, или застегнуть молнию на сапоге, или развернулась в поисках мобильника, как вдруг, у тебя заболела спина. И тебе уже не разогнуться и не шевельнуться. Ты – одна дома, или на даче, или в пути, и до врача не добраться. Что предпринять? Врачи говорят, что боль в спине легко получить, от нее трудно избавиться и ее невозможно забыть. От нее страдают все.
Мужчины чаще всего зарабатывают резкую боль от попыток поднять тяжесть, а женщин обычно подводят неосторожные наклоны и повороты туловища. Изредка подобная боль вызывается переохлаждением: местным «сквозняком» надуло, или общим. Она встречается и в шейном, и в грудном отделе позвоночника. Но самый неприятный вид боли в спине - поясничный прострел. И вот почему.
Когда схватило шею, ты ходишь с повернутой набок головой, при грудном простреле - с трудом шевелишь руками, при поясничном - вообще не можешь передвигаться. Поэтому мы расскажем, как справиться с прострелом в поясничном отделе позвоночника, самыми разными методами, включая народные и даже эзотерические, а ты запомни - эти же приемы помогают и при резких болях в других его отделах.
Что с нами происходит, когда возникает острая боль в пояснице
Суть «прострела» спазм расположенных очень глубоко, у самого позвоночника, мышц. Они сдавливают нервные окончания и кровеносные сосуды, в месте «зажима» быстро образуется отек, чуть медленнее - воспаление. От того, что передавливается нерв, возникает острая и резкая, как выстрел, боль, потом, по мере развития отека и воспаления, она превращается в тупую и ноющую.
Что делать в первый момент приступа
1. Падаем и расслабляемся. Надо сразу же лечь на диван, на пол, на травку, чтобы полностью снять нагрузку с позвоночника. Когда мы стоим или сидим, на него давит наш вес.
2. Занимаем оптимальное положение. Через несколько минут укладываемся на спину, на что-то жесткое - обычно на пол, и поднимаем ноги на возвышение - стул, кровать, диван, ящик - так, чтобы бедра составляли с телом угол в 90 градусов. В таком положении мышцы спины максимально расслабляются. Ждем, пока резкая первая боль отпустит.
3. Поднимаемся - за четыре этапа
* Первый - поворачиваемся на бок.
* Второй - становимся на четвереньки.
* Третий - ползем до любой опоры - стол, скамейка, диван, чтобы можно было за нее ухватиться, и медленно выпрямляем спину.
* Четвертый - поднимаемся с колен на ноги, постепенно отпуская опору. Спину держим неподвижно и передвигаемся так, чтобы меньше всего болело. На эстетику и правила приличия внимания не обращаем.
Если у тебя с собой оказалась мини - аптечка - прими две таблетки любого обезболивающего: аспирин, тайленол, ибупрофен, седальгин. Они не только приглушат боль, но и умерят воспаление.
* Фиксируем поясницу. Подойдет шарф, банное полотенце, простыня, сложенная в несколько слоев, куртка. «Пояс» наматываем так, чтобы захватить не только больную зону, но и соседние участки спины выше и ниже, и, если получится, несколько раз туго оборачиваем вокруг тела. Повязка ограничит движения и предупредит смещение позвонков и усиление боли.
* Массаж акупунктурный. Воздействие «микротеплом» и позитивной энергией.
Первый вариант. Попроси человека, который тебе приятен, несколько минут медленно водить руками над самым болезненным участком поясницы на таком расстоянии, чтобы ты ощущала тепло чужих рук. Второй вариант. Пусть приложит к пояснице ладони и держит минут десять. Научно доказано, что минимальное тепло отлично расслабляет мышцы. Эзотерики утверждают, что, кроме тепла, боль гасит чужая позитивная энергия. Не веришь в ее эффект? Как окажешься вдвоем в палатке с любимым человеком и поясничным прострелом на расстоянии трехчасового перехода до медпункта, так сразу поверишь.
* Кладем на спину лед. Иногда врачи советуют прикладывать к пояснице - на 10-15 минут - полотенце с завернутым в него льдом, чтобы снять острую боль. Метод работает только в тех случаях, когда поясницу схватило от физической нагрузки или от неудачного поворота. Холод снижает чувствительность болевых рецепторов и мешает развиться воспалению.
* Намажем спину чем-то охлаждающим. Годятся гель или крем «от усталых ног» они содержат мяту и противоотечные средства и неплохо обезболивают. Сойдет и мятный шампунь. Средства наносим на самое болезненное место и вокруг него.
Источники: http://otvet.mail.ru/question/88229998, http://www.zdorovieinfo.ru/zhitzdorovo/article/%3Farticle%3D10653804, http://www.aptechka.in/index.php?id=460:bol-i-spinaoption=com_contentview=article
Комментариев пока нет!
bolibolshenet.ru
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Многим людям знакомы боли в пояснице или в спине слева, справа и сбоку. Для того чтобы вылечить ноющую спину, необходимо установить правильный диагноз, что осложняется наличием множества болезней со схожим симптомом: дегенеративные заболевания в нижнем отделе позвоночника, защемление нервов, осложнение после травм и даже киста яичника. После нагрузок ситуация ухудшается, и тогда боль в спине отдает в ногу, порой так сильно, что это мешает ходить.
Помимо болей с правой, или с левой стороны спины может беспокоить общая слабость в ногах, частое появление «мурашек», лёгкое онемение и судороги ночью. Сильнее страдает та нога, куда боль иррадирует больше.
Елена Малышева и ее помощники рассказывают о причинах возникновения боли в спине, отдающей в ногу:
Обратите внимание на то, что иногда болезненность низа спины и ног имеют разные происхождения и ничем не связаны. Внимательно осмотрите сосуды на ногах: боль может появиться из-за плохого кровоснабжения.
Согласно статистике, наиболее подвержены появлению боли внизу спины пожилые люди и те, кто ведут малоподвижный образ жизни: работники офисов, водители, активные пользователи компьютеров.
Чтобы определить, что именно требуется лечить, необходима консультация квалифицированного специалиста. Есть множество заболеваний, характеризующихся болью в спине, отдающей в ногу, и вот некоторые из них:
Корешковые синдромы
Проявляется в компрессии спинномозговых корешков (нервов). Наиболее распространённой причиной возникновения данного синдрома является остеохондроз, то есть разрушение позвоночника, от межпозвонковых суставов и дисков, до самих тел позвонков. По мере развития патологии и увеличению участков воспаления возле корешков спинного мозга снижается чувствительность некоторых участков кожи и увеличивается болевой синдром.
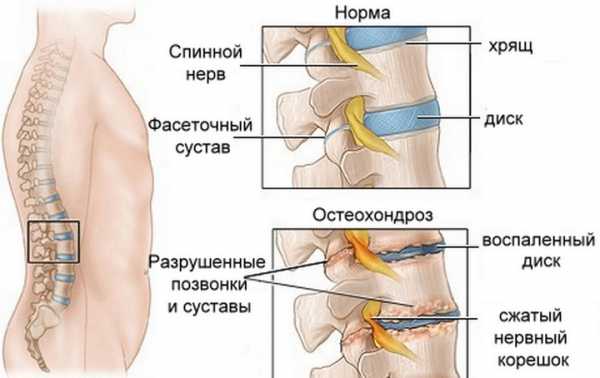
Как считают неврологи, в большинстве случаев именно дегенеративные заболевания позвоночника являются источником боли внизу спины.
Развитие симптомов и их проявление зависит от размещения патологии. Если у вас болит спина и отдает в ногу, то воспаление протекает в пояснично-крестцовом отделе вашего позвоночника, отвечающего за функционирование и чувствительность мышц ног.
Образуется своеобразная цикличность процесса: возникающий при боли мышечный спазм ведет к увеличению компрессии нерва, которая усиливает боль.
Выделяют несколько причин появления корешкового синдрома помимо остеохондроза:
Ишиас (ишиалгия)
Не является самостоятельным заболеванием. Скорее это комплекс симптомов, вызванных дегенеративными изменениями в позвоночнике. Из-за сдавливания корешков седалищного нерва пациент может испытывать болезненные ощущения по всей длине нерва: в боку, в бедрах, под коленом, в голеностопе.
Несмотря на то что патология развивается в пояснично-крестцовом отделе, боль концентрируется в месте выхода седалищного нерва – ягодице.
При ишиасе больной испытывает затруднение в выполнении физических упражнений, не способен сделать упор на поражённую ногу, а простые наклоны и приседания становятся невозможными. Также возможно лёгкое онемение больной ноги, способное распространиться до кончиков пальцев.

Подробнее
Прострел (люмбаго)
Острая боль в спине, отдающая в ногу, появляется из-за чрезмерных физических нагрузок с последующим резким охлаждением организма. Даже незначительные физические усилия только ухудшают состояние, часто пациент не способен даже самостоятельно передвигаться.
Пара дней отдыха снимут прострел, хотя и не смогут полностью излечить от него.
В популярной телепрограмме о здоровье «Жить здорово» освятили проблему люмбаго. Подробнее смотрите в этом видео:
Люмбалгия
Сопровождается болями в нижней части спины, отёками мягких тканей около позвоночника и снижением чувствительности ног. Появляется из-за стирания межпозвоночных дисков после тяжёлых травм или продолжительных нагрузок на позвоночник.
Люмбоишиалгия
Сильная и резкая боль ограничивает человека в движениях и не даёт встать на ногу. Изменяется осанка: тело наклоняется вперёд, спина сгибается в грудном отделе. Патология сопровождается появлением онемения в правой или левой ноге и чувством тяжести в конечности.
Люмболизация и сакрализация
Обе патологии являются врождённым дефектом:
Ноющие ощущения в спине проявляются к 20 годам и усиливаются при физических нагрузках на дефектные области позвоночника.
Защемление седалищного нерва
Седалищный нерв самый крупный в нашем организме, поскольку он формируется из нервных корешков крестцового и поясничного отделов позвоночника.
Причиной возникновения защемления являются следующие факторы:

При лечении защемления прежде всего устраняются спазмы мышц и боль. Медикаментозное лечение назначается врачом и включает в себя различные препараты, снимающие боль: противовоспалительные средства, миорелаксанты и другие. Для дальнейшего восстановления назначается физиотерапия и дозированные физические упражнения.
Другие причины
Боли в спине, отдающие в ногу, не всегда связаны с поражениями позвоночника. Причинами появления данного симптома могут стать:
Также данный симптом встречается у беременных женщин, причем достаточно часто.
Боль в спине, отдающая в ногу появляются на ранних сроках беременности и зачастую проходит только после родов.
Прежде всего, в данном случае болезненность спины справа или слева обусловлена повышенной нагрузкой на позвоночник из-за возросшей массы и смещения центра тяжести живота из-за развития плода. Однако если боль долгое время не проходит даже после родов, то следует обратиться к врачу.
К сожалению, иногда обратиться за помощью к специалисту не представляется возможным. В таком случае есть несколько способов, которые могут облегчить состояние больного:
Профессиональная консультация
Несмотря на эффективность «домашних» методов, если у вас болит спина и отдаёт в ногу, то наилучшим выходом остаётся обращение к специалисту. По результатам полной диагностики врач выявит причину появления заболевания. Самым эффективным методом борьбы с болезнью будет комплексный подход: сочетание медикаментов, правильного питания, гимнастики и мазей даст наилучший результат.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
В дополнение к рекомендациям врача избегайте переохлаждения, подъёма тяжестей и лишних нагрузок на позвоночник. Это позволит не дать болезни перейти в фазу её обострения и снизит боль.
Лечение суставов Подробнее >>
Предупредить развитие болезни всегда легче, чем лечить её. Профилактические меры помогут вам избежать заболевания позвоночника и закрепить полученный от лечения результат.
Чтобы не испытывать ноющих болей внизу спины, достаточно выполнять всего два условия:
Помните, здоровье человека исключительно в его руках! Простые упражнения, частые осмотры у врачей и купирование болезни на ранних стадиях помогут вам никогда больше не вспоминать о болях внизу спины. Но, к сожалению, если у вас нет желания вылечиться, то вам не поможет и самый лучший врач.
О методах лечения болей в спине и седалищном нерве в данном видео рассказывает Валерий Владимирович Крамар, врач невролог-вертебролог, врач мануальный терапевт, гомеопат, ведущий специалист многопрофильной клиники «Союз»:
 При таком нарушении осанки, как плоская спина, уменьшены физиологические изгибы в позвоночном столбе.
При таком нарушении осанки, как плоская спина, уменьшены физиологические изгибы в позвоночном столбе.
Пациенты не способны длительное время фиксировать в одном положении тело, они быстро утомляются.
Из-за сниженной амортизационной функции позвоночника могут происходить микротравмы спинного и головного мозга, вызывающие головные боли и усталость.
Симптомами нарушения являются боли в бедрах, паху, верхней части спины. Для удержания позы пациентам приходится сгибать и разгибать ноги в коленях и бедрах. Такие признаки могут привести к инвалидности, ограниченности выполнения движений, потребности использования наркотических и обезболивающих средств.
Для плоской спины характерными признаками является:
Последствием плоской спины является сколиотическое заболевание.
В нормальном состоянии у позвоночника имеются физиологические искривления, требуемые для удержания позы и прямохождения. При слабовыраженных или сглаженных искривлениях развивается синдром плоской спины.
Также причина патологии может заключаться в дегенеративных нарушениях межпозвоночных дисков, их быстром износе. Плоская спина может проявляться при компрессионных трещинах в позвонках, остеопорозе, анкилозирующем спондилите.
Часто плоская спина появляется у детей, физически ослабленных, которые долгое время находились в постельном режиме. Часто патология развивается параллельно с плоскостопием и остальными аномалиями органов.
Кроме детей, отстающих в развитии, синдром может появиться при стремительном росте организма, отставании мышечной системы от костей скелета.

При исследовании собирается анамнез о состоянии больного (болях, дискомфорте, перенесенных операциях), учитываются симптомы при долгом стоянии в одном положении.
Определяющим показателем служит рентгенологическое обследование с боковым снимком. Сведения о состоянии дисков, позвонков и проходимости спинного мозга отражают МРТ и КТ.
Чтобы определиться с тактикой лечения, проводится тщательное обследование пациента, определяются причины деформации, для которых требуется коррекция оси позвоночника.
Придерживаясь специальных мер, можно будет заниматься ЛФК для коррекции вертикального положения позвоночника.
К общим лечебным мероприятиям относят:
Медикаментозное лечение устраняет негативные симптомы, сопутствующие нарушению, затрудняющие выполнение физических упражнений.
Врач назначает средства для нормализации кровоснабжения, миорелаксанты и противовоспалительные препараты (Диклофенак, Ибупрофен). Для снятия сильных болей возможно использование анестетика Новокаина.
При плоской спине упражнения выбираются в индивидуальном порядке, так как их основной целью является повышение подвижности позвоночника при наклоне вперед и назад, укрепления мышц плеч и грудной клетки.
Задачами ЛФК является коррекция деформаций, повышение подвижности и разгрузка позвоночного столба, повышение выносливости организма, физическое развитие и нормализация психоэмоционального состояния пациента. Напряженные выгибания исключаются при болях во время наклона туловища.
Опытные специалисты к физическим упражнениям добавляют процедуры на наклонной доске Евминова, гимнастической стенке для укрепления мышечной массы туловища. Также в лечебный комплекс входит механотерапия, дыхательные игры и массаж.
При выпрямлении грудного кифоза деформируется грудная клетка, из-за чего может развиваться сердечно-сосудистая и дыхательная недостаточность.
Чтобы остановить сокращение емкости легких, к ЛФК добавляются занятия по Стрельниковой и Катарине Шрот. Для общего укрепления детского организма рекомендуются игры с мячом, лечебное плавание и ходьба.
При плоской спине врачи назначают массаж, улучшающий обмен веществ и кровообращение, устраняющий боли при физических упражнениях. При этом обеспечивается пассивная коррекция позвоночного столба, укрепление мышц, улучшение нервной, дыхательной и прочих систем.
Выделяют несколько вариантов массажа:
Комплекс упражнений способствует искривлению плоской спины. За полгода пациенты могут устранить патологический процесс, выполняя 5 упражнений. Метод ЛФК был основан на наблюдении за кошками и собаками, выгибающими спину.
Основными принципами метода является выполнение упражнений согласно физическим возможностям, отсутствие резких движений.
Начинать ЛФК надо с раскачивающих движений, плавно увеличивая амплитуду упражнений. От мотивации зависит правильность и периодичность реализации упражнений:
Будут полезными занятия с подъемом прямых ног из положения лежа:

Также пациенту могут назначаться упражнения на развитие грудной клетки, увеличение поясничного лордоза. Использование обруча развивает координацию, равновесие, активирует работу всех мышц.
При плоской спине следует выполнять гимнастику в соответствии с указаниями врача. Следует помнить, что при подобной патологии мышцы находятся в расслабленном виде, поэтому упражнения позволят постоянно удерживать осанку.
dieta.lechenie-sustavy.ru
Боль в пояснице — явление настолько же распространенное, насколько и неприятное. И появляется она часто совершенно неожиданно — вроде и не делал ничего особенного — просто нагнулся поднять монету, или повернулся в поисках «спрятавшегося» мобильного телефона, и вдруг серьезная боль сковывает поясницу. И тут уже не получается ни пошевелиться толком, ни повернуться. Вроде бы самым логичным решением является поход к врачу, но как идти, если боль даже разогнуться не дает? И в такие моменты очень полезно помнить, как снять боль в пояснице.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.Подробнее здесь…
Причин появления боли в пояснице масса. Какая из причин касается именно вас — вопрос строго индивидуальный. Кое что можно понять по характеру боли, ее интенсивности и продолжительности. Но на самом деле диагноз должен ставить специалист, а мы можем только сделать некоторые предположения.
Например, причиной появления такой боли может стать остеохондроз в поясничном отделе. Это заболевание развивается не слишком быстро и до определенного момента вы можете его просто не замечать. А в один неприятный момент образовавшиеся остеофиты при неудачном движении сдавливают нервные корешки спинного мозга, из-за чего и появляется острая боль.
Другая распространенная проблема — грыжа межпозвонкового диска, которая также очень часто развивается в поясничном отделе позвоночника. Ситуация в данном случае очень похожа — неудачное движение приводит к появлению компрессии нервных окончаний, из-за чего появляется боль.
О указанных выше проблемах можно рассказывать долго, поскольку это серьезные заболевания, требующие серьезного к себе отношения. Но причина может быть и в банальном переохлаждении или сквозняке, или же в чрезмерной физической нагрузке (такая проблема наиболее характерна для мужчин). К счастью, с подобными проблемами справиться не так сложно, боль в этом случае проходит сама через несколько дней при простейшем лечении.
Существует и еще одна крайне неприятная категория причин появления боли в области поясницы — это заболевания внутренних органов, например — почек. Правда, в этом случае боль не такая острая, но достаточно интенсивная и продолжительная.
В общем же можно сказать, что боль в пояснице очень неприятна, она способна буквально обездвижить человека на достаточно продолжительное время. Потому полезно знать, как быстро снять боль в пояснице. Правда, это не значит, что нужно после этого облегченно вздыхать и отменять визит к врачу. Как мы уже сказали, в большинстве случаев причины появления таких болей достаточно серьезны, игнорирование таких симптомов ни к чему хорошему не приведет.
Первое, что имеет смысл сделать — лечь и расслабиться. Не важно, куда именно, главное, чтобы это была достаточно ровная поверхность — кровать, диван или пол. Учитывая силу боли, тут уже не до приличий, поэтому действительно проще всего сразу лечь на пол и принять оптимальное положение, при котором боль меньше всего чувствуется.
Через минуту-две нужно осторожно перевернуться на спину, а ноги поднять и положить на любое возвышение — диван, стул, ящик, кровать — не важно, главное, чтобы бедра были под прямым углом по отношению к туловищу. Именно в этом положении остаемся, пока боль не утихнет.
Смысл этих манипуляций достаточно прост — нам нужно максимально снять с позвоночника нагрузку. Эта нагрузка максимальна, когда мы стоим, но, вопреки расхожему мнению, если просто лечь, вытянув ноги, мышцы спины в области поясницы вовсе не расслабятся, они по прежнему будут испытывать нагрузку (хоть и меньшую).
Когда боль ослабла, можно подниматься. Но делать это нужно осторожно, поскольку спину пока беспокоить не рекомендуется. Поэтому сначала поворачиваемся на бок и становимся на четвереньки. После этого добираемся до любой опоры, за которую можно ухватиться, и медленно выпрямляем спину. Теперь поднимаемся на ноги с колен, удерживая спину неподвижной. Дальше двигаемся так, чтобы боль не усиливалась.
На правила приличия и эстетику внимания не обращаем — не до этого.
После этого принимаем любое обезболивающее, желательно такое, которое имеет противовоспалительный эффект (например, ибупрофен, аспирин и т. п.). Они не только ослабят боль, но и снимут появившееся воспаление.
Дальше нужно зафиксировать поясницу. Вообще для этого существуют специальные пояса, но обычно в таких ситуациях их под рукой не оказывается. Поэтому можно воспользоваться банным полотенцем, шарфом или чем-то подобным. При этом пояс нужно намотать так, чтобы захватить не только само больное место, но и расположенные немного ниже и выше участки спины.
Таким вот нехитрым образом можно быстро снять острую боль в пояснице. Но в любом случае после этого следует отправляться к врачу на консультацию, а не ждать, когда боль отпустит сама. Даже в том случае, когда боль проходит очень быстро, это может быть симптомом некоторых достаточно серьезных заболеваний, так что не рискуйте.
osteo.lechenie-sustavy.ru
 Не каждый человек, поглощённый круговоротом повседневной жизни, придаёт значение тяжести и усталости в ногах. Пациент приходит на приём к врачу лишь в тот момент, когда ноги начинают болеть так, что становится трудно двигаться. Ноги могут ныть от колена до самой ступни. Иногда болезненность вызвана неудобной обувью, переутомлением или же метеочувствительностью. Но сильная боль ниже колена может сигнализировать о самых разных заболеваниях.
Не каждый человек, поглощённый круговоротом повседневной жизни, придаёт значение тяжести и усталости в ногах. Пациент приходит на приём к врачу лишь в тот момент, когда ноги начинают болеть так, что становится трудно двигаться. Ноги могут ныть от колена до самой ступни. Иногда болезненность вызвана неудобной обувью, переутомлением или же метеочувствительностью. Но сильная боль ниже колена может сигнализировать о самых разных заболеваниях.
Когда речь заходит об участке ноги между коленом и ступней, то имеется в виду голень. Анатомическое строение голени включает в себя две берцовые кости — большую и малую, а также группу мышц, сосудов и нервов. Повреждение одного или нескольких элементов, как правило, порождает болевой синдром.
Болеть ноги ниже колена могут из-за следующих провоцирующих факторов:
Оба заболевания характеризуются поражением суставов, однако, артроз вызывает дегенеративные нарушения лишь в суставных структурах. Артриты, помимо разрушающего воздействия на суставы, оказывают негативное влияние на работу внутренних органов.
Типичные симптомы артритов и артрозов:
Воспаление провоцирует увеличение сустава в объеме, из-за чего он может деформироваться. На заключительных стадиях заболевания костная ткань перерождается, а суставы, накопившие фиброзные отложения, теряют привычную форму.
Варикоз — коварное заболевание. Многие ошибочно полагают, что лишь выпирающие вены ног говорят о начале болезни. Чтобы не пришлось прибегать к хирургическому вмешательству, стоит обращать внимание на состояние нижних конечностей. Часто расширение вен наблюдается на одной из ног. Это характерно для первых этапов заболевания. По мере прогрессирования недуга к нему присоединяются следующие симптомы:
Болезнь появляется стремительно, поэтому требует безотлагательной медицинской помощи. Сильное покраснение — верный признак патологии.
Первые симптомы, в случае тромбоза вен, возникают спустя 2−3 дня после его начала. Больной начинает жаловаться на тяжесть в ногах и распирающую боль при сгибе коленного сустава. На опухшей ноге за несколько дней развивается краснота. Из-за повышенной температуры внутри ноги она становится горячей на ощупь. На смену покраснению со временем приходит посинение. Человек чувствует сильную боль от колена до стопы, которая не даёт ему разогнуть ногу и наступить на поверхность. Ни в коем случае нельзя допускать развитие гангрены, ведь в таком случае есть риск потерять ногу.
 При артериальном тромбозе симптоматическая картина образуется в ещё более быстром темпе. Буквально через несколько часов кожный покров ниже колена становится холодным. Нарушается циркуляция крови и нога принимает белый оттенок. Не обратившись за квалифицированной помощью в течение ближайших пяти часов, пациент столкнётся с отмиранием тканей. Самолечение не принесёт никаких результатов, поэтому при малейших признаках на тромбоз, следует направиться в больницу.
При артериальном тромбозе симптоматическая картина образуется в ещё более быстром темпе. Буквально через несколько часов кожный покров ниже колена становится холодным. Нарушается циркуляция крови и нога принимает белый оттенок. Не обратившись за квалифицированной помощью в течение ближайших пяти часов, пациент столкнётся с отмиранием тканей. Самолечение не принесёт никаких результатов, поэтому при малейших признаках на тромбоз, следует направиться в больницу.
Ещё одной причиной, из-за которой будет ныть нога от колена до стопы, может быть облитерирующий атеросклероз. Проблемы сердечно-сосудистой системы порождают не только отеки ниже колена и посттромбофлебитный синдром, но и облитерирующие боли. При таком виде атеросклероза нарушается магистральное течение крови по сосудам и артериям. Сужение внутреннего просвета кровотока вызывается холестериновыми бляшками. Эти процессы способны вызвать перемежающуюся хромоту и сильную боль ниже колена до ступни. Болевой синдром усиливается при долгих пеших прогулках.
Если не заняться лечением, то в дальнейшем на ногах могут образоваться трофические язвы. Кожа в районе голени будет постоянно сохнуть и шелушиться. Подтвердить диагноз можно при помощи биохимического анализа крови, который покажет текущий уровень холестерина. Заболеванию чаще остальных подвержены люди с сахарным диабетом и повышенным давлением, значительную роль играет наследственность. Без своевременной врачебной помощи пациент рискует остаться без конечности из-за таких осложнений, как гангрена и некроз.
Одной из причин болезненных ощущений в области голени и стопы является полинейропатия. Встречается подобное заболевание как осложнение сахарного диабета второго типа. Также страдают повреждением периферическим нервных окончаний люди, злоупотребляющие алкоголем. Токсины, образующиеся при распаде алкогольных продуктов, нарушают питание тканей нижних конечностей. При этом наблюдается целая группа симптомов:
Несбалансированное питание и увлечённость различными диетами создаёт в организме дефицит питательных веществ. Возникает нехватка таких элементов, как кальций, магний, калий. По этой причине у человека могут болеть голени и появляться судороги в икроножных мышцах. Недостаток кальция зачастую приводит к ночным судорогам. Чтобы голень перестала болеть, нужно помассировать проблемную зону и спазм стихнет.
Случается, что после тренировки в спортзале или пробежки начинает болеть нога. Болевой синдром развивается сразу же после окончания занятий или же по истечении 8−10 часов. Скорее всего, причиной болезненности выступает растяжение мышц. Боль охватывает область ниже колена, но может локализоваться и в бедре. Повреждённые мышцы слегка напрягаются и увеличиваются в размерах, при прощупывании пациенты указывают на неприятные ощущения. Область голени отекает.
 Куда опасней выглядит разрыв мышц. Образуется он как следствие растяжений или чрезмерного сокращения в районе сустава голеностопа. Преимущественно разрыв развивается в зоне перехода сухожилия в мышцу. Существует три степени разрыва мышц: лёгкая, средняя, тяжёлая. При последней степени происходит полный отрыв мышечных волокон от места крепления.
Куда опасней выглядит разрыв мышц. Образуется он как следствие растяжений или чрезмерного сокращения в районе сустава голеностопа. Преимущественно разрыв развивается в зоне перехода сухожилия в мышцу. Существует три степени разрыва мышц: лёгкая, средняя, тяжёлая. При последней степени происходит полный отрыв мышечных волокон от места крепления.
Разрыв мышц характерен для эпизодов, когда конечность внезапно сгибается в сторону отличную от направленной силы. Такое может произойти при резком торможении во время бега. При этом в месте разрыва внезапно начинает болеть нога, словно по ней нанесли прямой удар. По мере увеличения размеров гематомы и отёка болезненность будет нарастать.
Нередко ноги начинают болеть из-за профессиональных условий труда, когда человек пребывает в неизменном положении. Продавцы, станочники, парикмахеры вынуждены всю смену стоять на прямых ногах. К концу дня появляется тяжесть в нижних конечностях, ноги отекают и начинают ныть. Однотипная физическая нагрузка создаёт условия для застойных процессов в ногах, особенно ниже колена, что делает боль невыносимой.
Зачастую с болью в ногах сталкиваются спортсмены. Во время силовых упражнений и тренировок они испытывают колоссальные нагрузки на все суставы. Болеть поражённая конечность может как одномоментно, так и постоянно.
Чтобы выявить истинную причину боли, и выбрать нужную тактику лечебных манипуляций, нужны современные диагностические исследования. Все они проводятся после того как пациент уже прошёл осмотр у травматолога и сдал необходимые анализы.
К методам диагностики относят:
Подбор лечебно-восстанавливающих процедур напрямую зависят от того по какой причине начали болеть ноги. В зависимости от характера боли и степени тяжести заболевания врач назначает или амбулаторный или стационарный режим.
Терапия подобных заболеваний включает такие методы, как:
Встречаются сложные случаи, когда единственно верным решением будет операция.
Зачастую именно ночная боль считается самой острой. Это достаточно просто объяснить. Во время отдыха человеческий организм, как правило, восполняет запасы энергии, потраченные днем, и усиленно борется с воспалительными процессами.
Вследствие этих факторов у больного возникает чувство, что ночью лежа на боку, боль и состояние дискомфорта усиливаются. Однако эти ощущения не означают, что состояние пациента ухудшается.
Тазобедренный сустав оказывает огромное влияние на функциональность организма, поскольку с его помощью человек может передвигаться и удерживать равновесие в пространстве.
Малейший дискомфорт, ощущаемый в данном суставе, может быть последствием тяжелых нагрузок. Проблемы с функциональностью и болями в тазобедренном суставе способны негативно повлиять на привычный порядок жизни человека.
Игнорировать возникшие проблемы не стоит, иначе это может привести к печальным последствиям. Что делать в такой ситуации, объяснит врач.
Боль в тазобедренных суставах может существенно отличаться одна от другой по интенсивности. В медицине выделяют несколько классификаций боли:
Причины, пробуждающие болевые ощущения, могут быть разными. По общим характеристикам их можно раздеть на две группы:
Важно! Травматические боли – довольно распространенное явление. Часто они возникают в результате перелома шейки бедра. В таких случаях болевые ощущения выражены остро и не покидают пациента даже ночью, когда он находится в состоянии полного покоя.
Повреждения тазобедренного сустава и шейки бедра практически полностью ограничивают движение.
Еще больше неприятностей доставляет вывих тазобедренного сустава. В таком случае нога становится полностью неподвижной.
При растяжении связок болевой синдром проявляется при физических нагрузках, а в процессе отдыха (лежа) – утихает.
В настоящее время люди ничем не защищены от болезней, которые приводят к воспалениям тазобедренного сустава. К группе риска относят пожилых пациентов.
Тазобедренный сустав может поражаться несколькими заболеваниями:
Артрит – это суставная болезнь, возникающая в основном у пожилых людей. Первые признаки дискомфорта возникают в ноге, последующими участками становятся паховая область и передняя часть бедра. Больному сложно делать упор на пораженную ногу из-за резкой боли в тазобедренном суставе.
Коксартроз или деформирующий артроз возникает у людей среднего возраста. Развивается этот недуг практически незаметно. Чувство дискомфорта в тазобедренном сочленении появляется еще на ранней стадии.
Болевые ощущения усиливаются в тот момент, когда пациент начинает делать упор на больное бедро.
Кроме того, причины могут быть следующими:
Согласно статистике, на сегодня остеохондроз позвоночника занимает лидирующее место среди других заболеваний опорно-двигательного аппарата. Совсем недавно медики считали, что болезнь поражает людей преклонного возраста, поскольку развивается на фоне природного старения организма. Но в настоящее время в клинику с проблемами позвоночника все чаще обращаются молодые люди до 30 лет, что указывает на существование других факторов развития патологии. Предупредить осложнения болезни и дальнейшее ее прогрессирование помогут 20 минут против остеохондроза шейно-грудного отдела позвоночника, разработанные известными специалистами медицины.
Симптомы патологии весьма многообразны. В основном, шейно-грудной остеохондроз, его осложнения проявляются по-разному. Развиваются они в результате поражения позвоночника и сжатия корешков, сосудов, нервных сплетений, спинного мозга.
Шейно-грудной остеохондроз часто проявляется вертебральным синдромом, при котором пациент чувствует боли разной интенсивности. Этот синдром может быть в виде:
Развитие спинального синдрома возникает в случае сдавливания или ишемии головного мозга. Часто жалобы больных связаны с нарушениями чувствительности и двигательной функции. Остеохондроз, сопровождающийся спинальным синдромом, проявляется в лучшем случае ограниченностью произвольных движений, в худшем – полной потерей подвижности позвоночника и атрофией мышц рук. Патологии характерно снижение болевой и тепловой чувствительности конечностей, их онемение, прострелы вдоль позвоночного столба, отдающие в руку, ногу.
При сдавливании артерий позвоночника, недостаточности кровоснабжения головного мозга развивается синдром позвоночной артерии. Больные часто жалуются на следующие симптомы:
Часто у пациентов остеохондроз шейно-грудного отдела сопровождается корешковым синдромом. Такой синдром проявляется из — за сдавливание нервных корешков спинного мозга костными разрастаниями отдельных позвонков в пораженной области или патологическими изменениями межпозвоночных дисков. Без соответствующего лечения может вызвать разного рода осложнения.
Шейно-грудной остеохондроз, сочетающийся с корешковым синдромом, считается необратимой патологией, может вызвать опасные для здоровья осложнения. Его развитие обусловлено чрезмерной нагрузкой на позвоночник. Часто отмечается у беременных женщин, пациентов с избыточным весом, тех, кто носит высокие каблуки, людей, ведущих малоподвижный образ жизни. Способствуют развитию патологии инфекционные заболевания, переохлаждение. Чтобы избежать развития корешкового синдрома, важно соблюдать правильное питание, потреблять воду в нужном количестве.
Остеохондроз, сопровождающийся корешковым синдромом, достаточно редкое явление, поскольку связь между связками в шейно-грудном отделе очень прочная в отличие от других отделов позвоночника. В этом отделе редко происходит грыжевое выпячивание позвонков вследствие маленьких межпозвонковых щелей. Развитие опасного синдрома может произойти в результате передавливания корешковой артерии, что ведет к кислородному голоданию.
При патологии шейно-грудного отдела позвоночника с корешковым синдромом больной ощущает боли и онемение в области темени, затылка. Постепенно боли чувствуются в ключице, лопатке, сердце, эти части тела немеют, трудно поднять руку, движения шеей и верхними конечностями скованные. Остеохондроз, который проявляется корешковым синдромом, сопровождается следующими симптомами:
Кашель при грудном остеохондрозе, как и чихание, резкие движения, может вызывать сильный болевой синдром. В некоторых случаях пациент может чувствовать боль в пояснице. Она постепенно отдает в голову, стопу, подколенную ямку, икроножную мышцу. Болевой синдром затрагивает седалищный нерв, ягодицу, отдает в бедро.
Чтобы предупредить осложнения остеохондроза и его дальнейшее развитие, независимо от того, какие симптомы тревожат пациента, необходимо незамедлительно предпринимать соответствующие меры лечения, предварительно пройдя обследование у врача — вертебролога. В этом случае помогут банки на пораженную область, физические упражнения, медикаментозная терапия. Достаточно выделять 20 минут против остеохондроза позвоночника каждый день, чтобы избежать развития патологии позвоночника с корешковым синдромом.
Баночный массаж – эффективный метод лечения заболеваний опорно-двигательного аппарата. Такое лечение можно назначать при многих болезнях независимо от степени их сложности. Массаж банками при остеохондрозе шейно-грудного отдела позвоночника считается обязательной частью лечения, поскольку он не вызывает осложнений, побочных эффектов, усиливает лечебный эффект.
Банки при остеохондрозе позвоночника:
Применяют банки в лечебных и профилактических целях. Процедура проста и доступна в применении, чтобы делать такой массаж, необязательно быть специалистом, иметь дорогостоящие аппараты. Изучив схему проведения процедуры, делать баночный массаж можно в домашних условиях.
Баночный массаж способствует:
Банки на пораженную область спины ставят приблизительно на 15 минут. После окончания процедуры больного укутывают в теплое одеяло и оставляют отдыхать не менее, чем на 30 минут. Перед тем как применить банки против остеохондроза, нужно проконсультироваться у врача, поскольку к проведению такого массажа имеются некоторые противопоказания.
Врачи рекомендуют пациентам, у которых отмечается шейно-грудной остеохондроз каждый день выделять 20 минут на физические упражнения против остеохондроза. Ежедневные упражнения помогут восстановить функции позвоночника, сделают его более прочным и гибким.
Упражнения против остеохондроза:
Можно делать 20 минут лечебную гимнастику, включив в нее упражнения с палкой. Выполняются упражнения легко, без лишнего напряжения, в положении стоя, спина должна быть ровной, живот подтянутым.
В гимнастику «20 минут против остеохондроза» входят упражнения, в положении лежа на спине и животе. Упражнения на спине:
Упражнения в положении сидя:
Гимнастика «20 минут против остеохондроза» применяется в лечебных и профилактических целях. Благодаря специально разработанным физическим упражнениям можно избежать разного рода осложнений патологии и предупредить развитие заболевания в будущем.
2016-04-30
artrit.sustav-med.ru
Что поможет побыстрее привести позвоночник и мышцы в порядок, рассказывают травматолог-ортопед, к.м.н. Ислам Шахабов и врач-невролог Галина Строева.
О ЧЕМ СИГНАЛИТ БОЛЬ
1. Не разогнуться – не повернуться, болит вся спина. Вы перенапрягли мышцы, либо от чрезмерных нагрузок произошло небольшое смещение позвонков.
Что делать? Дать мышцам покой: не делать резких движений, отложить лопаты и ведра, полежать. Подолгу сидеть при больной спине вредно – эта поза слишком напрягает и без того натруженные мышцы. Снять болевые ощущения помогут противовоспалительные препараты. Самые популярные - на основе ибупрофена (нурофен, бруфен), но они плохо действуют на желудок, их не надо пить натощак; или же на основе нимесулида (найз, нимесулид-тева). Если боль сильная, лучше использовать и таблетки, и мази вместе. Одна лишь «мазилка» не поможет, ведь очаг воспаления может находиться глубоко.

Боль в спине - не разогнуться и не повернуться.Фото: Наиль ВАЛИУЛИН
2. Резкая боль в пояснице. Может длиться и полчаса, и несколько дней. Обычно возникает, если резко поднять что-то очень тяжелое или неудачно повернуться. При этом боль отдается в ягодицу, бедро и самое тревожное – если спускается ниже колена или даже до пальцев ног. Это так называемый корешковый синдром (он же люмбаго, ишиас, радикулит).
Что делать? Массаж, и попытки что-то «вправить» просто опасны и могут довести до сильнейшего ущемления нерва. Нужно зафиксировать поясницу. На этот случай хорошо бы купить корсет для спины и надевать на время тяжелой работы. Если его нет, плотно обвяжите поясницу полотенцем или шарфом, но только не шерстяным. Греть мышцы нежелательно, разогревающие мази только вызовут прилив крови к воспаленному месту и могут навредить. Дополнительно протестируйте свое состояние – попробуйте пройтись на носках или на пятках. Не получается, мешает слабость в стопе или вообще не чувствуете ногу? Значит, срочно к врачу. Если этот процесс запустить, то можно довести ногу до пареза (паралича).

Резкая боль в пояснице.Фото: Наиль ВАЛИУЛИН
3. Тянущая ноющая боль в пояснице лишь с одной стороны. Возможно, вы слишком доверились коварному майскому солнышку, и вас продуло на сквозняке. Разгоряченная работой мышца на холоде воспаляется, вызывая боль и скованность движений. Иногда при этом поднимается температура до 37,5 градусов.
Что делать? Если мышцы болят из-за переохлаждения, то больное место можно растереть противоспалительной мазью.

Тянущая ноющая боль с одной стороны.Фото: Наиль ВАЛИУЛИН
КСТАТИ
- Вопреки мифам, кровать при больной спине не должна быть слишком жесткой. Наши спины неидеальны: у кого-то кифоз, у одних изгибы слишком сглажены, у других – выгнуты. Так что если с больной спиной уляжетесь спать на полу или на досках, никакой пользы это спине не принесет. Но и слишком мягкие пышные матрацы противопоказаны: поясница не должна проваливаться.
- При боли в спине не используйте согревающие мази (кроме случаев, когда явно продуло). При растирании такой мазью спазмированной мышцы происходит приток крови, отек тканей усиливается, вместе с ним и боль. Лучше всего пострадавшим от ударного труда мышцам помогает холод. Самый простой вариант - положить кусочки льда из холодильника в пакет, обмотать плотным полотенцем и приложить такой компресс минут на 10-15 к больному месту.
ВАЖНО!
Главные правила здоровой спины
- Начинайте с легкой работы, чтобы разогреть мышцы - это как у спортсменов разминка.
- Не поднимайте тяжести рывком или в согнутом положении – в этом случае во много раз возрастает нагрузка на нижний отдел позвоночника, что может привести к смещению позвонков и образованию грыжи межпозвонкового диска. Тяжелые ведра, мешки поднимайте с прямой спиной, слегка присев, чтобы нагрузка приходилась на всю спину и на ноги. По такой же схеме следует и опускать тяжести на землю.
- Избегайте скручивающих движений: когда ноги на месте, а поворачивается лишь корпус. Если достаете что-то из багажника, переступите ногами в сторону груза. Если вскапываете огород, выбрасывайте землю с лопаты в сторону, а не резко за спину. При каждом движении лопаты вверх спину выпрямляйте полностью.
- Забудьте любимую позу дачника: склониться над грядкой головой вниз, пятой точкой кверху. Так вы можете «разбудить» корешковый синдром (радикулит - воспаление или «зажим» нервов в пояснице). Для работы на грядке заведите низенькую скамеечку, в крайнем случае, можно работать на четвереньках.
- От хорошей работы становится жарко, но не спешите скидывать с себя свитера и футболки – даже небольшой ветерок может вызвать переохлаждение и воспаление мышцы. Лучше сразу перед работой одеться во что-то легкое, чтобы и не вспотеть, и не замерзнуть.
www.kp.ru

"Прихватило спину, не могу разогнуться, что делать?" Как часто звучит такой вопрос, особенно по утрам, когда человек ощущает резкую боль в области поясницы, поднимаясь с кровати!
В чем же причина такого внезапного ухудшения состояния, если до этого абсолютно ничего не беспокоило? Попробуем разобраться.
Боль в пояснице — это распространенное явление, так как причин для его возникновения может быть масса. Ежедневно человек подвергает свой позвоночник таким негативным факторам, как:
Большую роль в здоровье опорно-двигательного аппарата имеет вес: его избыток приводит к постоянной нагрузке, которая рано или поздно может вылиться в острые боли в спине. "Не могу разогнуться" — именно с такой жалобой пациенты обращаются к специалисту.
Неприятное ощущение может возникать время от времени, проходить само по себе или стать постоянным спутником. Причины явления могут скрываться в таких заболеваниях и состояниях:
Если вам больно разогнуть спину в пояснице, причина может быть вторичной или первичной. В зависимости от этого фактора специалист установит правильный диагноз.
Впервые боль может возникнуть из-за защемления нервного корешка позвоночного столба: такое явление часто встречается по утрам, если человек неудобно спал.
К первичному проявлению заболевания относят начавшиеся изменения в суставах и самих позвонках. Проблема также скрывается в связках, мышцах и сухожилиях. Если что-то вышло из строя, то вся система начинает страдать.
Если прихватило спину повторно, то здесь проблема связана с травмами позвоночника, опухолями, инфекциями и другими заболеваниями. Так организм подает сигнал о помощи.
Если наличие болевого синдрома встречается у женщин, то причина кроется в гинекологических заболеваниях, таких как эндометриоз или миома.
Проявления болей у мужчин часто связаны с мочеполовой системой, заболеваниями почек, инфекциями.
Если по утрам больно разогнуть спину, то непременно следует обратиться к специалисту. Своевременная диагностика и адекватное лечение быстро восстановят опорно-двигательный аппарат. Для полного восстановления обычно требуется 2-3 месяца.
При обращении к врачу назначается полное обследование для установления точной причины болей. Чаще всего в обследование входят рентген, УЗИ, сдача анализов.
При обнаружении сопутствующих заболеваний, которые могли спровоцировать проблемы с позвоночником, необходимо пройти лечение у соответствующего врача. На это время ортопед дает следующие рекомендации:
Если продуло спину, то достаточно пользоваться только разогревающими мазями, которые вернут подвижность позвоночнику и снимут неприятные ощущения уже через 2-3 дня.
Адекватное лечение может назначить только ортопед — не стоит откладывать поход к нему, чтобы не получить осложнений.
Самая распространенная жалоба, которую слышит ортопед, — болит спина, не могу разогнуться. В этом случае важно правильно установить причину, по которой возникло болезненное состояние.
Схема лечения подбирается для всех индивидуально, обычно она включает прием анальгетиков, мануальную терапию, массаж, УВЧ, ЛФК, иглоукалывание.
В самых тяжелых случаях требуется оперативное вмешательство.
Физиотерапия помогает восстановить подвижность суставов, устранить отеки, болезненность, снять воспаление.
Если через какое-то время лечение не дает положительных результатов, то применяется методика иглоукалывания.
Если больно постоянно, то врач прописывает ношение специального жесткого корсета, который поддерживает позвоночник в правильном положении, уменьшает трение межпозвоночных дисков, облегчает работу мышцам, и тем самым препятствует созданию условий для появления мышечного спазма.
Подойдет такой корсет пациентам с жалобами вроде: "Не могу разогнуть спину после сидения". Поддерживающее приспособление помогает самостоятельно передвигаться, сидеть в машине и на рабочем месте, при этом человек почти или совсем не ощущает дискомфорта.
Корсеты подбираются индивидуально. Все модели направлены на решение разных задач: одни нужны для лечения, другие — для профилактики.
Как лечить спину народной медициной? Только в качестве дополнения к назначениям врача можно использовать разогревающие народные бальзамы, мази и лечебные смеси. Хорошо съедать перед сном смесь из сухофруктов, так как они помогают восстановить межпозвоночные диски.
griju.net