
Наиболее сложной является диагностика отита у детей до одного года. Ребенок постарше уже может пожаловаться на боль в ухе, а не показывать, что что-то не так плачем. Но и родители с детьми в таком возрасте могут заподозрить отит по нескольким признакам, о которых мы более детально расскажем в статьи. Для взрослых же зачастую нетрудно понять, что их ухо воспалено и нуждается в лечении – отит трудно спутать с другой болезнью из-за его типичных проявлений.В каком бы возрасте вы или ваши дети не были, всегда важно как можно скорее диагностировать воспаление уха и приступить к правильному лечению. Осложнения любого вида отита могут грозить временной или постоянной потерей слуха, распространением воспаления на ткани головы, которые находятся дальше внутри черепа и другими опасными проявлениями.
Сначала поговорим о том, как понять, что у маленького ребенка началось воспаление в ухе. Если внимательно следить за малышом некоторое время, то можно заметить верные признаки отита:
Еще один очень важный признак, проявления которого нужно ожидать – трение ребенком уха. Дети могут хватать себя за уши, даже иногда царапать, пытаясь этим унять боль, которая при отите может быть достаточно сильной.
Также вам стоит заподозрить у ребенка воспаление уха, если он уже болеет ОРВИ или другой болезнью, при которой поражается носоглотка. Дело в том, что и у взрослых и у детей в ухо соединено с носоглоткой с помощью специальной слуховой трубы. Эта труба выполняет очень важную функцию – регулирует давление в ухе, но именно она создает много проблем при респираторных инфекциях, ведь бактерии из носа попадают через нее в ухо и там начинается воспалительный процесс. У детей риск такого развития событий еще более высок – их слуховая труба короче и толще, чем у взрослых, что дает микроорганизмам больше шансов попасть в ухо. 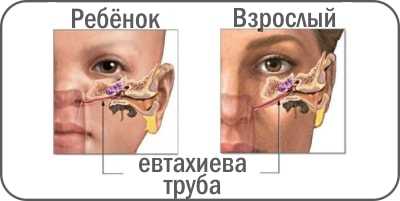
Когда вы приводите ребенка в кабинет ЛОРа, то врач, видя обильные выделения из носа ребенка, зачастую проводит также осмотр ушей, чтобы убедится, что инфекция не попала и в них. В процессе обследования педиатр проверяет с помощью инструмента отоскопа есть ли воспаление в барабанной полости, меряет температуру. Если ухо воспалено и температура выше нормы, то, скорее всего, у ребенка возьмут мазок из уха для того, чтобы проанализировать бактерии и подобрать антибиотики, которые уничтожат их эффективно. Также, подбирая лечение отита для ребенка, специалист обратит внимание на возраст (детям чаще всего выписывают средства в форме суспензий, а не таблеток), стадию воспаления, его распространенность, наличие или отсутствие гнойных выделений, отверстия в барабанной перепонке.
Взрослые приходят к ЛОРу, уже имея жалобу на боль в ухе или другие признаки отита, поэтому диагностирование проходит легче. Заметим, что не всегда возможно при первом осмотре обнаружить признаки воспаления сразу и иногда врач может сказать прийти на прием через два или три дня, чтобы определиться с диагнозом – это нормальная практика.
Чаще всего при отите страдает барабанная перепонка. Методом тимпанометрии определяют резонансную частоту в системе среднего уха (барабанная перепонка находится именно там) в гигагерцах. Такая манипуляция безболезненная, она не требует дополнительной подготовки. Врач вставляет в ухо тонкий зонд, который воспроизводит несколько звуков разной частотности (от 200 до 1500 Гц). Процедура может быть показана при подозрении на жидкость в ухе (например, гной) без наличия отверстия в барабанной перепонке. Перфорация барабанной перепонки противопоказанием к процедуре не считается, но обычно в этом случае гной вытекает из уха сам. Такую манипуляцию также выполняют детям. Показатели, которые получает врач после процедуры, сам больной не расшифрует, поэтому диагноз результаты должен объяснить ему врач.
При наличии любого серьезного воспалительного процесса в организме вам должны назначить некоторые анализы. При гнойном отите обязательно взять на исследование в лабораторию выделения из уха, чтобы определить их происхождение и подобрать нужные антибиотики, которые способны справиться с бактериями в очаге воспаления.
Также желательно сдать кров из вены и определить уровень форменных телец крови. При воспалении результаты показывают типичную картину – повышение количества лейкоцитов (лейкоцитоз) и увеличение скорости оседания эритроцитов (ШОЭ).
nootitis.ru
Если врач при осмотре уха в отоскоп (прибор для осмотра ушей) обнаружит все типичные признаки, он выставит точный диагноз. Если признаки нечеткие или присутствуют не полностью, диагноз неточен и может понадобиться время для его уточнения. В этом случае врач обсудит с вами, какое лечение подойдет больше. Часто скопление ушной серы затрудняет осмотр, и требуется ее удаление для точного осмотра барабанной перепонки.
Подозрение на средний отит у ребенка требует вызова на дом детского врача. Хотя осмотр ушей обычно безболезненная процедура, большинство детей этого не любят. Для того, чтобы облегчить осмотр, посадите ребенка на колени и обнимите его руки и ноги, не давая возможности двигаться.
Консультация ЛОРа обязательна для детей:
В остальных случаях лечить отит может врач педиатр.
Анализы крови и мочи– при отсутствии осложнений не требуются.
Тимпанометрия– дополнительный тест на подвижность барабанной перепонки, может потребоваться врачу в некоторых случаях для подтверждения диагноза средний отит. Выполняется сразу после осмотра уха с помощью специального устройства в ЛОР-кабинете, без предварительной подготовки.Аудиометрия – исследование слуха, необходимо при подозрении на его снижение.Компьютерная или магнитно-резонансная томография (КТ или МРТ) необходимы в случае подозрения на гнойные, внутрикостные или внутричерепные осложнения – мастоидит, гнойный абсцесс, менингит. Томография также позволяет выявить холестеатому. МРТ более информативна по сравнению с КТ для выявления скоплений жидкости и гноя.Тимпаноцентез– прокол барабанной перепонки для извлечения жидкости и последующей диагностики. Является стандартом при проведении клинических исследований среднего отита, но в практике применяется редко. Необходим всем детям при тяжелом течении болезни, детям, получающим химиотерапию или лечение гормональными стероидными препаратами, а также носителям ВИЧ. Выделение жидкости и последующее определение в ней микроорганизмов помогает точно подобрать антибиотик, подходящий для данного вида инфекции.
Подавляющее большинство случаев среднего отита лечатся дома. Госпитализация необходима только при подозрении на тяжелые гнойные осложнения – мастоидит, менингит и т.д.
«Наилучшее лечение» зависит от многих факторов: возраста, истории болезни, а также от сопутствующих заболеваний.
Необходимость их применения при среднем отите у детей активно обсуждается врачами в последние десять лет. Причина тому – высокая устойчивость бактерий, вызывающих воспаление уха, к пенициллину и ему подобным препаратам. У многих детей старшего возраста острый отит проходит и без антимикробной терапии. Поэтому многие врачи склонны по возможности применять выжидательную тактику, ограничиваясь только обезболивающими и жаропонижающими средствами, например, парацетамолом.Выжидательная тактика целесообразна, если:
В этом случае врач может назначить ребенку любое жаропонижающее, например парацетамол или ибупрофен, или их комбинации, и назначить повторный прием на следующий день или через два дня. Если на повторном осмотре диагноз отита подтвердится, или если состояние ребенка за период наблюдения ухудшится, доктор назначит один из видов антибиотиков.
В следующих случаях врач может назначить прием антибиотиков с первого дня, без периода наблюдения:
Антибиотиками первого ряда при лечении среднего отита являются пенициллины (амоксициллин, например «Амоксиклав», «Аугментин» и др.) и цефалоспорины (цефазолин, цефтриаксон, цефипим). Они могут быть назначены как в виде сиропа или таблеток, так и в лекарственных формах для инъекций, что обычно более эффективно.Препараты первого ряда имеют наименьшее количество осложнений и обладают наиболее выраженной активностью против возбудителей среднего отита.Если ранее у ребенка наблюдалась аллергия на пенициллиновые антибиотики и цефалоспорины, у врача есть подозрения на устойчивость бактерий к ним или есть другие причины, мешающие их назначению, доктор может назначить препараты второго ряда. К ним относятся кларитромицин, азитромицин, ко-тримоксазол, левофлоксацин.Антибиотики могут вызвать такие побочные эффекты, как диарея, сыпь, аллергические реакции. При чрезмерном и неконтролируемом приеме антибиотиков у бактерий может развиться устойчивость к ним, что приведет к необходимости использования более тяжелых препаратов.
Наиболее безопасно применение парацетамола и/или ибупрофена в возрастных дозах виде сиропа или таблеток. Кратность приема 2 – 3 раза в день. Положительный эффект оказывают также ушные капли с анестетиками («Отипакс»), однако при их использовании надо помнить о возможных аллергических реакциях на содержащийся в них лидокаин и его аналоги.
Применение препаратов сосудосуживающего действия (фенилэфрин, оксиметазолин, ксилометазолин и т.п.) при среднем отите у детей в клинических исследованиях не уменьшало длительность и течение заболевания, а также не влияло на уровень осложнений. Эти средства имеют значительные побочные эффекты, вред от которых потенциально превосходит пользу. В связи с этим их применение не оправданно и они не должны назначаться при этом заболевании.
Также как и сосудосуживающие средства не являются средствами лечения среднего отита, и риск от их применения превосходит пользу по данным клинических исследований. В связи с этим они не могут быть рекомендованы для лечения этого заболевания.
Применяется редко, так как подавляющее большинство случаев среднего отита не требуют хирургического лечения.Миринготомия– вскрытие барабанной перепонки. Применяется в тяжелых случаях с сильно выраженной болью. В ЛОР-отделении под анестезией ребенку делается надрез в барабанной перепонке, что позволяет вывести гной и экссудат (воспалительную жидкость) наружу. Процедура значительно облегчает состояние ребенка, а гной может быть отправлен в лабораторию для определения чувствительности к антибиотикам. При наличии показаний миринготомия может сочетаться с установкой трубки в среднем ухе (тимпаностомия).Тимпаностомия – процедура, в ходе которой в полость среднего уха устанавливается трубка, облегчающая отток гноя и экссудата. Выполняется в случае частых повторных отитов, при отсутствии положительного ответа на лечение антибиотиками, а также при экссудативном отите.Удаление аденоидов и миндалин – спорная вспомогательная мера для лечения и профилактики среднего отита. Многие дети с частыми отитами имеют также увеличенные аденоиды, частые тонзиллиты и ангины, связанные со стрептококком группы А. При сочетании этих факторов считается целесообразной операция удаления миндалин и аденоидов.
Традиционная и комплементарная медицина для лечения среднего отита предлагает гомеопатию, натуропатию, акупунктуру и другие активно рекламируемые методы лечения. В отношении них имеется очень мало клинических исследований, и еще меньше подтверждающих их эффективность. В связи с этим методы традиционной медицины не могут быть рекомендованы в качестве средств первого ряда для лечения среднего отита.
Улучшение состояния надо ожидать через 24 – 48 часов, независимо от того, были назначены антибиотики или нет. Если улучшения не происходит через 48 часов, необходимо повторно вызвать врача на дом. Он либо назначит антибиотик, если ребенок не получал его, либо заменит на другой.Если ребенку стало заметно хуже, чем было при первом осмотре врача, вызовите его немедленно.
Устранение факторов риска– основной метод профилактики отитов у детей. Факторы риска включают посещение детского сада, табачный дым, сосание пустышки, искусственное вскармливание.Антибиотикопрофиактика – была распространена в прошлые годы. В настоящее время большинство экспертов не рекомендуют профилактический прием антибиотиков, поскольку это способствует появлению устойчивости у бактерий.Хирургическая профилактика – установка дренажной трубки в полость среднего уха при частых повторных отитах. Может быть рекомендована при определенных условиях у некоторых детей. Окончательное решение о целесообразности этого метода должно оставаться за лечащим врачом.Вакцинация– имеются сведения, что применение некоторых вакцин может снизить частоту и тяжесть случаев среднего отита у детей. К ним относятся вакцины против гриппа и пневмококка.
Эффективность лечения отита среднего уха будет зависима от времени его выявления, профессионализма доктора. При лечении рассматриваемого недуга подход должен быть комплексным: ликвидировать надо, в том числе, ту болезнь, которая обусловила прогрессирование среднего отита.
Содержание статьи:При диагностировании отита важно правильно интерпретировать симптомы и признаки отита.
Перед тем, как начинать проводить с пациентом аппаратные исследования, надо провести с ним беседу для выяснения следующих моментов:
Популярным аппаратным средством обследования ушного прохода является отоскопия. Последняя представляет собой манипуляцию, посредством которой можно  визуализировать барабанную мембрану, уяснить погрешности. Отоскоп полезен при изучении дефектов, которые сформировались в результате пагубного влияния микробактерий на среду среднего уха. Данный медприбор имеет воронкообразную форму. Зауженный конец размещают в полость уха. В наши дни указанный мединструмент комплектуется с оптическим увеличителем, что помогает более детально рассмотреть составляющие среднего уха. При погружении воронкообразного инструмента в ушной проход, возможно обнаружить такие изменения:
визуализировать барабанную мембрану, уяснить погрешности. Отоскоп полезен при изучении дефектов, которые сформировались в результате пагубного влияния микробактерий на среду среднего уха. Данный медприбор имеет воронкообразную форму. Зауженный конец размещают в полость уха. В наши дни указанный мединструмент комплектуется с оптическим увеличителем, что помогает более детально рассмотреть составляющие среднего уха. При погружении воронкообразного инструмента в ушной проход, возможно обнаружить такие изменения:
Также могут применяться следующие виды обследования:
Излечение рассматриваемого недуга реально, но не относится к элементарной манипуляции. Если начинать лечебные манипуляции на начальной стадии, то в кратчайший период получения больным всего необходимого комплекса консервативного лечения можно констатировать позитивные изменения.  Начинать надо с установления причины, которая дала толчок возникновению среднего отита. Для этих целей берутся под контроль гаймориты, риниты, регулярно осуществляются профилактические меры в отношении аденоидов.
Начинать надо с установления причины, которая дала толчок возникновению среднего отита. Для этих целей берутся под контроль гаймориты, риниты, регулярно осуществляются профилактические меры в отношении аденоидов.
Таким образом будут обеспечены надлежащие условия для адекватной жизнедеятельности слуховой тубы.
Для освобождения просвета слуховой трубки от залежей гнойных масс осуществляют ее промывание/продувание. В ротовую полость вводят катетер, который нужно провести к барабанной мембране. Через этот мединструмент поступают лекарственные препараты, которые минимизируют воспаление, ликвидируют микробактерии.
Медпрепараты, которые используются в борьбе со средним отитом, делятся на:
Показательным для применения этих средств является возраст пациента. Множество докторов принимают тактику выжидания, ограничиваясь предписаниями маленьким пациентам жаропонижающих препаратов, болеутоляющих.
Это актуально при:
Хирургические манипуляции в аспекте лечения рассматриваемого недуга можно разделить на два вида:
Необходим в таких случаях:
Алгоритм осуществления операционных манипуляций следующий:
После проведения описанной манипуляции общее состояние больного улучшается:  температура тела возвращается в норму, тошнота/рвота не беспокоят, болевые ощущения сведены к минимуму.
температура тела возвращается в норму, тошнота/рвота не беспокоят, болевые ощущения сведены к минимуму.
Противопоказаний к рассмотренной операции нет, однако — часть докторов настаивают на ее проведении в экстренных случаях.
Применяют, когда нужно убрать залежи гноя, кото скопился в заушном участке; для прободения барабанной мембраны.
Доктора обращаются к данному методу в случаях:
Антротомия осуществляется в такой последовательности:
Чтобы минимизировать посещение ЛОР-врача, уберечь свою барабанную мембрану от разрывов, воспалений, надо повышать возможности защитных реакций организма, закалять его:
Гигиена ушей предусматривает постоянную чистку.
Важным является уход за состоянием ротовой полости, горла, носового прохода.
Болеющие хроническим отитом не должны игнорировать посещение ЛОР-врача: это поможет вовремя среагировать на обострения.
www.operabelno.ru
Постановка диагноза отит, в большинстве случаев обозначает воспаление среднего уха или средний отит. Хотя воспалительный процесс может концентрироваться на любом участке слуховой системы, чаще всего эта проблема касается именно среднего уха. Для лечения отита разработаны вполне эффективные методики, поэтому осложнения появляются очень редко, только если человек слишком долго откладывал визит к врачу.
Отит или воспаление уха может поразить человека в любом возрасте, но больше всего от него страдают дети. Более половины малышей болеют им в первый год жизни. Такая статистика не случайна, несформировавшееся строение этой системы у ребенка, позволяет возбудителям болезни беспрепятственно проникать глубоко в слуховой проход. Что бы легче было понять механизм заболевания, стоит немного отвлечься и провести небольшую экскурсию в мир анатомии, а уже после рассмотрим как лечить отит.
Строение системы слуха, анатомические особенности детей грудного возраста.
Орган слуха человека состоит из двух основных систем:
• Периферической, состоящей из:
— Наружного уха (Ушная раковина, слуховой наружный проход),
— Среднего уха (барабанная перепонка, барабанная полость и слуховые косточки).

Эти две составляющие периферической слуховой системы выполняют функцию улавливать и проводить звук дальше по системным ходам.
— Внутреннего уха (улитка, внутренний слуховой проход и нерв), выполняет звуковоспринимающую функцию.
• Центральная слуховая система состоит из нервных волокон, которые образуют, проводящие в кору головного мозга, пути.
Следует обратить особое внимание на строение среднего уха, а конкретно на барабанную полость. По ней проходят звуковые волны, их колебания там трансформируются в нервные импульсы. Продолжением барабанной полости является слуховая труба, которая представляет собой узкий и длинный канал, открывающийся в носовую полость. Это необходимо для периодической очистки полости, и уравновешивания давления в ней.
Слуховой проход у малышей гораздо короче по длине, чем у взрослого, и доходя до барабанной перепонки, его просвет принимает щелевидную форму. Сама перепонка располагается почти горизонтально. А слуховая труба очень широкая и короткая. Все эти факторы и создают благоприятные условия для попадания и развития инфекции в детских органах слуха. Диагностировать отит у грудничка довольно сложно. Малыш не может объяснить, что его беспокоит. Поэтому необходимо знать признаки этого заболевания, что бы ни спутать его с респираторными проявлениями.
Различают две основные формы течения отита: острую и хроническую. Для острой формы характерна внезапная острая боль, отдающая в голову и зубы, лихорадка до 38*С, временная потеря слуха. Диагностика на этом этапе не составлят особых сложностей даже для родителей. Ребенок становится раздражительным, постоянно плачет. При нажатии пальцем на козелок, плачь малыша усиливается, он своим поведением показывает, что ему очень больно. Обратиться к врачу нужно как можно быстрее, не нужно заниматься самолечением, это может привести к развитию гнойного процесса или перехода болезни в хроническую форму. При хроническом течении отита признаки смазанные, не четкие, и для постановки правильного диагноза врачу будут необходимы результаты дополнительных исследований.
Составляя схему исследований, врач планирует выяснить такие аспекты:
• Наличие воспалительного процесса вборабанной полости и окружающих тканях.
• Какой вид возбудителей инфекции является причиной заболевания, и к каким группам антибиотиков он наиболее чувствителен.
• Точно установить на какой стадии развития находится патологический процесс, и на сколько оправдан прием антибиотиков в этой ситуации.
• Проверить наличие осложнений.
После осмотра пациента спомощью отоскопа, и если визуально сложно определить наличие воспалительного процесса, врачь проведет несколько дополнительных исследований, для подтверждения поставленного им диагноза.
1. Тимпанометрия – этот тест проводится в рамках общего осмотра, с помощью специального устройства. С его помощью определяется подвижность барабанной перепонки. Дополнительная подготовка для него не требуется.
2. Тимпаноцентез –или прокол перепонки. При подтверждении наличия гнойного эксудата, для его извлечения проводится эта процедура. Полученная жидкость отправляется на исследование для выяснения возбудителя и его чувствительности к антибиотикам.
3. Аудиометрия –проверка уровня слуха. По этому тесту можно судить на сколько поражен слух, а значит как далеко зашло заболевание.
4. Магнитно-резонансная томография черепа. Назначается в случае подозрения на развитие гнойных осложнений (менингита, абсцесса, мастоидита).
5. Общий анализ крови – помогает установить размеры интоксикации организма. По нему смотрят уровень лейкоцитов в крови и лейкоцитарную формулу.
6. Бак посев – проводится так же для установления рода возбудителей, и проверку к каким препаратам они наиболее чувствительны. По результатам всех исследований врач принимает решение о тактике лечения при отите в данном конкретном случае.
Методы, выбираемые врачом, для лечения отита зависят от формы и стадии развития болезни. В большинстве случаев отит лечится амбулаторно. Достаточно строго следовать назначениям, и регулярно приходить на осмотр. Такая тактика актуальна для острой неосложненной формы отита. Больному назначаются:
— Обезболивающие,
— Жаропонижающие,
— При отсутствии гнойного воспаления помогают согревающие компрессы,
— Капли, обладающие противовоспалительным действием.
— Антигистаминные препараты (супрастин, тавегил, ибупрофен).
При положительном эффекте этих препаратов, лечение антибиотиками не назначается. Только в случае, если болезнь продолжает прогрессировать, врач назначит курс антибиотиков.
При лечении отита хорошо себя зарекомендовала физиотерапия. Прекрасные результаты дает УВЧ и пневмомассаж перепонки, а так же лазерное воздействие на пораженные участки. Специальные аппараты для этих процедур сейчас имеются практически в каждой клинике.
Если при постановке диагноза, отит имеет запущенную форму, с явными признаками гнойного воспалительного процесса. Показана немедленная госпитализация, и дальнейшее лечение будет проходить под постоянным контролем врачей.
Запоздалое обращение за врачебной помощью и неграмотные действия, предпринятые в первые часы заболевания, могут привести к развитию тяжелых осложнений.
1. Чаще всего длительное течение воспалительных процессов при отите приводит к тугоухости. После специального лечения обычно слух удается восстановить.
2. Острый отит может привести к прободению барабанной перепонки, а длительный гнойный процесс вызовет холестеатому.
3. Холестеатома – это скопления отшелушившегося эпителия в полостях среднего уха. Лечится только хирургическим путем.
4. Мастоидит является одним из самых тяжелых осложнений, при нем патологический процесс распространятся на височные кости (сосцевидный отросток). При этом осложнении быстро нарастает отек наружной ушной раковины с сильной гиперемией (покраснение).
5. Менингеальный синдром – самое катастрофическое осложнение. При нем поражаются мозговые оболочки. Патологический процесс распространятся с огромной скоростью. У пациента появляются: —
a. Непроизвольное запрокидывание головы,
b. Судороги,
c. Безудержная рвота центрального характера,
d. Хронический упадок сил.
Обязанность каждого родителя не допустить прогресс заболевания и развитие осложнений. Обращение к специалисту должно быть незамедлительным, при появлении первых же признаков болезни, начать лечить нужно как можно быстрее. Помимо этого желательно соблюдать ряд несложных мер профилактики, которые укрепят организм и воспрепятствуют попаданию возбудителей отита.
• Чтобы не допустить развитие отита, необходима профилактика. На первом месте в списке профилактических мер стоит гигиена. Регулярное очищение слуховых ходов от накопившейся серы, промывание носовых пазух, своевременное удаление носового секрета.
• Если ребенок посещает бассейн, следите, что бы он плавал в шапочке, защищающей уши от проникновения воды. Чаще всего причиной хронического отита является постоянный контакт с водой бассейна.
• Укрепление иммунной системы поможет избежать многих неприятностей. Соблюдение режима дня, и культуры питания, предпочтение подвижным играм, и занятия спортом.
В последнее время было проведено наблюдение, результаты которого показали, что дети, привитые от гриппа и пневмококка, практически не болеют отитом.
overhealth.ru
Воспалительные заболевания уха (отиты у детей) – наиболее частая патология в педиатрии и детской отоларингологии. В раннем детском возрасте отит переносят около 80% детей, а 7 годам – 90-95%. Течение и исход отита у детей может быть различным; довольно часто заболевание приобретает рецидивирующее течение, а в тяжелых случаях приводит к опасным отогенным осложнениям (отоантриту, параличу лицевого нерва, экстра- и субдуральным абсцессам, менингиту, энцефалиту, сепсису и др.). В четверти случаев отит, перенесенный ребенком в детском возрасте, служит причиной развития тугоухости у взрослых.
В зависимости от уровня воспаления различают наружный отит, средний отит и внутренний отит (лабиринтит) у детей. Нередко, начавшись в наружном ухе, воспалительный процесс распространяется на более глубокие отделы, т. е. наружный отит переходит в средний, а средний – во внутренний.
При наружном отите у детей поражается ушная раковина и наружный слуховой проход. Наружный отит у детей может протекать в двух формах – ограниченной (фурункул наружного слухового прохода) и диффузной (воспаление наружного уха на всем протяжении).
Течение среднего отита у детей может быть острым, рецидивирующим и хроническим. По характеру образующегося воспалительного экссудата острый средний отит у детей может быть катаральным или гнойным. Острый средний отит у детей проходит 5 стадий: острого евстахиита, острого катарального воспаления, доперфоративную стадию гнойного воспаления, постперфоративную стадию гнойного воспаления и репаративную стадию.
Формами хронического воспаления среднего уха у детей служат экссудативный средний отит, гнойный средний отит и адгезивный средний отит.
Лабиринтит может протекать остро или хронически; в форме серозного, гнойного или некротического воспаления; носить ограниченный или диффузный характер.
Причиной наружного отита у детей является инфицирование волосяных фолликулов хрящевого отдела наружного слухового прохода. К развитию инфекции предрасполагают ссадины и царапины наружного уха, сахарный диабет, гноетечение, сопровождающее средний отит у детей. Возбудителями наружного отита у детей чаще всего служат синегнойная палочка, кишечная палочка, протей, стафилококк; в 20% случаях – грибки.
Средний отит обычно выступает осложнением ОРВИ у детей (аденовирусной инфекции, гриппа), детских инфекций (кори, скарлатины, дифтерии). Нередко средний отит является спутником другой ЛОР-патологии детского возраста: аденоидов и аденоидитов, ринитов, синуситов, ангин, тонзиллитов, фарингитов, инородных тел уха, атрезии хоан и т. д. Со стороны наружного слухового прохода внедрение инфекции в среднее ухо возможно при травме барабанной перепонки. Средний отит может развиваться даже у новорожденных детей при инфицировании от матери, больной маститом, пиелонефритом, эндометритом и др. При микробиологическом исследовании отделяемого из уха чаще высевается пневмококк, гемофильная палочка, моракселла, гемолитический стрептококк, грибковые возбудители.
Внутренний отит у детей чаще всего возникает как осложнение гнойного воспаления среднего уха или других бактериальных инфекций – гайморита, менингита и пр.
Частому возникновению отитов у детей способствует незрелость естественного иммунитета, недоношенность, гипотрофия, экссудативный диатез, аллергии, бронхолегочная патология, авитаминозы, рахит. Особую роль играют местные анатомические факторы: слуховая труба у детей более короткая и широкая, чем у взрослых, практически не имеет изгибов, расположена горизонтально по отношению к носоглотке.
Фурункул уха и диффузный наружный отит у детей проявляется повышением температуры тела и сильной локальной болью, которая усиливается при разговоре, пережевывании пищи, при надавливании на козелок. При осмотре обнаруживается покраснение слухового прохода, который за счет отека становится щелевидно суженным, регионарный лимфаденит.
Начало острого среднего отита у детей сопровождается резкой болью в ухе, высокой температурой тела (до 38-40 °С), снижением слуха, общей интоксикацией. Грудные дети становятся беспокойными, беспрерывно плачут, качают головой, прижимаются больным ухом к подушке, трут ушко рукой. Часто малыши отказываются от еды, поскольку сосание и глотание усиливают болевые ощущения. Периоды беспокойства у ребенка могут сменяться угнетенным состоянием; у детей младшего возраста часто возникают понос, срыгивания и рвота.
После перфорации барабанной перепонки уменьшается боль, спадает температура, снижается интоксикация, но понижение слуха сохраняется. На данной стадии среднего отита у детей появляются гнойные выделения из уха (оторея). Вслед за прекращением экссудации все симптомы острого среднего отита у детей исчезают, происходит рубцевание перфорации и восстановление слуха. Острый средний отит у детей длится около 2-3-х недель. В детском возрасте нередко встречаются бурно протекающие и латентные средние отиты.
Рецидивирующие средние отиты у детей повторяются несколько раз в течение одного года после полного клинического выздоровления. Чаще всего новый эпизод заболевания возникает на фоне рецидивирующей пневмонии, вирусной инфекции, расстройств пищеварения, снижение иммунитета. Течение рецидивирующего отита у детей более легкое; сопровождается легкой болью, ощущением заложенности в ухе, слизистыми или слизисто-гнойными выделениями из уха.
Экссудативный средний и адгезивный отит у детей протекают со слабовыраженной симптоматикой: шумом в ухе и прогрессирующим снижением слуха.
Хронический гнойный средний отит у детей характеризуется наличием стойкой перфорации барабанной перепонки, периодическим или постоянным гноетечением и прогрессирующей тугоухостью. При обострении отита у ребенка происходит повышение температуры, появление признаков интоксикации, усиление выделений из уха и болевых ощущений. Заболевание встречается у половины взрослых, часто болевших отитом в детстве.
Осложнения отита у детей развиваются при поздно начатом или неправильном лечении, либо в случае крайне тяжелого течения инфекции. При этом наиболее часто развивается воспаление внутреннего уха (лабиринтит), который сопровождается головокружением, шумом в ушах, снижением или полной потерей слуха, нарушением равновесия, тошнотой и рвотой, нистагмом.
К числу осложнений среднего отита у детей относятся поражения височной кости (зигоматицит, мастоидит), паралич лицевого нерва. При распространении инфекции вглубь черепа возможно возникновение внутричерепных осложнений - менингита, энцефалита, абсцессов мозга, сепсиса.
На фоне хронического течения среднего отита уже через несколько лет у детей может развиться стойкая тугоухость, связанная с рубцовыми процессами в барабанной перепонке и звуковоспринимающем аппарате. Это в свою очередь неблагоприятно влияет на формировании речи и интеллектуальное развитие ребенка.
Дети с начальными проявлениями отита часто попадают на прием к педиатру, поэтому крайне важно своевременно выявить ушную инфекцию и перенаправить ребенка на консультацию к детскому отоларингологу.
Поскольку отиту часто сопутствует другая ЛОР-патология, дети нуждаются в полном отоларингологическом обследовании. В ряду инструментальных методов диагностики главное место принадлежит отоскопии, которая позволяет осмотреть барабанную перепонку, увидеть ее утолщение, инъекцию, гиперемию, выпячивание либо перфорацию и гноетечение. При перфоративном среднем отите у детей берется экссудат для бактериологического исследования.
При рентгенографии височных костей может обнаруживаться снижение пневматизации полостей среднего уха. В диагностически неясных случаях проводится КТ височных костей.
В случае рецидивирующего или хронического отита у детей важное значение приобретает исследование слуховой функции с помощью аудиометрии или акустической импедансометрии, определение проходимости слуховой трубы.
При подозрении на развитие внутричерепных осложнений дети с отитом должны быть осмотрены детским неврологом.
При наружном отите у детей, как правило, ограничиваются консервативным лечением: тщательным туалетом уха, введением турунд со спиртовыми растворами, локальным инфракрасным облучением. Если в течение 2-3 дней воспаление не стихает, прибегают к вскрытию фурункула слухового прохода.
При среднем отите детям назначаются осмотически активные (феназон+лидокаин) и антибактериальные (содержащие рифампицин, норфлоксацин, ципрофлоксацин) ушные капли. Для уменьшения воспаления и снятия болевого синдрома используются анальгетики и НПВС. С целью купирования аллергического компонента показаны антигистаминные препараты. При затруднении носового дыхания необходимо проведение анемизации полости носа, закапывание сосудосуживающих капель в нос. Системная антимикробная терапия при отитах у детей чаще всего проводится пенициллинами, фторхинолонами, цефалоспоринами, макролидами.
При неперфоративном гнойном отите у детей возникает необходимость проведения парацентеза барабанной перепонки для обеспечения оттока гнойного секрета из барабанной полости наружу. Ведение отита у детей в постперфоративной стадии предполагает очищение наружного слухового прохода от гноя турундами, промывание среднего уха лекарственными препаратами.
После стихания острых явлений с целью улучшения функции слуховой трубы проводится продувание ушей по Политцеру, пневмомассаж барабанной перепонки. В комплекс лечебных мероприятий включают различные физиопроцедуры: УВЧ, УФО, СВЧ-терапию, лазеротерапию, электрофорез, ультрафонофорез.
При экссудативном отите у детей для удаления секрета может потребоваться проведение тимпанопункции, миринготомии, шунтирования барабанной полости, ревизионной тимпанотомии. Если консервативное лечение адгезивного среднего отита у детей оказывается неэффективным, а тугоухость прогрессирует, возможно выполнение тимпанопластики с протезированием разрушенной слуховой косточки.
При типичном течении острого наружного и среднего отита у детей, а также своевременной комплексной терапии наступает выздоровление с полным восстановлением слуховой функции. При сохранении предрасполагающих причин возможно рецидивирующее и хроническое течение отита у детей с тяжелыми последствиями.
Профилактика отита у детей требует повышения общей резистентности организма, исключения травматизации наружного слухового прохода и барабанной перепонки посторонними предметами (ватными палочками, спичками, шпильками и пр.), обучение ребенка правильному сморканию. При выявлении у ребенка сопутствующих заболеваний ЛОР-органов необходимо их лечение, в т. ч. плановое хирургическое вмешательство (аденотомия, тонзиллэктомия, полипотомия носа и т. д.).
Не следует заниматься самолечением отита у детей; при жалобах, указывающих на воспаление в ухе, ребенок незамедлительно должен быть проконсультирован детским специалистом.
www.krasotaimedicina.ru
Коварство отита заключается в том, что оно застигает врасплох не только детей, но и взрослых. В большинстве случаев основная причина этого воспалительно-инфекционного заболевания – пониженный иммунитет.
При отите поражается среднее ухо, как следствие, заболевание сопровождается болью в ушах, повышенной температурой, частичной потерей слуха. Если отит не вылечить вовремя, возможно появление множества осложнений - тугоухости, распространения инфекции на соседние органы. Диагностика отита начинается с того, что складываются данные о начале заболевания, симптомов. Нужно отметить, что сведения получают из специальных инструментальных исследований.
Общие симптомы воспаления в совокупности с местными признаками инфекционного процесса указывают на то, что в среднем ухе существует патология. Наиболее широко применяется такой инструментальный метод диагностики, как отоскопия.
Отоскопия – это самый распространенный и простой метод изучения слухового прохода снаружи, а также наружной области барабанной перепонки. При этом способе диагностики специалист может выявить изменения, которые связаны с воспалением в среднем ухе. Отоскоп выглядит как цилиндр, один конец которого сужается, а второй расширяется в виде воронки.
Это сделано для того, чтобы было удобнее просматривать наружный слуховой проход. В настоящее время каждый отоскоп оснащен оптической системой, позволяющей увеличивать изображение до необходимого размера.
Основные изменения, наблюдаемые при отоскопии:
Для подтверждения мастоидита, одной из причин болезни, назначают рентген головы в боковых проекциях. Рентгеновские снимки же могут назначить и для выявления внутричерепных осложнений. Чаще всего после исследования обнаруживаются дефекты в костях возле (вокруг) сосцевидного отростка.
Сосцевидный отросток – это образование в среднем ухе. Этот отросток располагается сзади ушной раковины и при желании его можно обнаружить самостоятельно при помощи пальцев. Внутри этот отросток состоит из ячеек, которые соединены между собой. Именно при воспалении этих ячеек и возникает мастоидит.
Вялотекущие процессы хронического характера в среднем ухе могут сопровождаться потерей слуха. Если у пациента как раз такой случай, врач исследует слуховые функции. Как правило, слух проверяют при помощи специальных аппаратов (например, аудиометра или камертона).
При диагностике отита также обязательно проверяют и полость носа, и носоглотку (либо на наличие инфекционных заболеваний, либо патологических изменений).
Ответы на вопросы по теме: Отит
www.lo-r.ru
Отит является воспалительным процессом среднего уха. Само ухо состоит не только из ушной раковины, но и наружного слухового прохода, барабанной перепонки, отделяющей проход от среднего уха. Средним ухом называется крошечная полость с костным механизмом, передающим звуковую волну во внутреннее ухо, которое в свою очередь преображает звуковые волны в нервные импульсы, поступающие в мозг. Отит считается одной из самых частых причин потери слуха, а в худшем случае может произойти полная его потеря.
Отит в большинстве случаев возникает как следствие респираторного заболевания, при котором происходит отёк евстахиевых труб, соединяющих глотку со средним ухом. В итоге, в среднем ухе собирается жидкость, а в ней размножаются вирусы и бактерии. Отит чаще всего встречается у детей младше семилетнего возраста, так как их евстахиевы трубы прямее и более короткие, чем у взрослых.
Воспаление среднего уха и острый гнойный средний отит характеризуются ноющей или стреляющей болью в ухе, повышением температуры, а также гнойными выделениями из наружного слухового прохода. Обычно это заболевание начинается с резкой стреляющей боли (маленькие дети, которые ещё не умеют говорить, в том случае, когда боль усиливается – плачут, и затихают, когда боль спадает). Через несколько дней после повышения температуры, в наружном слуховом проходе появляются гнойные выделения. При этом у больного улучшается состояние, снижаются или совсем исчезают болевые ощущения в ушной области и спадает температура. Появление гнойных выделений в наружном слуховом проходе обусловлено тем, что они прорываются сквозь барабанную перепонку. Это свидетельствует о благоприятном развитии процесса и на фоне правильной терапии отверстие в перепонке затянется, слух не пострадает. Тем не менее, не всегда всё проходит так гладко. Иногда гной не может найти себе выхода, что может быть причиной распространения внутренней инфекции в полости черепа. В таких случаях большая вероятность развития абсцесса мозга или менингита. Поэтому, при появлении самых незначительных симптомов отита, нужно сразу же обращаться к ЛОРу (отоларингологу), чтобы провести своевременное лечение.
Отиту присущи такие симптомы как повышение температуры, снижение слуха, вытекание гноя, боль в ухе. Чаще всего это заболевание является осложнением после перенесенной простуды. Малыши плачут, трогают свои ушки, плохо спят, вертят головой. Младенец, скорее всего, откажется от груди, так как глотание и сосание вызывает боль. Если нажать на выступ на передней стороне слухового отверстия – козелок, то болевые ощущения усилятся.
Все эти симптомы свидетельствуют о том, что нужно как можно скорее проконсультироваться у отоларинголога. Ведь только специалист сможет отличить отит от других заболеваний, которые имеют схожую симптоматику, и назначит правильное лечение. Для диагностики врач использует специальный инструмент – отоскоп. При воспалении среднего уха барабанная перепонка окрашена в жёлтый или красный цвет и приобретает выпуклую форму. Также во время осмотра доктор определяет - в среднем ухе находится жидкость или гной и не снизился ли у больного слух.
Только врач сможет установить правильный диагноз и назначить адекватное лечение. Без применения медикаментозных препаратов в данном случае просто не обойтись. Лечение отита длится на протяжении более десяти дней и носит комплексный характер. Больному нужен полный покой, чтобы не провоцировать возможность появления осложнений. Обязательно назначается специализированный антибиотик для эффективного устранения возбудителей отита. Антибиотики могут быть в каплях (Отипакс, Софрадекс) и в таблетках (Цифран, Флемоклав Солютаб), но это только на усмотрение врача, ведь только он может решить, какой препарат следует применять.
Для профилактики отита нужно регулярно проводить закаливающие процедуры, что неизменно благотворно повлияет на укрепление иммунитета. Также необходимо в помещении поддерживать влажность и температуру воздуха, которая должна быть не выше 18 градусов Цельсия.
zhenskoe-mnenie.ru