Стопа располагается ниже голеностопного сустава. В основе стопы 26 мелких костей, связанных между собой суставами. Основная функция этого отдела – рессорная: стопа смягчает сотрясение тела, возникающее при ходьбе.
Голеностопный сустав образован нижними суставными поверхностями малоберцовой и большеберцовой костей, а снизу – таранной костью. Этот сустав имеет форму блока и укреплен связками.
Различают ушибы, вывихи и переломы костей стопы.
 Ушибы и вывихи стопы сопровождаются выраженным болевым синдромом и нарушением функции конечности.
Ушибы и вывихи стопы сопровождаются выраженным болевым синдромом и нарушением функции конечности.Ушиб стопы сопровождается сильной болью, потому что слой кожи и мышц тонкий, и удар приходится на надкостницу. Затем быстро появляется и увеличивается отек, поэтому доврачебная помощь заключается в уменьшении боли и отека. Для этого достаточно наложить на стопу грелку со льдом и некоторое время стараться не нагружать пострадавшую ногу.
Довольно редко наблюдаются вывихи стопы. Внешние признаки зависят от того, в каком из многочисленных суставов стопы произошла травма. Например, вывих в подтаранном суставе внутрь имеет такие проявления:
Довольно быстро при вывихе стопы развивается отек. Он сильно затрудняет вправление, поэтому необходимо как можно скорее доставить пострадавшего в травмпункт.
Не стоит пробовать вправить вывих своими силами, такая манипуляция не проводится без анестезии. При транспортировке нужно обездвижить пострадавшую конечность с помощью шины (см. ниже) или других средств, поместить ее на валик, приложить лед. На эту конечность ни в коем случае нельзя опираться, так как смещение и болезненность могут значительно усилиться.
Вывих в этом же суставе наружу имеет обратные характеристики: разворот стопы и пятки в наружную сторону, выпирание внутренней лодыжки и западение наружной. При этом кожный покров над внутренней лодыжкой нередко травмируется. Первая помощь: наложить стерильную повязку, обездвижить конечность с помощью шины, приложить лед и доставить пациента в больницу.
Вывихи в переднем или среднем отделе стопы вызывают быстрый отек и деформацию ступни. Доврачебная помощь такая же, как и при вывихах в других суставах.
Прямой удар по ступне, сопровождающийся сильной болью и нарастанием отека, может вызвать как ушиб, так и вывих стопы. Их довольно трудно различить внешне. При такой травме пострадавшего в любом случае нужно доставить в травмпункт.
Главные причины такой травмы – неудачный прыжок или падение предмета на ногу.
Перелом костей заднего отдела может сопровождаться смещением отломков, которые сдавливают сухожилия и кожу, нарушая их кровоснабжение. В результате может развиться омертвение тканей стопы. Первые симптомы такой травмы – сильная боль, отек и кровоподтек в зоне под голеностопным суставом. Если слегка надавить при этом на пятку по направлению вверх, боль станет сильнее.
При таком переломе необходима срочная медицинская помощь, лучше, если не успеет развиться выраженный отек. Поэтому необходимо хорошо обездвижить конечность с помощью шины, приподнять ногу, приложить холод к стопе.
Если сломана пяточная кость, отекают ткани в области пятки, стопа уплощается, ахиллово сухожилие сглаживается, пятка расширяется в поперечном размере. Даже при легком давлении на пострадавшую область возникает боль.
Если произошел перелом плюсневых костей, образующих передний отдел стопы, боль в зоне травмы усиливается при давлении на тыльную поверхность стопы и при воздействии по ее оси. Быстро нарастает обширное кровоизлияние с обеих сторон стопы.
При травме пальцев часто происходит повреждение кожи. В области пострадавшего пальца видно подкожное кровоизлияние, отмечается сильная боль в пальце, может быть изменение его оси или патологическая подвижность отломков.
Оказание помощи при переломе фаланги имеет особенности: обездвиживание достигается с помощью лейкопластырной повязки вокруг пострадавшего сегмента. Используется широкий лейкопластырь, который в несколько слоев оборачивают вокруг пальца. Если пострадали несколько пальцев, каждый из них фиксируется отдельной повязкой.
Самая частая травма голеностопного сустава – повреждение его связок. Также встречаются вывихи и переломы костей, образующих сустав.
При ушибе сустава и его связок возникает боль и отек в области лодыжки, движения в суставе ограничены. Однако пострадавший обычно может наступить на ногу.
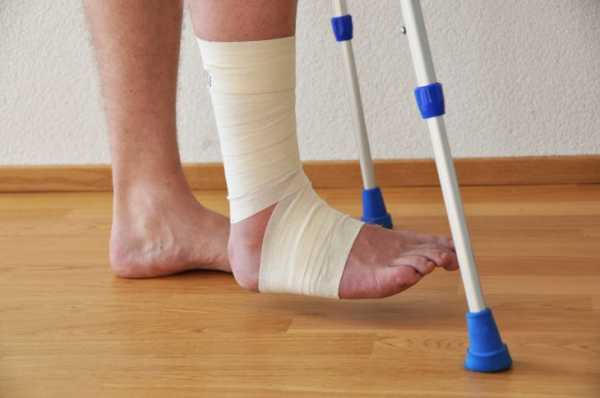
Первая помощь заключается в прикладывании льда, возвышенном положении конечности. Также необходимо зафиксировать сустав с помощью тугой повязки (см. соответствующий раздел).
Для фиксации можно применять эластичный бинт или специальный фиксатор голеностопного сустава – голеностопник. В спортивной медицине распространена такая помощь, как тейпинг с помощью особой клейкой ленты на трикотажной основе.
Существуют особые пневматические шины, которые накладывают при сильном ушибе и отеке тканей вокруг сустава. Эти шины надуваются и обездвиживают конечность, а также помогают уменьшить отек. Нередко в них встроены пакеты с охлаждающим веществом.
При повреждении (разрыве) связок, кроме боли и отека, появляется кровоподтек. Если он небольшой, вероятно, связки повреждены лишь частично. При этом достаточно наложить тугую бинтовую повязку. Если же кровоизлияние обширное, обычной мягкой повязки будет недостаточно. В этом случае необходимо фиксировать сустав с помощью шины.
Вывих в голеностопном суставе возникает при попытках выполнить движение, превышающее нормальную амплитуду, при одновременной недостаточной прочности связок. Вся стопа смещается из «вилки», образованной концами костей голени. При этом нередко страдают мягкие ткани, проходящие рядом нервы и сосуды. Открытый вывих стопы – очень тяжелое повреждение, сопровождающееся разрывом кожи и кровотечением.
Первая помощь заключается в наложении на рану стерильной повязки при открытом вывихе. Если внешних повреждений нет, конечность необходимо только зафиксировать в том положении, в каком она находится. Без обезболивания устранять деформацию сустава, пятки, стопы нельзя. Запрещено опираться на пострадавшую ногу. После иммобилизации пострадавшего нужно срочно доставить в травмпункт.
Внутрисуставные переломы костей голени чаще всего возникают при подворачивании стопы и нередко сопровождаются ее вывихом. Симптомы внутрисуставного перелома – сильная боль, отек, деформация сустава, выраженное кровоизлияние. Обычно пострадавший не может опереться на ногу. Первая помощь заключается в фиксации сустава и скорейшей транспортировке в лечебное учреждение.
Открытый перелом сопровождается повреждением кожного покрова и кровотечением. Первая помощь заключается в остановке кровотечения с помощью жгута, наложении стерильной повязки, иммобилизации конечности и скорейшей транспортировке, исключающей нагрузку на поврежденную ногу.
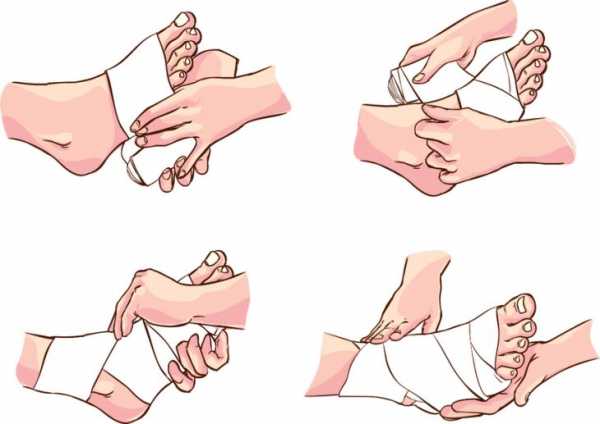
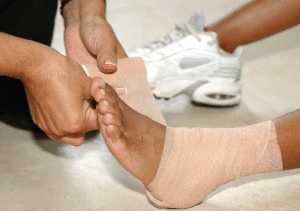
Повязки необходимо накладывать как при травмах стопы, так и при повреждениях голеностопного сустава. Повязка не только убережет пострадавшие ткани от лишних движений, но и защитит кожу.
При травмах стопы накладывают следующие виды повязок:
При оказании первой помощи из бинтовых легче всего наложить возвращающуюся повязку. При этом пальцы желательно обложить ватой. С помощью широкого бинта делают несколько кругов (туров) на лодыжках, затем рулон бинта держат вертикально и оборачивают им стопу вдоль внутренней поверхности, вокруг пальцев, по наружной стороне и вокруг пятки. Делают несколько таких оборотов вокруг всей стопы. Затем края бинта подворачивают и накладывают спиральные туры, закрывающие стопу сверху и снизу. Таким образом, стопа оказывается закрыта бинтовой повязкой со всех сторон. Закрепляют возвращающуюся повязку на лодыжке, не перетягивая голень.
Чтобы забинтовать большой палец на стопе, необходимо взять бинт шириной до 5 см, сделать несколько круговых оборотов вокруг пальца, затем бинт подогнуть и аккуратно наложить еще несколько слоев по спирали. Бинт проводят по тыльной поверхности стопы, оборачивают вокруг лодыжек и снова спускаются к большому пальцу. Там делают еще несколько спиральных туров и затем закрепляют бинт на лодыжке.
Довольно просто сделать косыночную повязку на стопу. Для этого берут треугольный кусок ткани (сложенный вдвое хлопчатобумажный платок или салфетку). Стопу помещают посередине, пальцами в сторону уголка, а пяткой — в сторону сгиба. Заворачивают угол платка на пальцы, затем плотно охватывают стопу с боков участками ткани и закрепляют их над лодыжкой.
Чаще всего используют бинтовые и косыночные повязки, реже – лейкопластырные.
Из бинтовых повязок самая удобная – восьмиобразная. Она хорошо закрывает сустав, не сползает и эффективно фиксирует его.
Берут бинт шириной 7 – 8 см и делают несколько круговых оборотов над лодыжками. Затем бинт идет по тылу стопы под подошву и снова возвращается поверх предыдущего тура к лодыжке. Такие туры повторяют несколько раз, образуя плотную «восьмерку». Пяточная область остается открытой. В конце накладывают несколько круговых оборотов вокруг стопы.
Если бинта под рукой нет, для временной иммобилизации можно использовать косынку. Середину широкого края косынки располагают под подошвой, а уголок направляют в сторону пятки. Им оборачивают пяточную область, расправляя ткань по боковым поверхностям сустава. Два других конца косынки выводят по бокам стопы на ее тыльную сторону и перекрещивают на передней поверхности голени выше лодыжек, оборачивают вокруг и завязывают. Уголок повязки подтягивают с пятки вверх и расправляют.
Можно накладывать косыночную повязку и начиная с голени: уголок опускают на пятку и заводят на подошву, а два конца перекрещивают и выводят на подошву, затем оборачивают стопу и завязывают.
Лейкопластырь чаще всего применяется для закрепления марлевой повязки при повреждениях кожи.
Тейпинг при травме голеностопного сустава применяется в спортивной медицине. Кожу желательно обработать антисептиком или хотя бы обмыть и высушить. На область ахиллова сухожилия и подъем стопы наносят тонкий слой вазелина и накладывают мягкие прокладки. Затем используют подкладочный материал. Сверху вниз на голень по направлению к суставу наклеивают короткие полоски тейпа, которые должны перекрывать выше лежащую наполовину. Каждая полоска должна также перекрывать свое начало. Это так называемый якорь.
На якорь наклеивается 3-4 полоски тейпа в виде стремени, то есть он идет сверху вниз, обходит подошву и возвращается с другой стороны вверх, на «якорь». Полоски должны перекрывать друг друга наполовину.
Затем получившееся стремя закрывают несколькими полосками тейпа, спускаясь с голени до боковой поверхности стопы. После этого вокруг стопы оборачивают еще 2-3 полоски, фиксируя концы предыдущего слоя.
Наконец, проводится фиксация пятки: не отрывая полоску от рулона, закрепляют ее на тыле стопы, заводят под подошву и оборачивают пятку, образуя как бы петлю и выводя конец тейпа с этой же стороны. Новую полоску заводят с противоположной стороны. При этом необходимо следить, чтобы не образовывались складки, полоски не лежали слишком туго и не нарушали кровообращение. Закрепление пятки проводят несколько раз поочередно с двух сторон.
При повреждениях голеностопного сустава и стопы можно использовать табельные, или стандартные шины. Голень и стопу обкладывают ватой, которую закрепляют с помощью бинта. Используют лестничную или сетчатую шину. Ее сначала моделируют, в частности, сгибают в пяточной области, а затем накладывают сзади голени от коленного сустава до кончиков пальцев. Такую шину фиксируют с помощью бинта.
Если стандартная шина отсутствует, необходимо использовать подручные средства – палки, пучки сухой травы, зонты и так далее. Важно создать упор для стопы, чтобы она не висела в воздухе. Для этого под подошву можно привязать дощечку и плотно скрепить ее с вертикальными частями импровизированной шины.
После наложения шины следует доставить пострадавшего в лечебное учреждение.
Загрузка...Предназначение голеностопного сустава – быть опорой скелета человека. Ему приходится выдерживать до 90 процентов общего веса, из оставшихся 10 процентов нагрузки распределяют между собой связочная и мышечная системы организма.
Но так происходит в идеальном варианте – при условии абсолютной стабильности при сочетании формы, строения сочленений костей и мощных сухожилий стопы. В неидеальном — происходит травма со сбоем во всем организме.
Травма голеностопного сустава является результатом чрезмерного скручивания сустава относительно своего обычного состояния.
Если нарушается стабильность голеностопа, например, в результате неловкого движения или подворачивания, то возникает повреждение связочного аппарата – травма достаточно распространенная.
Несмотря на то, что связочный аппарат любого здорового человека достаточно мощный, при внезапном рывке происходят разрывы – одиночные или множественные. Они колеблются от микроповреждения отдельных волокон до частичных и полных разрывов связок.
Стабильность связочного аппарата голеностопа может быть не нарушена при повреждениях отдельных частей связки. И поэтому такую травму еще называют растяжением связок.
Чаще всего травмы голеностопного сустава случаются:
Как говорит статистика, основной группой риска по возрастному различию являются молодые люди в возрасте от 15 до 24 лет.
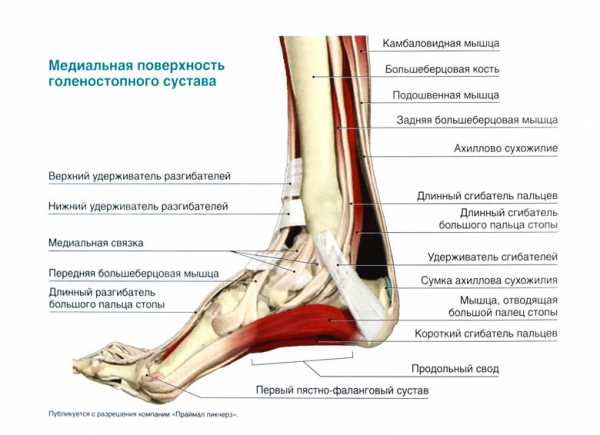
Чтобы разобраться, чем чреваты травмы голеностопа, нужно начать с его строения. Если рассматривать голеностопный сустав с точки зрения анатомии, можно обнаружить его сложное строение, которое выражается в сочленении костей стопы и голени, благодаря чему человек обеспечен способностью прямохождения.
К скелету стопы относят отделы:
Все отделы скелета соединены посредством связочного аппарата, который придает необходимую подвижность нижним конечностям.
Все активные функции происходят благодаря суставам:
Все суставы скреплены с основной костной системой связочными волокнами, которые зачастую подвергаются травмированию.
Мышечный блок голеностопа обхватывает костные сочленения со всех сторон, участвует во всех функциональных процессах стопы. Благодаря мощному мышечно-связочному аппарату голеностопа нижняя часть ноги имеет такую замечательную подвижность, но с другой стороны, в случае разрыва или растяжения, этот конгломерат нарушается, и тогда человек испытывает не только боль и мучения, но и наступает его функциональная беспомощность. Нижний отдел фасции голени имеет своеобразные укрепители мышц – связки, у которых есть еще одна функция – удерживать сгибательные, а также разгибательные сухожилия.
Из-за возникающих чрезмерных нагрузок на связки и сухожилия, происходят повреждения, связанные с превышением резерва работоспособности всего мышечно-связочного комплекса.
Основные виды травм голеностопа включают в себя ушибы, вывихи, переломы, растяжения, разрывы связок, сухожилий и определяются видом травмированной ткани.
Степени повреждения лодыжки бывают:
Повреждение связок голеностопного сустава сопровождается воспалительными процессами, отеками, кровоизлияниями с болезненностью при попытках движений.
В результате бокового деформирования стопы может наступить вывих голеностопа, при котором происходит частичное разрывание волокон связок, а симптоматика схожа с вывихом, что уточняется при диагностике.
При полном разрыве связки последствия могут быть чрезвычайно серьезными, и эта травма требует оперативного лечения и длительной реабилитации.
Все виды травмирования голеностопа зависят от тяжести и обусловлены практически одинаковыми симптомами:
Симптомы в зависимости от конкретного повреждения:
Сразу же после травмы пострадавшей конечности необходима первая медицинская помощь, которая состоит из:
До отправки пострадавшего в лечебное учреждение важно соблюдать эти правила и не нагружать больное место.
По приезде пострадавшего в клинику, специалист начнет задавать вопросы для составления анамнеза, оценивать тяжесть повреждения при помощи:
Как отмечают врачи-травматологи, очевидность такой травмы далеко не всегда может быть диагностирована на 100% даже при полном обследовании ввиду ее анатомических особенностей, которые заключаются в плотном сочленении костной системы.
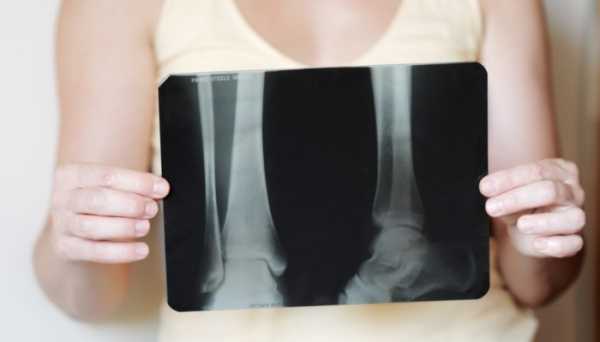
Но чаще всего диагноз устанавливается уже на стадии рентгенографического исследования.
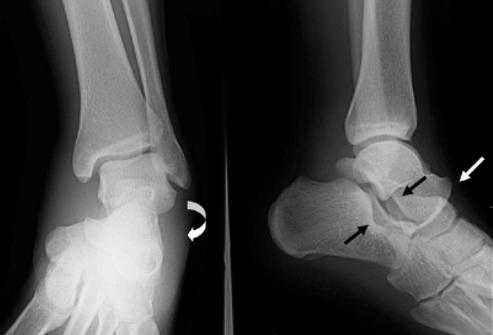
Иногда для уточнения диагноза с подозрением перелома назначаются стресс-тест. Это обследование с помощью рентгеноскопии с надавливанием на сустав — проводится для определения вида лечения – оперативного или консервативного.
При переломе голеностопного сустава лечение может назначаться:
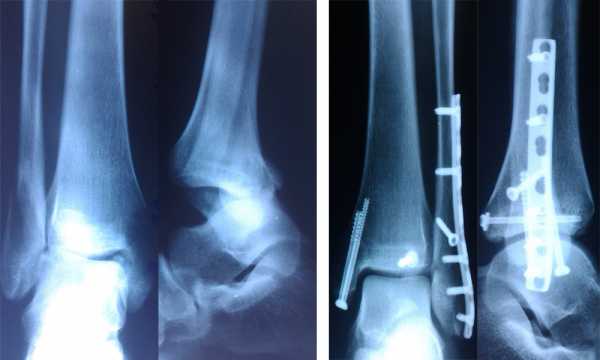
Оперативным способом при помощи пластин и винтов производят стабилизацию частей пострадавшей лодыжки, удерживая их на месте с применением защитных приспособлений, которые убираются примерно через полтора месяца, когда восстановление сустава полностью закончено.
Для облегчения страданий, быстрейшего заживления используются медикаментозные средства противовоспалительного и обезболивающего характера, а также витаминные комплексы и народные средства.
После снятия повязки начинается реабилитационный период, включающий в себя целый комплекс процедур, направленных на восстановление нормальных двигательных функций. Это курсы лечебной физкультуры, массажа, физиопроцедур.
Восстановительный период может длиться несколько месяцев.
Растяжения связок и сухожилий классифицируют по степеням тяжести и делят на:
Оперативное лечение применяют исключительно при тяжелой степени, когда испробованы все методы.
Легкие степени растяжений лечат по схеме:
Когда отечность проходит, боль уменьшается, лечение заканчивается.
Период терапии может длиться неделю, после чего следует двухнедельная восстановительная реабилитация, включающая курс лечебной физкультуры для возвращения нормальной двигательной активности.
При растяжениях средних степеней применяется та же схема, только более продолжительное время, после окончания которой, врач назначает специальную гимнастику для восстановления двигательного диапазона, укрепления всех поврежденных частей лодыжки, для возвращения им былой подвижности.
К тяжелой степени растяжений относят полные и частичные разрывы, что требует более серьезного подхода к лечению и длительности восстановительного периода. Если не помогает иммобилизационная и медикаментозная терапия, то применяется хирургическое вмешательство, в результате которого сустав приводится в надлежащий вид, фиксируется на продолжительное время.
Улучшение питания и снабжение кислородом сустава дают применяемые с первых дней простые двигательные упражнения пальцами, мышцами голени, коленным суставом.
После окончательного заживления травмы любой тяжести, доктор назначает ЛФК при травме голеностопного сустава, продолжительность которой зависит от нескольких факторов:
Лечебная физкультура показана всем без исключения выздоравливающим после травмы, совместно с:
Полное восстановление поврежденных сухожилий и связок может занимать не один год, но при благоприятном течении, реабилитация заканчивается через три – четыре месяца.
Чтобы снизить риск возникновения травмирования голеностопного сустава врачи-травматологи советуют:
perelomanet.ru
Содержание статьи
Голеностопный сустав обеспечивает подвижность стопы: суставные части голени охватывают таранную кость. В большинстве случаев перелом голеностопа носит внутрисуставный характер. Как же это происходит? На стопу в зафиксированном положении воздействует верхняя часть ноги, которая продолжает движение. Это возможно при падении на стопы, при беге и ходьбе, при прыжке.
Содержание:
То есть, при том, что движение – это жизнь, двигаться надо осторожно. Помните, что вы каждый раз наступаете на сложное анатомическое образование из костей, связок, сосудов и мышц. Из всех возможных повреждений голеностопного сустава именно переломы встречаются чаще всего. Тяжесть травмы зависит от силы повреждения. Обычно травмирующая сила разворачивает стопу в голеностопе кнаружи, реже вовнутрь.
Перелом может быть открытым и закрытым. Открытый происходит крайне редко, но уж если случился, то боль страшная, могут торчать концы малоберцовой и большеберцовой кости. Представляете, какое воздействие должно было быть произведено, когда в принципе кости голеностопа очень крепкие, потому что природой призваны держать вес всего нашего тела! Фото перелома голеностопного сустава – картина не для слабонервных людей.
Такие повреждения, как открытый перелом, таят в себе опасность воспаления. Даже когда удачно достигается анатомическое соотношение, у больного в дальнейшем может развиться артроз. К тяжелым последствиям относится и перелом таранной кости из-за особенностей кровоснабжения. Возникает этот перелом при падении с высоты на выпрямленные ноги. Часто такой вид перелома встречается у мотоциклистов, попавших в ДТП.
Неблагоприятные последствия переломов больше обусловлены не механизмом и тяжестью травмы, а погрешностями в диагностике и лечении. Очень часто перелом без смещения расценивают как растяжение связок и отказываются от рентгена. Больной продолжает ходить с переломом, и настоящий диагноз ставится уже с большим опозданием. А реабилитационный период во многом зависит от сознательности самого больного.
После случившегося симптомы перелома голеностопного сустава видны сразу же:
Окончательный диагноз можно установить после рентгенографии, которая делается в двух проекциях: спереди и сбоку. Дополнительную картину дает трехмерное изображение компьютерной томографии. Иногда при рентгенологическом обследовании стопе придают положение, при котором исследуемые связки подвергаются нагрузке. Когда диагностирование затруднено, проводят артрографию. По внешним симптомам перелом никогда не диагностируется, так как и сильная боль и деформация могут быть следствием обычного ушиба или вывиха.
Основные симптомы могут проявляться и при осложнениях, связанных с переломом. При неправильно сросшемся переломе присутствует боль и уменьшается функционирование сустава. В случае неквалифицированной помощи процент осложнений значительно возрастает. Это может привести к деформирующему артрозу и даже инвалидности.
Разные виды переломов и механизмов дают свою клиническую картину. При пронационном стопа бывает отклонена наружу, а при супинационном – внутрь. При вывихе стопы вперед и переломе переднего края большеберцовой кости отмечается удлинение переднего края стопы.
От механизма перелома зависит тип смещения. Согласно медицинским терминам, переломы голеностопа подразделяются на:
В первом случае происходит спиральный перелом. Перелом может сочетаться с отрывом внутренней лодыжки и смещением сустава кнаружи или назад. При абдукции происходит поперечный перелом малоберцовой кости. Аддукционный перелом голеностопного сустава происходит от сильного подгибания стопы внутрь, при этом пяточная кость подворачивается с отрывом внутренней лодыжки. При вертикальном переломе происходит вывих стопы кверху вперед, обычно в результате падения с высоты.
Закрытый перелом голеностопного сустава встречается гораздо чаще открытого. Происходит нарушение целостности кости без повреждения кожи над местом перелома. По тяжести такие травмы делятся на переломы со смещением и переломы без смещения. Редко происходит просто смещение, обычно оно сопровождается ротацией, имеет место угловая деформация.
При переломе голеностопного сустава без смещения лечение не представляется сложным. Больших трудностей это не вызывает и практически всегда функция сустава восстанавливается. В этом случае госпитализация не обязательна. С медицинской точки зрения перелома голеностопа не бывает, так как сустав не ломается, он может быть с вывихом или подвывихом. Ломается именно лодыжка.
В зависимости от перелома голеностопного сустава со смещением назначается лечение. Переломы со смещением бывают разных видов, а некоторые из них носят имена хирургов, которые впервые их описали:
При повреждении ноги необходимо придать ей правильное положение, осторожно потянув ногу по длине, одной рукой держа пятку, а другой пальцы носка. Сразу же надо снять обувь, ведь потом произойдет отек и сделать это будет сложно. При открытом переломе самостоятельно ничего не предпринимается, только остановка крови и обработка края раны дезинфицирующим средством, а также наложение стерильной повязки. Затем можно приступить к иммобилизации с использованием шин или других подручных средств. В крайнем случае можно зафиксировать поврежденную ногу, прибинтовав ее к здоровой.
Если у пострадавшего все симптомы закрытого перелома голеностопного сустава, надо незамедлительно оказать первую помощь, от которой во многом зависит дальнейшее здоровье конечности. При наличии раны на месте перелома, ее необходимо обработать, наложить повязку, при этом не сдавливая. Для обеспечения неподвижности кости накладывается фиксирующая повязка. Фиксация происходит выше и ниже перелома, чтобы при транспортировке у больного не случился болевой шок, который может привести к летальному исходу.
На поврежденное место накладывается холод до прибытия в больницу. Пострадавшему необходимо дать обезболивающее средство с содержанием анальгина. Разрешено обильное питье: вода, чай, кофе. Если самостоятельная транспортировка невозможна, вызывается карета «скорой помощи». Ни при каких обстоятельствах перелом самостоятельно не вправляется.
Алкоголь принимать нельзя ни в коем случае!
Доверить лечение перелома голеностопного сустава можно только врачу-специалисту. Для снятия болевого шока и отека ногу обкалывают анестетиками. При переломе голеностопного сустава со смещением требуется вправление костных отломков. Для этого вручную производится репозиция. В крайнем случае предлагается хирургическое вмешательство.
Вправление лучше проводить под анестезией, чтобы мышцы были максимально расслаблены. Вправляя костные элементы, врач производит движения, обратные тем, которые привели к травме. Пострадавшего сажают на край стола, а травматолог располагается напротив таким образом, чтобы пострадавшая стопа упиралась в его колено. Так мышцы голени лучше всего расслабляются.
От грамотной, а главное, вовремя сделанной репозиции зависит сращивание перелома и дальнейшая полноценная жизнь. Лечение зависит от типа повреждения. Когда нет подвывиха стопы, репозиция не требуется. Тип гипсовой лангеты и срок также определяются типом перелома.
На всем протяжении делается контрольная рентгенограмма для того, чтобы убедиться, что достигнуто анатомическое восстановление. Когда устранено смещение и гипсовая повязка наложена хорошо, для ходьбы накладываю стремя. Разрешается ходить с костылем, без нагрузки на ногу. Нагрузка разрешается спустя 6 недель после вправления. А через 10 недель снимают и гипсовую повязку.
Если пациент после наложения гипса жалуется на боли, анемию, «мурашки», повязку следует разрезать, чуть раздвинуть и забинтовать марлевой повязкой. Лучше перестраховаться, чем пожалеть гипс. В противном случае можно пропустить развитие некроза (омертвления клеток). Нельзя давать наркотические средства для обезболивания, не разрезав повязку.
При невозможности сопоставления костных фрагментов показана операция. Для этой цели применяют металлические винты и пластины. Костные отломки сопоставляют и привинчивают винтом или к кости сбоку прикрепляют пластину, которую тоже фиксируют винтом. Такую фиксацию иногда носят около года, затем снимают, накладывают повязку и разрешают нагрузку.
Перед операцией важно провести тщательное планирование. Начинается все с правильного положения пациента на операционном столе со свободно свисающей ногой, без тракции. Такой метод подходит для свежих переломов, и требуется ассистент. Проведение операции перелома голеностопного сустава на тракционном столе ассистента не требует.
Самая важная процедура – это вход в костномозговой канал. Место вскрытия канала определяется сложностью конфигурации самой кости. В ходе операции осуществляется рентгенологический контроль. Есть метод введения гвоздя с рассверливанием и без рассверливания канала. При использовании метода без рассверливания минимизируется момент травматизма, особенно когда у пациента шок.
Введение гвоздя без рассверливания имеет следующие этапы:
Если после фиксации требуется еще и удержание репозиции, то после введения гвоздя его как бы добивают. Таким образом, ось кости выравнивается окончательно, и исключается дефицит длины. Метод с рассверливанием канала сейчас более распространен. Когда гвоздь плотно посажен, устраняется «мертвое» пространство. В сложных переломах гвоздь является шиной и обеспечивает протезирование разрушенной кости. По окончании операции накладывается гипсовая повязка.
После того, как страшный перелом, операция или ручное вправление остались позади и наложен гипс, предстоит очень серьезный, долгий и тяжелый период восстановления. Металлическая конструкция, как правило, остается в течение года. Бывает, если это не беспокоит, винты и пластины оставляют. Сразу же после снятия гипса приступают к реабилитационным мероприятиям. Послегипсовый период перелома голеностопного сустава начинают с электромагнитной терапии, которая направлена на восстановление кровообращения и снятие отечности.
На самом деле работа должна начаться еще в гипсовый период:
Уже когда можно вставать, но гипс еще не снят, выполняются махи больной ногой вперед-назад и в сторону. Важно во время сна держать загипсованную ногу на мягком возвышении.
На первое время стоит приобрести локтевой костыль, чтобы работать с опорой. Такой костыль придает уравновешенность, с ним удобно передвигаться, а рука не перенапрягается. Через 2 недели, как бы тяжело ни было, от костыля надо избавляться и, хромая, двигаться дальше. После длительной статики сустав требует разработки. Из упражнений можно выполнять следующие:
Пренебрегать гимнастикой не следует, иначе все лечение пойдет насмарку. Упражнения сначала примитивные и выполняются с поддержкой. За реабилитацию перелома голеностопного сустава ответственность несет сам пациент. Необходимо в рацион включить кальций и продукты, обогащенные белком. Обязательно много ходить по лестницам в специальной обуви и плавать. Очень полезно в этот период плавание.
Полезные статьи:
 Голеностопный сустав любого человека представляет собой особый блок, состоящий из двух лодыжек, таранной кости и из связок и сухожилий. Под термином лодыжки подразумеваются дистальные окончания малоберцовой и большеберцовой костей.
Голеностопный сустав любого человека представляет собой особый блок, состоящий из двух лодыжек, таранной кости и из связок и сухожилий. Под термином лодыжки подразумеваются дистальные окончания малоберцовой и большеберцовой костей.
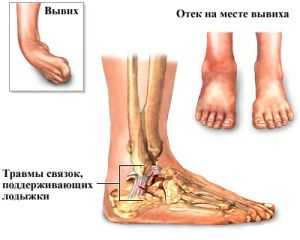
Большая часть нагрузок при повседневных движениях приходится именно на этот сустав, что и приводит к различной травматизации этого участка конечностей, начиная от растяжения связок и заканчивая сложным переломом. И чаще всего у человека возникает вывих лодыжки, то есть выход из своего нормального местоположения образующих голеностопный сустав костей.
Травма возникает в момент неправильной постановки стопы, а это может случиться при прыжках, во время бега, при ношении плохо подобранной обуви, особенно часто вывих фиксируется у молодых девушек, предпочитающих носить туфли на высоком и неудобном каблуке.
Основным и самым первым симптомом вывиха лодыжки является боль, она может быть как совершенно незначительной, так и интенсивной, не позволяющей наступить на поврежденную конечность.
Спустя несколько минут или часов от момента травмы развивается деформация голеностопа за счет выхода костей из своего месторасположения и отека, а также возможно возникновение обширной гематомы вследствие разрыва мелких капилляров. Выясняя степень вывиха травматолог учитывает характер травмы, видимые изменения в суставе, выраженность симптоматики.
Резкая боль, отечность и болезненность при движении заставляют человека предположить, что у него возник перелом. Действительно между этими двумя травмами есть сходство в симптоматики и травматолог для подтверждения диагноза всегда обязан отправить своего пациента на снимок. Но есть и характерные клинико – морфологические признаки, которые помогут почти всегда правильно выставить предварительный диагноз.
 пациент с переломом голеностопного сустава может самостоятельно передвигаться на протяжении нескольких часов, но делать это категорически запрещено.
пациент с переломом голеностопного сустава может самостоятельно передвигаться на протяжении нескольких часов, но делать это категорически запрещено. От правильно оказанной первой помощи при вывихе лодыжки в первые часы после травмы зависит не только общее самочувствие человека, но и степень патологических изменений в суставе в дальнейшем.
От правильно оказанной первой помощи при вывихе лодыжки в первые часы после травмы зависит не только общее самочувствие человека, но и степень патологических изменений в суставе в дальнейшем.
Врачами – травматологами разработаны определенные критерии оказания неотложной помощи при вывихах, использовать эти принципы могут окружающие травмированного человека люди.
Первостепенные меры, которые нужно принять при подозрении на вывих заключаются в следующем:
Поэтому необходимо учитывать, что некоторые манипуляции и виды помощи при вывихе лодыжки производить крайне нежелательно.
Лечение вывиха лодыжки не заключается только в первой помощи. Для того, чтобы кости приняли нормальное анатомическое месторасположения, а связки быстро и без осложнений приняли свою нормальную форму, необходима специфическая терапия.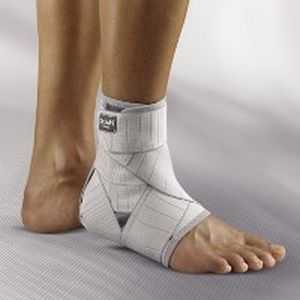
Примерно через три дня травмированный сустав рекомендуется прогревать. Проще всего это делать, применяя компрессы из отваров различных противовоспалительных трав.
Во время ночного отдыха необходимо придавать конечности возвышенное положение, это уменьшает отек и значит снимает болезненность.
Вывихи лодыжки у детей до 5 лет регистрируются относительно редко по сравнению с детьми старшего возраста.
Объясняется это анатомическими особенностями эластичного мышечного – связочного аппарата и небольшим весом ребенка. В тоже время у малыша, по сравнению со взрослыми, при получении травмы быстрее формируются дегенеративные изменения.
Уже через несколько дней мышечная ткань начинает заменяться на сухожильную, вправление вывиха при этом происходит с трудностями, а полное лечение сустава будет происходить длительно. Поэтому любые травмы ноги, полученные ребенком, должны быть обследованы квалифицированным специалистом незамедлительно.
Предупредить вывих голеностопного сустава в большинстве случаев может каждый человек, для этого необходимо:
Травма спинного мозга в настоящее время — одна из актуальных медицинских проблем. Хотя такие травмы встречаются реже, чем черепно-мозговые, но инвалидами становятся более ¾ травмированных. Травма позвоночника и спинного мозга чаще всего является непрямой травмой.
Спинной мозг представляет собой цилиндрический тяж, который проходит в позвоночном канале Это часть центральной нервной системы, которая осуществляет проведение импульсов от головного мозга ко всем органам, мышцам, коже. На разрезе состоит он из белого и серого вещества. Серое вещество представлено большим количеством (около тринадцати миллионов) нейронов. Оно окружено белым веществом — это корешки, которые проводят команды от головного мозга непосредственно к органам.

Травма спинного мозга бывает:
Различают закрытые травмы и открытые — с повреждением кожного покрова, причем закрытая травма по тяжести течения может быть более серьезной, чем открытая.
Травма спинного мозга чаще всего встречается у мужчин 18-45 лет. При этом отмечается поражение спинного мозга, костей, суставов позвоночника, нервных окончаний и кровеносных сосудов. Основные механизмы травмы:
Травма спинного мозга может быть результатом ушиба, размозжения, сотрясения, сдавления, кровоизлияния или нескольких причин.
Симптоматика травмы спинного мозга зависит от тяжести, формы поражения, уровня и распространенности поражения.
Имеется частичное и полное поражение спинного мозга по степени проводимости нервных импульсов. При неполном повреждении спинной мозг может проводить часть импульсов. У больного имеется некоторая чувствительность и сохранена двигательная активность ниже области поражения, хотя и в неполном объеме. В этом случае есть вероятность восстановление утраченных функций.
Полное — подразумевает такое нарушение проводимости, при котором нет шансов на восстановление чувствительности и двигательной активности. При этом необязательно анатомически спинной мозг бывает полностью перерезан.
Основные признаки повреждения спинного мозга:

Симптомы, которые позволяют заподозрить повреждение спинного мозга после травмы головы:
Травма спинного мозга возникает после воздействия повреждающего фактора и проявляется такими формами:
Сотрясение характеризуется обратимыми нарушениями функций спинного мозга, которые проходят в течение недели. Целостность спинного мозга не нарушена.
Травма при сдавлении имеет три вида: поражение спинного мозга в момент травмы — острое, через несколько часов после нее — раннее и через несколько месяцев — позднее. Острое происходит от сдавления костными отломками, межпозвоночными дисками, раннее — после смещения позвонков или их частей при неправильной транспортировке, позднее — из-за развития рубцово-спаечного процесса или нарушения кровообращения. Во всех случаях имеет место ишемия проводящих волокон, а затем их гибель.
Ушиб и размозжение спинного мозга ведет к полному или частичному повреждению вещества и разрыву проводников. Если сохранены хоть какие-нибудь рефлексы, чувствительность или наблюдается восстановление функций в первые часы или дни — это хороший прогностический признак.
Кровоизлияние приводит к ишемии или гибели нейронов и проводниковой системы спинного мозга, чаще всего на уровне шейного и поясничного отделов и может захватывать несколько сегментов.
Отличительным признаком является сохранение глубокой и исчезновение поверхностной чувствительности.
Первичные поражения корешков возникают в результате воздействия через кожные покровы острым предметом, а вторичные — при повреждении осколком позвонка или межпозвоночного диска. Чаще всего морфологически выявляются такие поражения корешков спинного мозга: растяжение, сдавление, ушиб с кровоизлиянием, отрыв одного или нескольких корешков. Клинически: нарушение чувствительности, парезы или параличи, вегетативные нарушения.
Самая неблагоприятная локализация травмы спинного мозга — до 4 шейного позвонка. Нарушается функция дыхания, все виды чувствительности и движения конечностей, происходит нарушение тазовых функций. Такие больные нуждаются в постоянном уходе и искусственной вентиляции легких.
Поражение на уровне 5-7 шейных позвонков проявляется частичным парезом верхних и нижних конечностей, выраженным болевым синдромом, снижением или отсутствием функций тазовых органов.
Локализация на уровне 3-4 грудных позвонков приводит к нарушению дыхания и сердечной деятельности; 5-9 позвонка — к спастическому парапарезу нижних конечностей и нарушению функции тазовых органов; а иногда к частичной обездвиженности, при сохранении глубокой чувствительности с одной стороны и снижению чувствительности с другой.
Травма в нижнегрудном отделе приводит к вялому параличу ног, расстройству чувствительности нижней половины тела, задержке мочи, образованию пролежней.
Поражение в крестцовом и копчиковом отделах приводит к нарушению чувствительности, иногда вялым параличам, корешковым болям и в редких случаях — нарушению тазовых органов.
Травма головного и спинного мозга в первые минуты осложняются травматическим шоком или коллапсом, что может привести к смерти травмированного.
При нарушении функции мочевого пузыря и застое мочи развивается цистит, пиелонефрит, что может привести к уросепсису.
Травма в верхних отделах позвоночника может привести к пневмонии, отеку легких из-за расстройства дыхания и дистрофических нарушений в ткани легких.

Травма в нижних отделах — приводит к нарушению функции пищеварительных органов. Возникает стаз, паралич кишечника и дает картину острого живота.
Тромбоз глубоких вен таза и нижних конечностей протекает бессимптомно, но в 5% случаев приводит к тромбоэмболии легочной артерии и летальному исходу.
Патологические процессы, которые провоцирует травма спинного мозга:
Травма спинного мозга приводит к развитию травматической болезни. Это комплекс всех изменений (обратимых и необратимых), которые возникают после повреждения самого спинного мозга, его оболочек, сосудов и корешков и затрагивают все органы и системы.
В зависимости от времени различают несколько периодов.
В течение резидуального периода формируются новые неврологические функции, которые останутся у больного на всю жизнь.
До приезда врача необходимо контролировать дыхание, работу сердца, обеспечить неподвижность позвоночника.
При осмотре врач скорой помощи устанавливает, какая именно травма, место поражения позвоночника, останавливает при необходимости кровотечение, проводит иммобилизацию позвоночника и катетеризацию мочевого пузыря при острой задержке мочи, вводит обезболивающие, седативные и нейропротекторы. Пальпируется и осматривается позвоночник с целью выявления ран, припухлости, гематом. Проверяется чувствительность, рефлексы, двигательная активность, мышечный тонус. Необходимо проведение противошоковой терапии и бинтования нижних конечностей эластическими бинтами для предотвращения тромбоэмболии.
Больного транспортируют на жестких носилках. При травме грудного или поясничного отделов больного кладут на живот, под голову подкладывают валик. Если травма шейного отдела позвоночника — на спину, валик кладут под плечи. Травмированный шейный отдел иммобилизируют с помощью гипсового или ватно-марлевого воротника. Рот необходимо освободить от инородных тел или рвотных масс, вывести нижнюю челюсть и ввести воздуховод или интубировать трахею. Травма грудного отдела приводит к нарушениям сердечной-сосудистой деятельности: снижению АД, редкому пульсу, симптому теплых нижних конечностей, поэтому вводят сердечные средства, атропин, дофамин.
Травмы головного и спинного мозга диагностирует и лечит нейрохирург совместно с невропатологом. Основными и информативными обследованиями являются:
Рентгенография позволяет увидеть поврежденные позвонки, место перелома, сужение позвоночного канала, но более четко покажет все изменения компьютерная томография. Магнитно-резонансная томография покажет отечность спинного мозга, наличие повреждений межпозвоночных дисков, кровоизлияния и гематомы. При люмбальной пункции измеряют давление спинномозговой жидкости и оценивают проходимость субарахноидальных пространств. Миелографию проводят при подозрении на сдавление спинного мозга.
В настоящее время расширились показания для оперативного лечения травм спинного мозга, но только половине больных показана операция. Многие врачи считают, что чем раньше проведено оперативное вмешательство, тем лучше прогноз для травмированного и больше шансов для выздоровления и восстановления функций. Во время операции останавливают кровотечение, удаляют костные отломки, гематомы, инородные тела, грыжу межпозвоночного диска и проводят стабилизацию позвоночника металлическими имплантатами.
После хирургического лечения необходимо постоянное наблюдение и тщательный уход с целью предотвращения осложнений: ухудшение состояния больного, контрактуры, инфекции мочевыводящих путей, тромбоэмболии, пролежни. Рекомендуется проводить профилактику пролежней и тромбообразования, упражнения для парализованных конечностей, легкие растирания, помощь при выполнении акта мочеиспускания и дефекации.
После выписки из стационара потребуется длительная медицинская и социальная реабилитация с целью развить активность, подвижность и приспособиться к выполнению повседневных действий. Из лекарственных препаратов применяют ноотропы, витамины, иммуностимуляторы, из физиопроцедур — ионофорез лидазы, озокеритовые и грязевые аппликации, электростимуляцию мочевого пузыря. Показано ЛФК, массаж, санаторно-курортное лечение.
Полное выздоровление возможно в том случае, если травма была легкой степени тяжести, и произошло восстановление всех неврологических функций для поддержания нормальной жизнедеятельности организма.
artrit.systavy.ru
Содержание статьи
Седалищный нерв — самый крупный в нашем теле. Седалищный нерв начинается в поясничной области отдела позвоночника.
Берет свое начало в 5 точках спинного мозга, далее проходит вниз, по задней области бедра, разветвляется, иннервируя бедро, область колена, голени, голеностопного сустава, ступни и пальцы ног.

Многие из нас не понаслышке знают, какие ощущения можно испытать, когда воспаляется седалищный нерв. Основные симптомы заболевания связаны с болевыми ощущениями.
Седалищный нерв состоит из пучков нервных волокон. У взрослого человека диаметр указанного нерва достигает 1 см.
Седалищный нерв имеет несколько оболочек — эпиневрий, периневрий и эндоневрий. Седалищный нерв окружен соединительной тканью, которая защищает его от механических повреждений.
Как правило, этиология заболевания связана с развитием патологического процесса, локализированного в поясничном и крестцовом отделе позвоночника.
Нередко, причиной воспаления седалищного нерва является остеохондроз, смещение, травмы, ушибы и переломы позвоночных дисков. Стоит отметить, что спровоцировать воспаление также могут переохлаждение, абсцессы, опухоли и инфекционные заболевания.
Для того, чтобы подобрать адекватную схему лечения необходимо четко знать причину возникновения воспалительного процесса.
При воспалении седалищного нерва пациенты часто жалуются на нестерпимую боль, причем каждый из них описывает свои ощущение совершенно по-разному, боль возникает в момент физической нагрузки и усиливается при любых ситуациях (чихание, кашель, смех), которые провоцируют спазм или растяжение мышц пояснично-крестцовой области.
Симптомы заболевания также могут сопровождаться мышечной слабостью и потерей рефлексов сухожилий.
Срочно обратитесь за квалифицированной медпомощью при обнаружении у себя следующих признаков болезни:
Чаще всего у пациентов болевые ощущения, вызванные воспалением седалищного нерва, проходят сами по себе. Однако, не стоит затягивать с посещением к врачу, если у вас:
Чаще всего пациенты с диагнозом воспаление седалищного нерва обращаются в клинику, когда симптомы болезни не проходят в течение 2-3 недель.
В таких случаях обращаться к доктору необходимо для того, чтобы выявить или исключить серьезные нарушения, которые могли стать причиной развития болезни.
Прежде всего, доктору необходимо установить, действительно ли причиной болевого синдрома является воспаление седалищного нерва. Для этого проводят простой тест.
Больной ложится на спину и вытягивает ноги, после чего врач просит его поднять одну ногу. Если при проведении теста пациент ощущает сильную боль, это с большой вероятностью указывает на то, что проблема, действительно, кроется в седалищном нерве.
При подозрении на заболевания, связанные с развитием воспалительного процесса в седалищном нерве, доктор проводит обследование, которое может показать:
Также для подтверждения диагноза воспаление седалищного нерва могут понадобиться:
Дифференциальная диагностика позволяет исключить тяжелые болезни, которые могли бы быть причиной воспаления седалищного нерва, например, синдром конского хвоста, инфекция позвоночника или злокачественные опухоли.

К факторам, увеличивающим вероятность, что пациента синдром конского хвоста, относят следующие симптомы: слабость мышц ног, недержание мочи и кала.
К факторам, связанным со значительной вероятностью диагностирования злокачественных опухолей и инфекции позвоночника относят:
Для эффективного устранения болезни, лечение должно быть комплексным. В некоторых случаях лечение не требуется, поскольку состояние пациента само по себе улучшается.
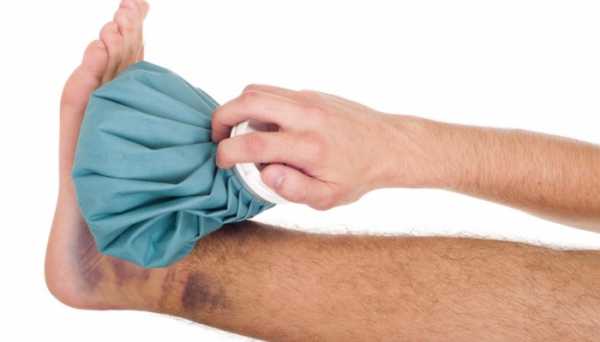
Для того чтобы снять боль и воспаление медики рекомендуют в течение первых 2-3 суток после появления признаков болезни пользоваться холодными компрессами (лучше всего для этой цели подходят кубики льда, завернутые в мягкую ткань).
Болевой синдром также можно снять с помощью применения безрецептурных анальгетиков (Ибупрофен, Ацетаминофен).
Назначать постельный режим не рекомендуют. В первые два-три дня необходимо уменьшить физическую активность, после чего постепенно вернуться к привычному образу жизни.
В течение шести недель после появления симптомов воспаления седалищного нерва нужно избегать поднятия тяжестей. К полноценным тренировкам можно приступить через 3-4 недели, предварительно проконсультировавшись с лечащим врачом.
Необходимо уделить особое внимание упражнениям для мышц живота и улучшения гибкости позвоночника. Если длительное время боль не утихает, следует обратиться к доктору, чтобы он назначил лечение с применением сильных обезболивающих и противовоспалительных средств.
Лечение воспаления седалищного нерва предусматривает назначение методов физиотерапии. Приступать к физиотерапии рекомендуется как можно раньше — тогда она даст наилучшие результаты.

Лечение вышеуказанной патологии происходит с назначением противовоспалительных препаратов вместе с мышечными релаксантами. При сильных болях, на короткое время могут быть выписаны опиоидные анальгетики.
Для облегчения течения хронических заболеваний используются трициклические антидепрессанты и антисудорожные средства.
Лечение указанными средствами направлено на блокирование болевых сигналов, поступающих в головной мозг или стимуляцию синтеза эндорфинов, которые являются натуральными анальгетиками.
Если консервативное лечение по устранению болевых ощущений малоэффективное, тогда используются более агрессивные терапевтические методы:
С использованием кортикостероидных препаратов подавляют воспалительные процессы в области пораженного нерва, таким образом, помогая облегчить боль.
Некоторые исследователи утверждают, что с помощью этих средств удается облегчить симптомы заболевания, но в долгосрочной перспективе они практически бесполезны.
Кроме того, у этих препаратов имеются серьезные побочные явления, и количество инъекций, которые можно делать пациенту, ограничено.
При прогрессировании заболевания прибегают к оперативному методу лечения — дискэктомия и микродискэтомия.
Видов повреждения голеностопного сустава довольно много. В этой статье речь пойдет сугубо о таком виде травмы, как повреждения связок. В общей структуре статистики травм эта патология довольно распространенная.
Наиболее часто подобные травмы происходят в холодное время года, когда порой бывает очень просто поскользнуться на улице.
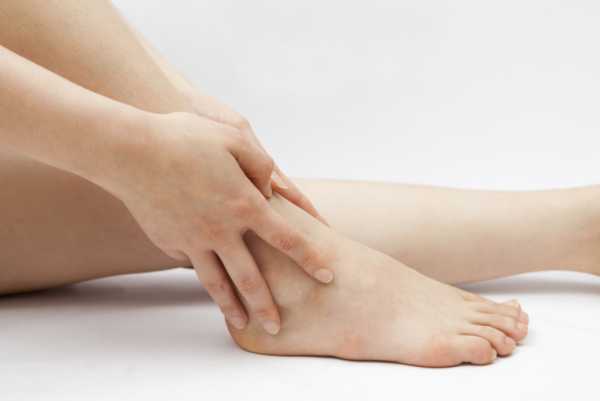
Нередки подобные травмы и у спортсменов, причем они могут произойти при занятиях практически всеми видами спорта.Механизм этой травмы прост. На скользкой поверхности, либо при ходьбе по неровной поверхности, либо при прыжке с высоты и неудачном приземлении, теряется равновесие и происходит подворачивание сустава, чаще вовнутрь, чуть реже наружу, в результате чего повреждаются его анатомические структуры.
Голеностопный сустав «стыкует» нижнюю часть голени со стопой. Именно на него приходится практически вся масса тела при ходьбе. В своем составе имеет несколько костей, довольно сложной формы и соединенных между собой связками. Имеет три группы связок.
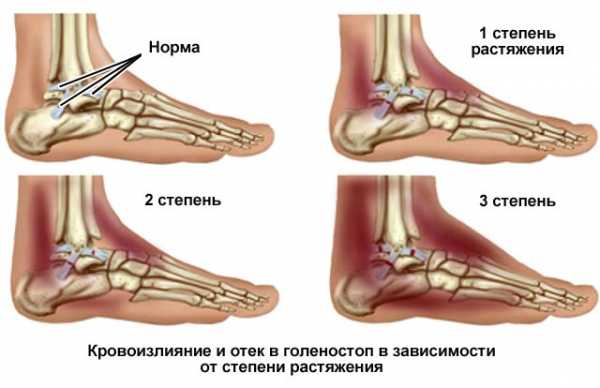
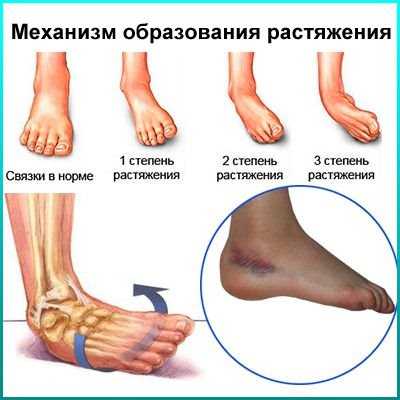
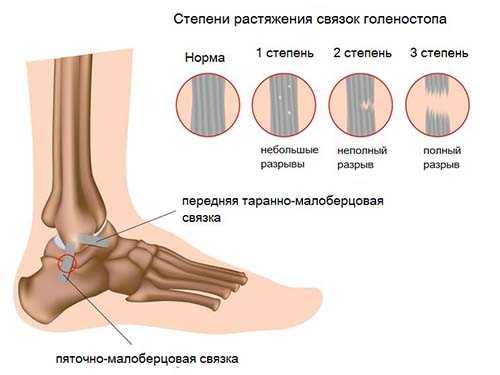
Абсолютно все связки в голеностопном суставе по своей микроскопической структуре одинаковы и состоят из большого количества отдельных волокон. В зависимости от количества повреждения этих волокон их классифицируют следующим образом:
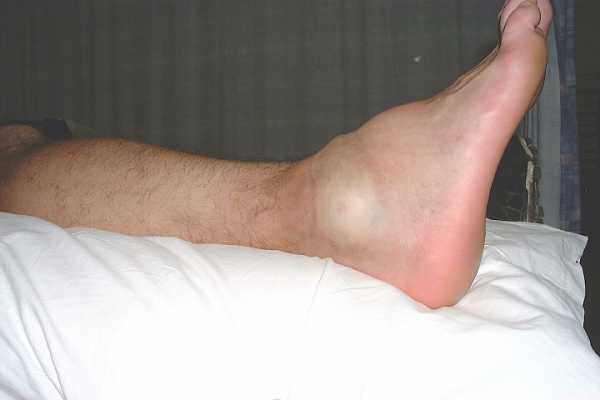
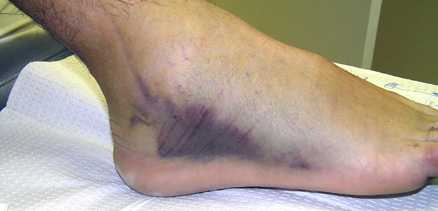
Самым первым и, пожалуй, самым основным клиническим признаком повреждения связок, является боль. Возникает она, сразу после повреждения. В дальнейшем болевые ощущения могут несколько стихнуть, но возобновятся с новой силой, если попробовать опереться на больную ногу или предпринять попытку ходить. Спектр болевых ощущений здесь различен и практически не имеет зависимости от тяжести повреждения.Спустя буквально 15-20 минут после травмы, развивается отек сустава. Степень его выраженности тоже может различаться. Иногда он охватывает весь сустав, иногда развивается на ограниченном пространстве, непосредственно над зоной повреждения. Совместно с отеком появляется и гиперемия кожи (ее покраснение). Появление отека и гиперемии сразу после травмы, это по сути взаимосвязанные друг с другом процессы.Кроме этого, возможно и появление гематом (синяков), различной степени выраженности. Их наличие свидетельствует скорее о выраженном повреждении связок голеностопа. Также возможно появление и внутренних гематом. Это так называемый гемартроз. При наружном осмотре выявить их невозможно, требуется проведение дополнительных обследований.В большинстве же случаев повреждения связок голеностопа характеризуются триадой симптомов:
Как правило, диагностика этой патологии не представляет собой ничего сложного. Здесь четко прослеживается связь травмы с клиническими проявлениями. Однако, здесь стоит быть внимательным. Если человек, у которого наблюдаются все вышеперечисленные признаки, полностью отрицает наличие травмы сустава, здесь вполне может оказаться что-то совсем другое. Имейте в виду этот момент.Для более точного установления диагноза обязательно требуется осмотр хирурга или врача-травматолога.
В любом случае, при повреждении сустава обращайтесь в лечебное учреждение. В некоторых случаях Вы можете очень сильно ошибиться как в диагнозе, так и в степени, полученной травмы.
Подчас, даже сами врачи травматологи, вот так сразу не в состоянии оценить степень полученной травмы и требуется дополнительное обследование. От этого будет зависеть вся дальнейшая тактика при лечении растяжения голеностопного сустава.
Самое основное в установлении точного диагноза это конечно проведение рентгенографии голеностопных суставов, причем желательно обоих (травмированного и здорового для последующего их сравнения на снимках) Но бывают случаи, когда и рентгенография не может помочь в точном установлении диагноза, когда требуется оценить степень повреждения связок голеностопа.В таком случае прибегают к таким видам обследования, как КТ (компьютерная томография) или МРТ (магнитно-резонансная томография). Эти методы позволяют определить буквально все, что случилось с суставом, насколько и что там повреждено, есть ли там внутренние разрывы связок или же наличие внутренней гематомы (гемартроза). Но, к сожалению, проведение этих обследований как КТ или МРТ не всегда возможно. Здесь очень многое зависит от степени оснащенности лечебного учреждения, куда Вы обратились.
Первая помощь заключается в немедленном прикладывании к поврежденному месту чего-нибудь холодного. Это может быть и обычная повязка, обильно смоченная холодной водой, либо пакетик со льдом, либо специальный гипотермический пакет, что входит в состав автомобильных аптечек. Холод на сустав прикладывают в течение 15-20 минут. По мере таяния льда или нагревания повязок, смоченных холодной водой их меняют. Однако здесь не переусердствуйте. Здесь вполне возможно развитие обморожения кожи над поверхностью сустава, особенно в холодное время года.
 На втором этапе поврежденной конечности придают возвышенное положение для оттока от сустава излишков крови и приступают к наложению тугой, давящей повязки на сустав. Главное чтобы повязка прилегала к суставу именно туго и ограничивала его в движениях. Именно в этом весь смысл ее наложения. Для повязок можно применять как обычные бинты, так и специальные эластичные. Разницы между ними в этом случае практически нет.На третьем этапе, необходимо принять какой -либо обезболивающий препарат. На сегодняшний день их разновидностей очень много и всегда можно найти подходящий именно Вам.Ну и наконец, не затягивайте с обращением за квалифицированной медпомощью. В первые часы после травмы симптомы повреждения могут не проявиться в полной мере и на деле вполне может оказаться, что повреждение сустава более серьезное и глубокое.
На втором этапе поврежденной конечности придают возвышенное положение для оттока от сустава излишков крови и приступают к наложению тугой, давящей повязки на сустав. Главное чтобы повязка прилегала к суставу именно туго и ограничивала его в движениях. Именно в этом весь смысл ее наложения. Для повязок можно применять как обычные бинты, так и специальные эластичные. Разницы между ними в этом случае практически нет.На третьем этапе, необходимо принять какой -либо обезболивающий препарат. На сегодняшний день их разновидностей очень много и всегда можно найти подходящий именно Вам.Ну и наконец, не затягивайте с обращением за квалифицированной медпомощью. В первые часы после травмы симптомы повреждения могут не проявиться в полной мере и на деле вполне может оказаться, что повреждение сустава более серьезное и глубокое.
В зависимости от степени повреждения оно может быть различным. При растяжении связок лечение обычно амбулаторное и не требует госпитализации в стационар. Все лечение проводят амбулаторно. Заключается оно в наложении тугих, давящих повязок на сустав, ограничении движения в суставе, прикладывания холода. Спустя 2-3 дня наоборот начинают прикладывать тепло, а также назначают массаж, ЛФК (лечебная физкультура) и физиотерапевтические процедуры. А именно магнитотерапия, аппликации парафина или озокерита, УВЧ. При таком виде повреждения больному разрешается самостоятельно ходить. Лечение обычно продолжается в среднем 7-10 дней.При надрыве связок обязательно накладывают гипсовую лонгету на сустав, сроком приблизительно 10-12 дней, также назначается и физиотерапия. Этот вид лечения также можно проводить в амбулаторных условиях. Продолжается такой вид лечения уже достаточно долго. Примерно 3 недели, иногда и больше. Ходить здесь до окончания лечения уже нельзя. Передвижение возможно только на костылях или на коляске.
Если же произошел полный разрыв связок, то здесь лечение повреждения связок голеностопного сустава должно проводится только в специализированном отделении (хирургическом или травматологическом) в стационаре. Мало того, этот вид повреждения требует не только наложения гипсовой лонгеты, но еще и оперативного лечения. Ибо консервативными методами восстановить целостность связок уже не представляется возможным.Сроки лечения здесь длительные. Несколько недель. Многое будет зависеть от вида проведенной операции, течения послеоперационного периода, наличия осложнений. Заранее здесь что-то спрогнозировать и сказать точные сроки лечения, возможный прогноз, восстановление функции довольно сложно.Кроме того, независимо от степени повреждения связок лечение при растяжении связок голеностопного сустава может включать в себя такие методы, как новокаиновые блокады для полноценного обезболивания, а также пункция сустава для удаления из него внутренней гематомы (гемартроза).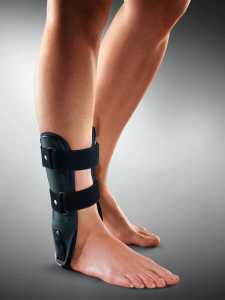 Спустя 2-3 дня после травмы больному рекомендуют активно шевелить пальцами на ноге, напрягать мышцы голени, активно сгибать и разгибать ногу в коленном суставе. Это необходимо для улучшения кровообращения, активации процессов заживления, а также с целью профилактики атрофических явлений в мышцах.
Спустя 2-3 дня после травмы больному рекомендуют активно шевелить пальцами на ноге, напрягать мышцы голени, активно сгибать и разгибать ногу в коленном суставе. Это необходимо для улучшения кровообращения, активации процессов заживления, а также с целью профилактики атрофических явлений в мышцах.
Не забывайте, после травм любого сустава может развиться посттравматический артроз, о нем вы можете прочитать далее…, а так же артроз таранно-ладьевидного сустава.
Кстати вместо обычных эластичных бинтов в лечении можно применить более современный метод, а именно ортезы для голеностопа.
Эта конструкция из эластичного материала накладывается непосредственно на сустав. Принцип ее действия заключается в фиксации сустава и ограничения движения в нем, но гораздо более удобна и эффективна по сравнению с обычными или эластичными бинтами.
Вот это в основном все, что должны знать обычные люди про лечение при растяжении связок голеностопного сустава. Самое главное помните, что лучшее лечение подобных травм это их профилактика. Будьте осторожны на скользкой улице, тщательно подбирайте себе обувь, как по размеру, так и в соответствии с погодой. При занятиях спортом прислушивайтесь к мнению тренера или инструктора. Не выполняйте физических упражнений, которые Вам не по силам.
Травмы голеностопа относятся к распространенным повреждениям, с которыми сталкиваются многие. Активная жизнь невозможна без движения: ходьбы, бега, прыжков. И большая роль в этом отводится именно голеностопу. Иногда случается так, что его связки не выдерживают резких и продолжительных нагрузок – появляются растяжения и разрывы. Такие повреждения занимают до 12% в структуре всех травм голеностопного сустава и могут иметь довольно неприятные последствия.
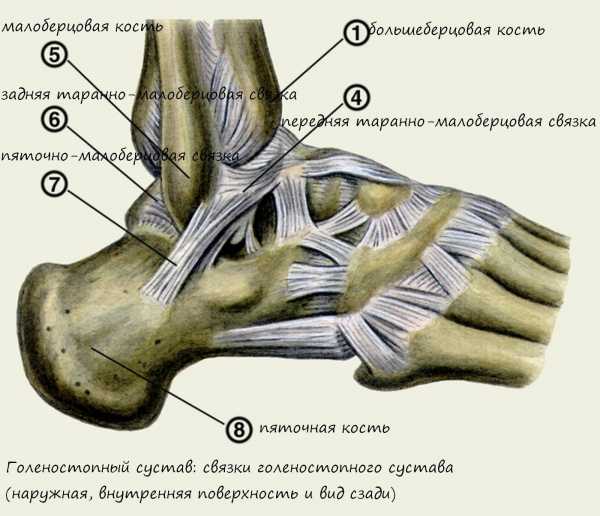
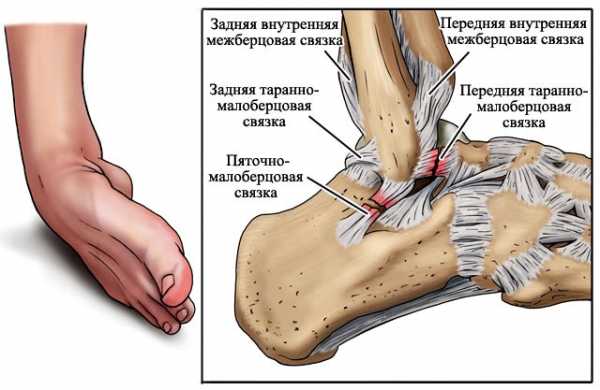
Голеностоп является блоковым сочленением, в образовании которого принимают участие несколько костей: больше- и малоберцовая, а также таранная. Чтобы выполнять опорную и двигательную функции сустав должен быть хорошо укреплен. Это обеспечивается комплексом связок:
Благодаря содержанию коллагеновых и эластичных волокон, связки обладают одновременно и прочностью, и достаточной растяжимостью. Это позволяет свободно выполнять различные движения в голеностопе: сгибание и разгибание, отведение и приведение, вращение. Следовательно, при обычных нагрузках риск нестабильности или вывихивания сустава минимален.
Растяжение или разрыв связок голеностопного сустава возникает тогда, когда приложенная к нему сила превышает прочность соединительнотканных волокон. Это может произойти не только при активных занятиях спортом, но даже в бытовых условиях. Как правило, травма появляется в результате:
Сначала связки натягиваются, а если механический фактор продолжает воздействовать, то и рвутся. Но не у каждого человека это происходит одинаково. Многое зависит от сопутствующих факторов. Появлению разрывов способствуют:
Поэтому повреждение связок голеностопного сустава – патология, от которой практически никто не застрахован. Бывает достаточно одного неловкого движения и подворачивания ноги, чтобы произошли растяжение или разрыв.
После травмы голеностопного сустава пациент сразу понимает – с суставом что-то не так. Ведь появляются симптомы, отсутствовавшие до этого. Прежде всего беспокоит боль – резкая, ноющая, усиливающаяся при попытках ходить или совершать другие движения в суставе. Кроме того, характерны следующие признаки, подтверждающие повреждение связок:
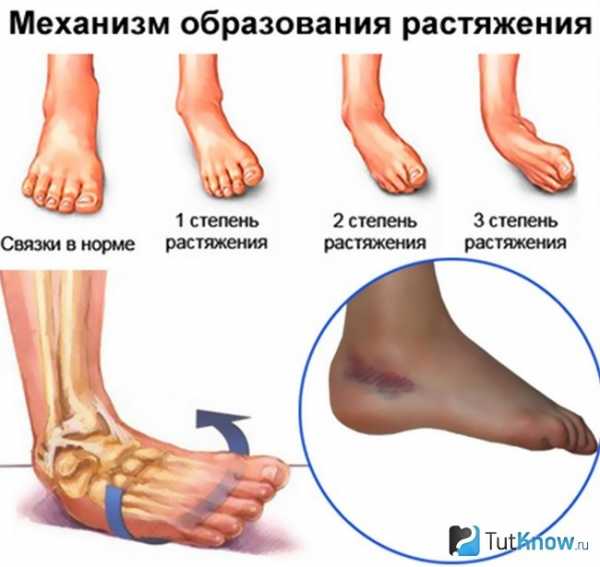
Чаще всего наблюдается растяжение или разрыв малоберцовых связок, поэтому местные признаки будут более выражены снаружи голеностопного сустава. А выраженность симптомов определяется степенью повреждения соединительнотканных волокон, что учитывается в классификации травм связочного аппарата:
В последнем случае пациенты не могут передвигаться без поддержки, а если повреждено несколько связок, то наблюдается нестабильность сустава. Часто разрывы сопровождают более серьезные травмы – вывихи и переломы. Но клиническая картина может и не соответствовать тяжести повреждения: легкое растяжение сопровождается сильной болью или, наоборот, полный отрыв связки проявляется лишь нарушением ходьбы. Многое зависит от индивидуальных особенностей организма в части восприятия внешних и внутренних раздражителей.
Последствия такой травмы могут быть различными. Наиболее благоприятно полное сращение связок и восстановление функции сустава. Но это возможно лишь при правильном и своевременном лечении. Давние и запущенные разрывы могут провоцировать появление контрактур или нестабильности голеностопа. В последнем случае формируется привычный вывих. И то, и другое приводит к существенным ограничениям физической активности пациентов.
Разрыв связок голеностопного сустава имеет достаточно яркие симптомы, позволяющие предположить этот вид травмы.
После клинического осмотра необходимо проведение дополнительной диагностики для уточнения локализации повреждения и его степени. Используются инструментальные методы, среди которых выбирают наиболее информативные. Диагноз можно подтвердить с помощью:
Это те процедуры, которые визуализируют состояние мягких тканей. А вот рентгенография не может определить состояние связок, но ее используют для исключения возможных сопутствующих состояний или последствий разрывов.
Лечить растяжение или разрыв связочных волокон голеностопа нужно сразу после травмы. Это важный момент, поскольку свежие повреждения срастаются гораздо лучше и не требуют длительной реабилитации. Повреждение связок голеностопного сустава требует комплексного подхода к лечению, когда используются все возможности современной медицины.
В большинстве случаев даже легкий надрыв малоберцовой или другой связки не может остаться незамеченным. Поэтому появление первых симптомов должно стать уверенным сигналом для лечебной коррекции. Принимать меры нужно еще до обращения к врачу в порядке само- или взаимопомощи. Это уменьшит выраженность проявлений и предотвратит нежелательные последствия. Каждый человек в состоянии осуществить следующее:
Если удалось заподозрить повреждение связок, то нужно сразу обращаться к врачу. Но перед этим рекомендуют провести мероприятия первой помощи.
Чтобы обеспечить суставу покой, квалифицированная помощь при полном разрыве обязательно включает иммобилизацию голеностопа. Это проводится с помощью гипсовой повязки (лонгеты) или специальных ортопедических приспособлений – ортезов. Последние более удобны для пациента. Их накладывают на срок от 10 дней до 2–3 недель (при полных разрывах). Крайне важна качественная иммобилизация для пациентов, у которых повреждения связочного аппарата сочетаются с переломами костных структур.

Прием лекарственных средств помогает избавиться от симптомов и улучшить состояние мягких тканей голеностопа, способствуя их заживлению. Спектр используемых препаратов при частичном или полном разрыве связок достаточно узкий. В основном он состоит из следующих лекарств:
Можно использовать препараты с местным эффектом, выпускаемые в виде мази, геля или крема. Они также содержат противовоспалительные компоненты.
Эффективно лечить разрыв связок голеностопа помогают физиопроцедуры. Они используются как дополнение к медикаментозной терапии, повышая ее результативность благодаря улучшению кровотока, трофики и биохимических процессов в поврежденных тканях. Поэтому при надрыве малоберцовой связки показаны такие методы:
Вид процедур и количество сеансов физиотерапии определяется лечащим врачом с учетом степени травмы и сопутствующих состояний.

Важным компонентом лечения и реабилитации после разрывов голеностопных связок является гимнастика. Она проводится даже в периоде иммобилизации, а у лиц с растяжением – сразу после устранения острых симптомов, прежде всего боли и отечности. Лечить пациентов помогают индивидуально подобранные упражнения. Сначала проводят статическое напряжение мышц голени и стопы, движения пальцами, сгибание и разгибание в колене. А спустя 3–7 дней можно приступать к более активным упражнениям:
Гимнастика должна начинаться с разминки. Хорошо помогает разогреть мышцы и улучшить кровоток в тканях массаж, проводимый до и после занятий. Такое лечение показано при любой степени повреждения.
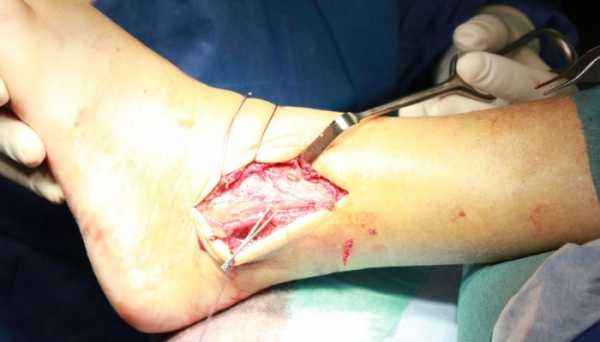
Лечить полный разрыв связок голеностопного сустава зачастую приходится оперативным путем. При этом хирурги проводят восстановление анатомической целостности связки: пришивают ее к месту крепления или выполняют пластику. Но конечная эффективность лечения все равно будет зависеть от проводимых в дальнейшем реабилитационных мероприятий.
При разрывах голеностопных связок нужно вовремя обращаться к врачу. Лечить недавние повреждения гораздо легче, чем застарелые. Четкое выполнение индивидуальной реабилитационной программы позволит восстановить движения в полном объеме, вернув пациенту прежний уровень физической активности.
artrit.systavy.ru
Ушиб голеностопа происходит довольно часто и является довольно неприятным повреждением. Статистика показывает, что практически каждый человек за свою жизнь подвергается этой травме в той или иной степени.
В отличие от остальных суставов, голеностопный является наиболее крупным. Он состоит их трех костей – таранной, малоберцовой и большеберцовой. Кости укреплены связками и помещены в суставную капсулу. Из-за особого строения, голеностопный сустав подвергается значительной нагрузке, а, следовательно, и риск его повреждения очень высок. Обычно, провоцируют травму следующие факторы:
В зависимости, то силы, действующей на сустав, могут произойти следующие повреждения:
В отличие от других типов травм, при ушибах нарушения целостности тканей не происходит. Возникает ушиб под действием внешней силы, направленной на сустав или его область. При этом фактически ушибу подвергается надкостница, потому как лодыжка не имеет ни мышечной, ни жировой защиты. При ушибах голеностопного сустава основными симптомами являются:
На протяжении суток после ушиба важно обеспечить больной конечности максимальный покой, а для ходьбы использовать трость.
Лечение ушиба, как правило, не требует госпитализации, однако посещение врача все же строго обязательно, так как симптомы легкой травмы схожи с растяжением или переломом лодыжки и не проведенная вовремя терапия может обратиться развитием тяжелых последствий. В целом же лечение включает в себя:

В более сложных случаях, при развитии осложнений, врачом может быть назначено пунктирование сустава для удаления скопившейся крови. В домашних условиях лечение ушиба сводится к применению фиксирующих повязок (бинтов, ортеза и т.п.) на протяжении 10-15 дней и использования противовоспалительных гелей и мазей, которые наносятся 3 раза в день.
Со второго дня голеностоп нужно начинать аккуратно массировать, но при условии, что отечность прошла или начала уменьшаться. Разрабатывающие упражнения также начинают только после снятия отека и боли и должны включать сгибательно-разгибательные движения пальцев, а также вращения стопой во внутреннюю и во внешнюю стороны.
Ежедневно, начиная с пятого дня, нужно принимать теплые ванночки и морской солью в пропорции 300 граммов на 20 литров воды. Длительность приема – не более 20 минут. Спиртовые и полуспиртовые компрессы и грелки также эффективно действуют на поврежденный сустав. Накладывать их стоит не более чем на час. При сильном повреждении для восстановления могут быть назначены электрофорез и парафинирование. Народная медицина также предлагает несколько средств лечения ушиба:
Мази и гели являются незаменимыми средствами для лечения ушибов и растяжений связок, так как способны в короткие сроки проникать в поврежденные ткани и оказывать анальгитическое и анестетическое действие. Однако перед применением мази или геля необходимо убедиться в том, что он не является стероидным препаратом.
Применение мазей допускается только на вторые сутки после травмы. Местное применение Троксевазина, Лиотона, Спасателя и других комбинированных мазевых препаратов благоприятно воздействуют на пораженный участок и помогут устранить отек, синяки и снять боль.
Эффективно устраняют болевые ощущения и укрепляют поврежденные ткани и сосуды мази, в состав которых входит декспантенол, гепарин и троксерутин. При местном применении декспантенол превращается в витамин B и ускоряет процессы регенерации. Диметилсульфоксид, входящий в состав мази Долобене, снимает боль за счет блокирования болевых импульсов, способствует большему проникновению остальных компонентов препарата. Кроме того, обладает очень хорошим противоотечным эффектом.

Восстановление после ушиба голеностопного сустава зависит от степени тяжести травмы и от наличия или отсутствия сопутствующих повреждений. Как правило, самостоятельный ушиб полностью проходит за 10 дней. Однако при сочетании ушиба с переломом, быстро вылечить не всегда удается и восстановительный период может увеличиться до 3-4 месяцев.
Халатное отношение к лечению ушиба может привести к тяжелым последствиям, в числе которых:
User Rating: 3.00 / 5
3.00 of 5 - 1 votes
Thank You for rating this article.travmagid.ru
Голень человека берет на себя основную нагрузку во время ходьбы и прыжков, поэтому травма голеностопа не является редкостью. Травмы конечностей наиболее часто происходят зимой. Человек может очень легко подвернуть стопу на льду.
Травмированный сустав начинает сильно болеть и отекать, что заставляет пострадавшего обратиться к доктору. Повреждение связок голеностопного сустава включает их растяжение, надрыв, либо полный разрыв, но чаще всего можно встретить травмы, связанные именно с растяжением.
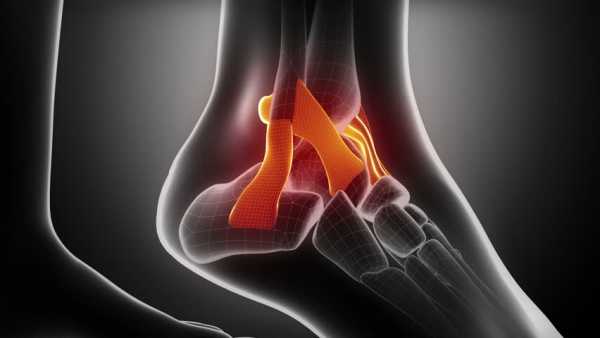
Связочный аппарат голеностопного сустава состоит из трех групп связок:
Повреждение связочного аппарата голеностопного сустава в наружной группе происходит чаще, чем в остальных группах, наиболее частыми являются травмы передней таранно-малоберцовой связки.
Различные повреждения голеностопного сустава могут возникать не только у людей, которые занимаются спортом. Травма голеностопного сустава у спортсменов встречается только в пятнадцати – двадцати процентах всех повреждений голеностопа. Травмы происходят у людей разной возрастной категории, разного пола и разного социального статуса. Поскользнуться, подвернуть ногу на лестнице или резко ее повернуть может абсолютно любой человек.
Хотя травматологи отмечают, что повреждения связок голеностопного сустава чаще встречается у женщин, предпочитающих обувь на высоком каблуке. Среди детей так же распространен данный вид травм, так как малыши постоянно бегают и редко смотрят под ноги, а их кости еще не такие крепкие, как у взрослых людей.
Однако иногда повреждение связочного аппарата голеностопа возникает не из-за силового воздействия, а по причине анатомической предрасположенности к травмам или хронических заболеваний. К анатомической предрасположенности относятся:
Факторами к возникновению травм патологического характера являются следующие заболевания:
У людей в пожилом возрасте повреждение голеностопа наиболее часто возникает из-за дегенеративных изменений в организме, связанных с недостатком кальция.
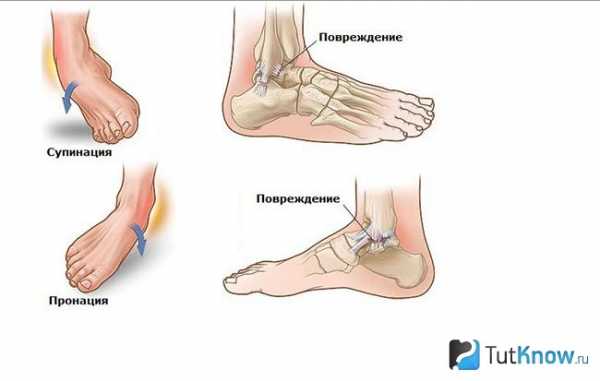
Повреждения голеностопного сустава различаются по трем типам:
Подворачивание ступни наружу называется пронацией стопы, когда ступня подворачивается внутрь, то это ее супинация. Резкой поворот ступни по или против часовой стрелки называется ротацией. Повреждение связок голеностопа имеет клиническую картину, которую иногда можно спутать с другими видами травм. Однако симптоматика данных повреждений имеет некоторые отличия от ушиба или перелома.
Травмы голеностопа при любом виде имеют одинаковые признаки, но разную степень выраженности. Основной симптом данной травмы – болезненные ощущения. Помимо этого травма лодыжки проходит со значительной отечностью из-за нарушения оттока лимфы. При повреждении сосудов возникает гематома. При кровоизлиянии в суставную сумку, возможно возникновение гемартроза.
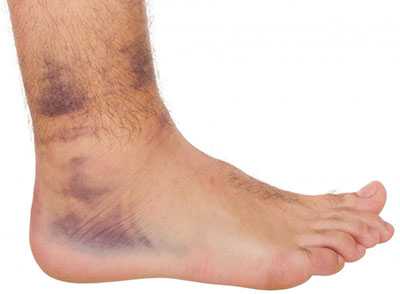 Несмотря на отечность, когда травмируется голеностопный сустав, повреждение не отнимает у пострадавшего способности передвигаться, однако ходьба вызывает боль. Отечность во время травмы локализуется по наружной и передней поверхности ступни. При полном разрыве связок, повреждение голеностопного сустава проходит параллельно с гемартрозом. Присутствует сильный отек, подкожные кровоизлияния, которые проходят по тыльной и подошвенной поверхности ступни. Пострадавшему очень больно, а иногда и невозможно наступать на травмированную ногу.
Несмотря на отечность, когда травмируется голеностопный сустав, повреждение не отнимает у пострадавшего способности передвигаться, однако ходьба вызывает боль. Отечность во время травмы локализуется по наружной и передней поверхности ступни. При полном разрыве связок, повреждение голеностопного сустава проходит параллельно с гемартрозом. Присутствует сильный отек, подкожные кровоизлияния, которые проходят по тыльной и подошвенной поверхности ступни. Пострадавшему очень больно, а иногда и невозможно наступать на травмированную ногу.
Отличить растяжение или разрыв связок от вывиха голеностопа можно по тому, как быстро утрачиваются двигательные функции. При повреждении связочного аппарата, человек еще какой-то отрезок времени может шевелить ступней, в то время как при вывихе двигательная активность исчезает сразу же. Гематома на месте растяжения тоже возникает не сразу, а приблизительно к третьим суткам.
Когда возникают повреждения голеностопного сустава, основной первой помощью является обеспечение травмированной конечности покоя. Человека стоит уложить, подложив под ногу валик из покрывала или небольшую подушку. Если поврежденная нога будет находиться на уровне чуть выше сердца, то это уменьшит риск возникновения сильной отечности и гематомы.
В первые сорок восемь часов нельзя прогревать место повреждения (растирать спиртом, массажировать, принимать теплые водные процедуры).
Тепловое воздействие расширяет поврежденные сосуды, стимулирует кровообращение в зоне растяжения или разрыва, что приводит к образованию сильной гематомы и может вызвать кровотечение в суставную полость.
Прикладывание к травме льда уменьшает выраженность болевого синдрома, и также замедляет образование отека. Чем быстрее после получения повреждения будет сделан холодный компресс, тем больше он даст эффекта. Применение холода целесообразно в первые двое суток, по истечении этого времени холод заменяют прогреванием. Лед не должен находиться на месте травмы дольше, чем пятнадцать – двадцать минут, так как это может привести к обморожению. По этой же причине нельзя прикладывать лед на голую кожу. Между компрессами следует делать перерывы на сорок – сорок пять минут. Если болевой синдром сильно выраженный, то можно дать пострадавшему нестероидный противовоспалительный препарат, который уменьшит болезненные ощущения.
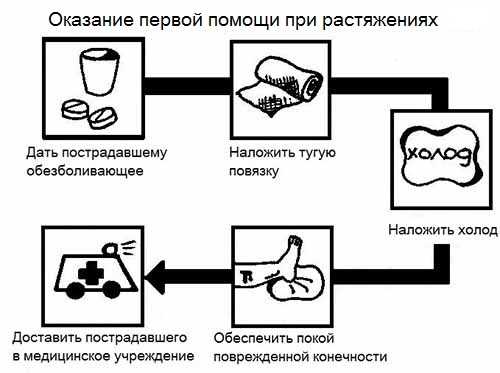
Первая помощь при повреждении голеностопа также включает наложение тугой повязки на область голеностопного сустава и голени. Травмированная конечность обматывается эластичным бинтом так, чтобы ступня не двигалась. Однако нельзя переусердствовать и бинтовать конечность слишком туго, ведь это приводит к нарушению кровообращения в ноге. При посинении пальцев или их похолодании следует ослабить повязку.
Несмотря на то что повреждения голеностопного сустава первых двух степеней не требуют серьезного лечения, следует обратиться к доктору для обследования, чтобы исключить более тяжелые травмы. Если не лечить разрыв связочного аппарата, то могут возникнуть долгосрочные хронические проблемы, например артрит (разрушение сустава), либо же частый травматизм в будущем по причине недостаточной поддержки сустава связками.
При постановке диагноза во время повреждения голеностопного сустава доктор определяет механизм получения травмы. Важно, чтобы пострадавший или свидетель несчастного случая подробно рассказали, что стало причиной повреждения. Далее врач изучает видимые признаки травмы – гематомы, отек, возможную деформацию, к которой они привели.
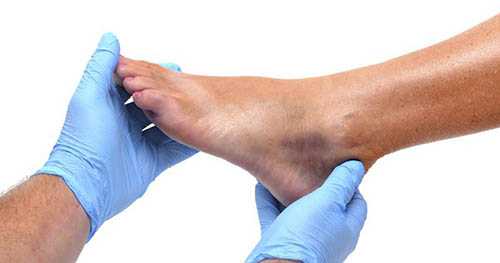
При физическом обследовании пострадавший может ощущать боль, однако без этого постановка точного диагноза невозможна. Проводя различные манипуляции со стопой потерпевшего, врач оценивает, насколько выражен болевой синдром, а также насколько утратила подвижность нога.
После этих процедур назначается рентгенологическое исследование. Рентгеновский снимок не показывает связочный аппарат, но он помогает выявить наличие или отсутствие повреждений костной ткани. Помимо голеностопа исследуется стопа и голень пациента. Более информативным при повреждениях связок является проведение компьютерной или магнитно-резонансной томографии. На мониторе доктор может рассмотреть как связки, так и суставную капсулу.
Если произошло незначительное повреждение связок голеностопного сустава, лечение можно проводить в домашних условиях. В таком случае лечение травм голеностопа заключается в уменьшении болей и снятии воспалительного процесса. Для этого рекомендуются обезболивающие и противовоспалительные препараты, а также применение холодного компресса в первые два дня.

На третий день можно начинать прогревания, различные тепловые компрессы, массаж и физиотерапевтические процедуры. В первую неделю после получения растяжения необходимо обеспечить конечности максимальный покой. Человек после таких повреждений полностью восстанавливается приблизительно через три недели. Более тяжелые повреждения лечатся в стационарных условиях с применением более сильных препаратов и ношением специальной лангеты, обеспечивающей неподвижность голеностопного сустава. Для полного восстановления при полном разрыве потребуется около шести недель.
Для того чтобы избежать травм голеностопа, следует придерживаться некоторых рекомендаций:
В случае получения травмы не следует заниматься самолечением. Лишь доктор разрабатывает план лечебной программы и только после обследования и разговора с врачом, можно применять рецепты из народной медицины.
vseotravmah.ru
Голеностоп – одни из наиболее крупных и значимых суставов в скелете, на него постоянно оказывает давление вес человека. Именно эта область конечности больше всего подвержена переломам, растяжениям, ушибам. Как распознать и правильно лечить повреждения голеностопного сустава, и в каких случаях требуется срочная помощь врача, а когда можно провести терапию дома?
Оглавление:
Основные виды травм и их симптомы
Травмирование голеностопного сустава часто происходит во время гололеда, такие травмы бывают у каждого пятого спортсмена. Клинические проявления, признаки и методы лечения зависят от вида и тяжести ушиба.

Виды и симптомы повреждения лодыжки:
Повреждение лодыжки провоцируют удар, падение или неудачный прыжок, интенсивные тренировки, неудобная обувь. Частое травмирование голеностопа может быть следствием индивидуальных особенностей анатомического строения ступни, возникает при различных новообразованиях, артрите, артрозе, туберкулезе костей, ревматизме. Ушибы часто диагностируют у людей с лишним весом, лиц, которые увлекаются диетами, крепким кофе и чаем.
При появлении признав ушиба необходимо правильно и своевременно оказать пострадавшему первую помощь. При травме лодыжки нужно быстрее зафиксировать сустав – это предотвратит развитие сильного отека, побочных патологий, ускорит реабилитацию в дальнейшем.
Правила первой помощи при травмах голеностопа:
Поврежденный голеностопный сустав нельзя массировать, пытаться самостоятельно вправить его. Запрещается использовать горячие компрессы и мази с разогревающим действием. Пострадавший не должен передвигаться без дополнительной опоры, больную ногу следует беречь от нагрузок минимум сутки после травмы.
При признаках открытого перелома запрещено использовать самостоятельно какие-либо методы лечения. Можно края раны обработать любым антисептиком, разместить жгут чуть выше поврежденного сосуда для остановки кровотечения. На рану наложить стерильную повязку.
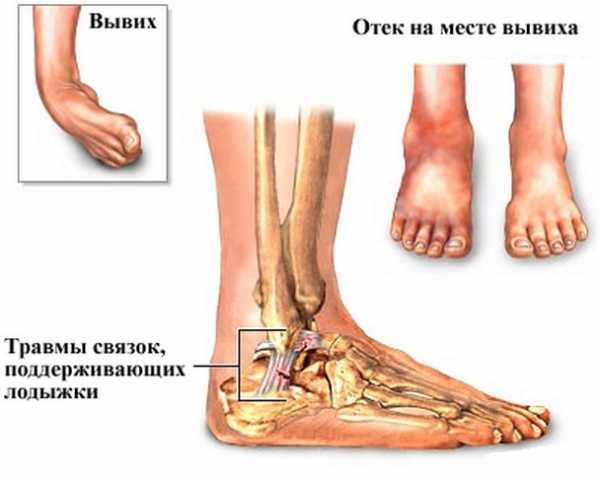
Когда срочно следует обратиться к врачу?
При любом ушибе голеностопного сустава требуется медицинская помощь. Только специалист сможет оценить степень травмы на основании внешнего осмотра и рентгеновского снимка. Но при некоторых опасных признаках вызывать скорую нужно незамедлительно.
Опасные симптомы повреждения лодыжки:
Все эти симптомы могут свидетельствовать о полном разрыве связок, переломе. Любое промедление или самостоятельное лечение может привести к возникновению осложнений, некроза тканей, полной или частичной потери подвижности сустава.

Способы терапии при травмировании голеностопного сустава направлены на уменьшение болевого синдрома, отечности, восстановление тканей и костей. При незначительных ушибах возможно лечение дома. При переломе пациенту потребуется некоторое время пребывать в стационаре.
Лечение связок голеностопа заключается в наложении тугой восьмиобразной повязки или гипсовой лангеты. Первые 48 часов после травмы нужно прикладывать холодные компрессы, затем можно использовать согревающие мази. Через 3 дня пациенту назначают восстановительный массаж, физиопроцедуры, необходимо начинать постепенно самостоятельно передвигаться.
При полном разрыве связок лечение на начальном этапе проводят в условиях стационара. Для устранения сильного боевого синдрома поврежденную область обкалывают новокаином. Если в суставной полости начинает скапливаться кровь, необходимо сделать пункцию для ее удаления.
Для лечения перелома голеностопа без смещения используют консервативные методы – гипсовую повязку или специальный лонгет придется носить 1,5–3 месяца. Если травма сопровождается смещением обломков костей, проводят репозицию – во время операции кости устанавливают в правильном положении, скрепляют их спицами, пластинами, винтами. Для удаления креплений потребуется повторное оперативное вмешательство через 12 месяцев.

Медикаментозное лечение:
Облегчить состояние помогут спиртовые компрессы, теплые ванночки с морской солью. Проводить процедуры можно через 3–7 дней после травмы, до этого момента прогревать пораженное место нельзя. Если своевременно не обратиться к врачу после травмы, то через несколько суток может развиться синовит. Самолечение часто приводит к артрозу, который развивается в течение нескольких лет.
Если поврежденная конечность будет долгое время обездвижена, то могут начаться трофические изменения, ухудшается кровообращение, развивается остеопороз, нарушаются двигательные функции.

Реабилитация и сроки восстановления
Сроки реабилитации голеностопного сустава зависят от вида травм, скорейшему выздоровлению способствует четкое следование инструкциям лечащего врача.
Сколько времени потребуется на восстановление голеностопа:
Для скорейшей реабилитации следует регулярно делать физиопроцедуры и комплекс лечебной физкультуры, массаж, чаще ходить пешком, подниматься по ступенькам, заниматься аквааэробикой. Чтобы быстрее вылечить ушиб, необходимо придерживаться специального питания. При повреждении мышц и сухожилий организм нуждается в белковых продуктах – мясо, молоко, яйца. Вернуть эластичность тканей помогут продукты с высоким содержанием витаминов группы B, кальция, фосфора – морепродукты, рыбий жир, семечки, орехи. Хорошо восстанавливают кости блюда, которые содержат желатин, имеют желеобразную консистенцию.

Методы самостоятельной терапии
Лечение в домашних условиях подразумевает выполнение специального комплекса физкультуры, который подбирает врач. Но есть ряд общих упражнений, которые помогут восстановить подвижность поврежденного сустава.
Комплекс лечебной физкультуры:
Во время выполнения упражнений дышать нужно в произвольном темпе. На начальном этапе лечения необходимо делать не более 10 повторений, постепенно довести это количество до 20 раз. После травмирования голеностопа следует чаще ходить босиком по песку и гальке, плавать.
Повреждение голеностопа – одна из наиболее частых травм суставов, от которой никто не застрахован. Минимальные знания о правилах оказания первой помощи позволят облегчить состояние пострадавшего, предотвратить появление осложнений.
feel-feet.ru