Слуховая система имеет сложное строение и состоит из 3-х основных отделов:
Каждый из них подвержен воспалению или возникновению заболевания, которое требует обращения к врачу-отоларингологу. Особенно опасны воспаления среднего и внутреннего уха. Близость к мозговой системе и возможность проникновения вредоносной микрофлоры, которая возникает при воспалительном процессе, в мозг – вероятно. Также длительное не обращение к врачу с воспалением уха чревато тугоухостью, полной глухотой и иными заболеваниями ушной системы.
Содержание статьи
Отит любого отдела ушной зоны может быть вызван:
Практически каждое инфекционное заболевание, которое длительное время не лечится, может привести к такому осложнению, как отит уха. Особенно часто это возникает, когда воспален один из лор-органов: горло или нос. Приближенность к ушной зоне позволяет болезнетворным микробам, вирусам, грибкам, бактериям проникать в ушную систему и вызывать воспаление. Особенно часто возникает отит при простудных болезнях и неправильных лечебных процедурах при промывании носа. Тогда болезнетворная слизь с легкостью проникает в среднее ухо, вызывая отит разных степеней.
Более подвержены заболеваниям ушей люди с пониженным иммунитетом, имеющие хронические заболевания, не следящие за личной гигиеной, неправильно питающиеся, имеющие аллергические реакции на разные компоненты, хаотично или длительно употребляющие препараты и пр.
Любое воспаление имеет характерные симптомы:
Но при отите разных степеней могут возникать и дополнительная симптоматика:
Причем боли при отите острой формы наиболее сильные. При переходе в хроническую форму они могут ослабевать или исчезнуть совсем. Но лечение надо продолжать, так как не вылеченный отит через некоторое время вновь проявит себя – только с большей силой. Боли при отите могут быть:
Болевые ощущения могут возникать в любой части уха – в зависимости от того, что является основной причиной болезни, основным возбудителем воспаления, стадии болезни, формы протекания, физиологических особенностей пациента и др.
По характеру течения и продолжительности заболевания медики классифицируют отит 3-х групп:
По клинической картине отит можно разделить на:
В зависимости от того, какое ухо поражено, отит делится на:
По месту расположения воспаления в ушной зоне отит бывает:
Данный вид отита, возникающий на внешней ушной раковине и слуховом проходе, – самый безобидный и быстро излечимый. Связан с поражением хрящевой ткани уха или слухового прохода и бывает:
Часто боли в хрящах – это симптомы перихондрита – воспалительного процесса в надхрящнице и коже. Когда воспаление охватывает все хрящи уха, то врачи диагностируют хондроперихондрит.
Сложный и опасный вид отита. Только данная разновидность может снизить слух или вообще привести к полной глухоте. Поражается улитка или полукружные каналы. Волосковые клетки, которые являются слуховыми рецепторами, при воспалении разлагаются и замещаются больной микрофлорой, которая может проникнуть и дальше – в мозг человека. Также именно во внутреннем ухе находится вестибулярный аппарат. Поэтому при возникновении данной разновидности отита человек может терять равновесие, у него нарушается координация движения. Обычно такая симптоматика появляется после 2-х недель с момента заражения бактериальной инфекцией, которая попадает в органы через кровь. Спровоцировать внутренний отит могут заболевания: менингит, черепные травмы, вирусные болезни других органов и систем и т.д.
Воспаление среднего уха зачастую имеет бактериальную природу возникновения, редко возбудителями болезни являются вирусы и грибки. Может быть вызвано:
Воспаление среднего уха может начаться вследствие неправильных медицинских манипуляций, в частности, промывания носа при насморке. Тогда болезнетворная слизь проникает в пазухи носа и в евстахиеву трубу, что вызывает отит. Если средний отит является осложнением инфекционного заболевания, то бактерии могут проникнуть в ушную зону через лимфосистему или по крови.
Любой отит требует обращения к врачу-отоларингологу. Воспаление необходимо диагностировать и локализовать как можно быстрее. Поэтому терпеть боль в ухе и другие симптомы отита не следует. При обращении к лору в первый же день будут проведены клинические и лабораторные исследования на выявление:
Все это поможет врачу точно поставить диагноз и разработать комплексную программу индивидуального лечения пациента, которая может состоять из:
Но для каждого вида воспаления нужен будет свой комплекс лечения, рассмотрим основные из них.
Определяется врачом в первый же день приема, тут же назначается лечение, которое может состоять из препаратов, повышающих иммунитет, витаминов разных групп, антибактериальных или антивирусных препаратов, антисептических мазей, кремов, капель Отипакс, Отинум, борный спирт и пр. При фурункулезе назначаются процедуры, включающие и физиолечение ультразвуком, инфракрасным излучением, лазером и пр. Успешно действует и электрофорез на разных препаратах. Назначение врача будут зависеть от разновидности заболевания наружной части уха. Если, к примеру, диагностируется серозный перихондрит, то потребуется обширное медикаментозное лечение, для гнойной формы – возможно хирургическое вмешательство.
Данный вид требует лечение антибиотиками и более сильными лекарствами антибактериального свойства. Доктор может выписать сосудосуживающие препараты для закапывания в нос, если отит возник вследствие простуды. При остром катаральном отите эффективны сухие тепловые процедуры в области уха, что улучшает снабжение клеток питательными веществами и кислородом при помощи полноценного кровообращения. При остром среднем гнойном отите надо периодически удалять гной из ушных раковин препаратами наружного применения, к примеру, 3% раствором перекиси водорода и антибиотиками. Все лечение будет зависеть от причины возникновения и основного возбудителя болезни. И назначить его может только специалист – врач-лор. Самолечение при среднем отите строго противопоказано, ведь классифицировать свое заболевание вы самостоятельно не сможете, следовательно, все методы будут неэффективны – в лучшем случае, вредны – в худшем.
При подозрении на данный вид воспаления требуется более обширная диагностика, которая, помимо традиционных методов: внешний осмотр, сбор анамнеза, осмотр отоскопом, эндоскопом, анализы, — включает и дополнительные диагностические мероприятия:
Как правило, если диагноз подтверждается, пациент госпитализируется и проходит лечение в стационаре. Возможно и операционное вмешательство.
К основному лечению лор может порекомендовать и лечение травами – фитотерапию. Она может быть:
Но без рекомендаций врача не стоит самим прибегать к средствам народной медицины. Возможно, что какие-то компоненты растений не будут сочетаться с тем же электрофорезом или препаратами. Поэтому, если есть желание попить чай с ромашкой, жень-шенем, зверобоем и пр., то посоветуйтесь с лечащим доктором.
Фитотерапия не может быть единственным методом лечения воспаления любой стадии и на любом участке ушной системы. Данный метод народной терапии может быть рекомендован врачом как дополнительное средство эффективного лечения отита.
При среднем отите теплые спиртовые компрессы на определенные области ушной зоны иногда показаны, но при некоторых формах – противопоказаны категорически. Поэтому вводить элементы народной медицины в свое лечение отита – только после квалифицированных рекомендаций.
если отит не лечить или обратиться за врачебной помощью слишком поздно, то могут возникнуть необратимые последствия в виде болезней:
Многие возникающие из-за не вылеченного отита заболевания приводят к инвалидности. А запущенные формы отита требуют операций и продолжительного лечения во время реабилитационного периода. Что также влияет на качество жизни и психологическое состояние пациента. Поэтому с первыми же признаками отита надо незамедлительно обращаться к врачу. А лучше – проходить профилактические обследования у лора – хотя бы 1 раз в год. Тогда будут выявлены все бессимптомные патологии слуховой системы. И глухота вам уж точно не грозит.
Оцени:
Загрузка...stopotit.ru
Благодаря сложному строению уха человек способен воспринимать звуки окружающего мира.
Малейший сбой в этом отлаженном механизме приводит к ухудшению слуха.
Нередки и воспалительные процессы, которые сопровождаются интенсивными болезненными ощущениями и опасны своими осложнениями.
К распространенному виду патологии воспалительного характера относится воспаление среднего уха, требующее незамедлительного и специфического лечения.
Среднее ухо является функциональным звеном, соединяющим наружное и внутреннее ухо. Звуковые волны, вызывающие колебание барабанной перепонки, в среднем ухе преобразуются в жидкостные колебания, которые фиксируют чувствительные рецепторы внутреннего уха.
Такой процесс обеспечен находящимися в среднем ухе специальными косточками в виде молоточка, стремечка и наковальни. Для стабильности работы необходимо определенное давление в этой полости, которое регулируется через евстахиеву трубу, соединяющую среднее ухо с носоглоткой.
Болезнетворные микроорганизмы, проникая через евстахиеву трубу в среднее ухо, провоцируют начало воспалительного процесса.
Возникновение воспаления среднего уха провоцируют:
1. Бактерии. Относятся к дремлющим инфекциям, которые активизируются при благоприятных условиях. Воспалительный процесс в среднем ухе связан с бурной деятельностью стрептококков, стафилококков, синегнойной или гемофильной палочки.
2. Вирусы. Попадая в носоглотку респираторные инфекции в виде риновируса, аденовируса, вируса гриппа, парагриппа способны распространяться и на ушные полости и провоцировать катаральные воспаления.
3. Грибки. Воспаление в ухе грибковой формы – редкое явление. Связано с неадекватной терапией антибактериальными средствами, провоцирующей распространение грибка Candida при дисбактериозе, ослабленном иммунитете.
Непосредственно в среднем ухе постоянно продуцируется жидкость, которая отводится в носоглотку через евстахиеву трубу, создавая защитный барьер от инфицирования. В тех случая, когда возникает отек слизистой, выход блокируется, а жидкость начинает скапливаться. Таким образом, создается благоприятная среда для развития патогенных инфекций.
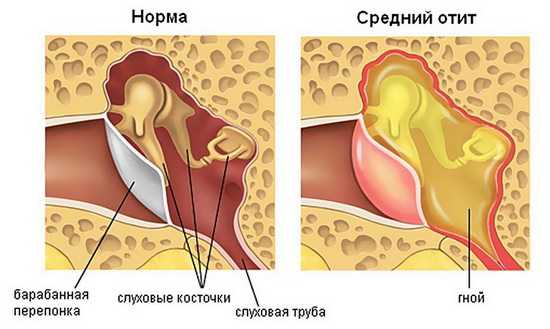
Скопление гноя при воспалении среднего уха
Человеческий организм способен распознавать и подавлять болезнетворные частицы. Поэтому не каждое простудное или вирусное заболевание заканчивается воспалением среднего уха.
Сбой в защитном механизме происходит:
• при длительном инфекционном процессе в носоглотке;
• вследствие отечности носоглотки, связанной с хронической или длительной заложенностью носа;
• после сильного переохлаждения;
• в результате аллергических реакций;
• при сниженных иммунных способностях организма;
• под воздействием хронических заболеваний;
• при авитаминозе и нерациональном питании;
• вследствие нарушения обменных процессов.
Риск развития воспаления в среднем ухе повышен:
• при аномальном строении органа;
• у детей из-за укороченной евстахиевой трубы;
• при травмах или ранениях;
• под воздействием перепада давления (баротравмах).
К менее распространенным способам проникновения инфекций в среднее ухо относится:
1. Распространение с током крови или лимфы при хронических вялотекущих инфекционных недугах типа пиелонефрита, остеомиелита.
2. Попадание через внешнее ухо вследствие повреждения барабанной перепонки.
Клиническая картина при воспалении среднего уха зависит от формы заболевания.
Для катарального острого воспаления свойственны интенсивные болезненные ощущения, которые могут иметь дергающий, режущий, приступообразный характер с иррадированием в затылок, челюсть.
К болям присоединяются другие признаки воспаления в виде:
• повышения температуры;
• общего недомогания;
• головных болей;
• неприятных ощущений в носоглотке.
Могут появляться ощущения заложенности уха, шума в голове, нарушений звуковосприятия. Но такая симптоматика смазывается на фоне сильных болей, которые можно отнести к «визитной карточке» воспаления среднего уха.
При отсутствии адекватной терапии патология переходит в экссудативную форму со скоплением экссудата в среднем ухе. Дальнейший прогресс сопровождается усилением болевых ощущений с перерождением серозной жидкости в гной.
Для гнойного воспаления характерно стадийное развитие патологии, имеющее свою симптоматику на каждом из этапов.
1. Во время доперфоративной стадии, в связи со скоплением в полости гнойных выделений, раздражающих болевые рецепторы, заболевание проявляется:
сильными болями, имеющими острый, пульсирующий характер;
повышенной температурой до 390;
тошнотой и рвотой;
признаками интоксикации;
снижением слуха.
2. На перфортативной стадии значительное скопление гнойного экссудата вызывает перфорацию барабанной перепонки, что сопровождается вытеканием гноя через образовавшееся отверстие. При этом симптоматика приглушается. Могут наблюдаться остаточные признаки:
болевых ощущений;
заложенности уха со снижением слуха;
субфебрильной температуры.
Если заболевание имеет запущенный характер и перешло в хроническую форму, симптоматика выражена:
• периодическим вытеканием гноя или слизи;
• снижением слуха;
• частыми перфорациями перепонки.
Для негнойного хронического воспаления характерно стойкое снижение слуха с тугоухостью. При этом присутствует заметное рубцевание перепонки и сухие перфорации.
Диагностика воспалений в среднем ухе не вызывает особых затруднений. На основании жалоб пациента и первичного осмотра ЛОР может поставить предварительный диагноз.
Для подтверждения диагноза применяют инструментальные обследования.
Отоскопия. При помощи специального прибора, имеющего вид цилиндра с расширением с одной стороны, доктор может оценить визуально состояние барабанной мембраны:
1. При вогнутой перепонке, что возможно из-за разряжения воздуха в ушной полости, диагностируют тубоотит.
2. Если перепонка выгнута наружу, что происходит под воздействием накопившейся в полости жидкости, определяют воспаление среднего уха.
3. При обнаружении дефектов в перепонке, сопровождающихся гноетечением, подтверждается гнойное воспаление перфоративной стадии.
Рентгенологические обследования. Необходимы при подозрениях на мастоидит, позволяют обнаружить внутричерепные осложнения. Для этих же целей обследование может быть проводено при помощи КТ.
Аудиометрия. Такое исследование необходимо для определения слуховых способностей пациента. При хронических процессах наблюдается частичная утрата этой функции.
Тимпанометрия. Необходима, чтобы выявить чувствительность мембраны, определив частоту ее колебаний. Изменение энергии звука может наблюдаться при наличии в среднем ухе жидкостной субстанции или отечности евстахиевой трубы.
Тимпаноцентез. Проводят только в тяжелых случаях. При помощи иглы прокалывается барабанная перепонка и извлекается скопившаяся жидкость в среднем ухе. Такая процедура, с одной стороны помогает облегчить состояние пациента, снизив давление в полости, с другой, полученная жидкость – это материал для дальнейшего обследования, позволяющий выявить вид инфекции, которая спровоцировала воспаление, и подобрать антибиотики, к которым эти микроорганизмы чувствительны.
Также необходим визуальный осмотр носоглотки, носовых полостей. Это позволяет выявить истинное происхождение воспаления.
Терапия воспаления в среднем ухе, прежде всего, направлена на устранение распространения инфекции. Поэтому под контроль берутся патологии носа в виде ринита, гайморита, синусита, а также простудные заболевания.
Если вид инфекции неясен, медики прибегают к выжидательной тактике. В этот период целесообразно применение:
1. Обезболивающих средств. Чтобы уменьшить болезненные ощущения, назначают местные антисептики. Ушные капли в виде Софрадекса, Отипакса применяются только по назначению доктора. При разрывах барабанной перепонки проникновение лекарственных средств в среднее ухо может спровоцировать повреждение слухового нерва.
2. Противовоспалительных медикаментов. При воспалениях в среднем ухе используют противовоспалительные нестероидные средства в виде Ибупрофена, гормональные препараты типа Преднизолона, Дексаметазона. Такие препараты помогают снять отечность, уменьшить воспалительные реакции.
3. Антигистаминных препаратов. Назначают только при аллергическом происхождении воспаления. Применение Клемастина, Тавегила, Супрастина устраняют отечность, появившуюся в виде реакции на аллерген, и помогают освободить слуховой проход.
Важно поддерживать во время лечения в чистоте носовые полости. Чтобы помочь пациенту избавиться от ринита рекомендуются сосудосуживающие препараты. Учитывая, что такие медикаменты вызывают пересыхание слизистой, использовать их необходимо строго придерживаясь инструкции.
Для лечения насморка лучше использовать препараты, изготовленные на основе воды морской или соли. Неплохие результаты показывают многокомпонентные гомеопатические спреи и капли.
Если выжидательная тактика не дает результатов, через 4–5 дней к лечению подключают антибиотики.
Антибактериальные медикаменты медики используют:
• пенициллинового ряда в виде Аугментина, Пенициллина;
• цефалоспоринов типа Цефазолина, Цефриаксона, Цефуроксима;
• макролидной группы в виде Кларитромицина, Азитромицина.
Терапия антибиотиками оправдана при наличии бактериальной инфекции. Если воспаление спровоцировано вирусами, эффект от такого лечения будет отсутствовать.
При вирусных воспалениях целесообразна противовирусная терапия препаратами Амизона, Амиксина.
Помните! При воспалительном процессе категорически запрещено прогревание ушей.
Согревающие процедуры разрешены после окончания острого периода недуга.
К хирургическому вмешательству прибегают крайне редко. Оперативные манипуляции требуются при отсутствии результатов консервативной терапии и при подозрениях на осложнения, затронувших головной мозг, при мастоидите.
Для профилактики воспалений среднего уха рекомендуется своевременное лечение простудных и других инфекционно-воспалительных заболеваний, тщательная гигиена полости рта и зубов, а также избегание переохлаждений и травм ушей.
zhenskoe-mnenie.ru
Наружный отит – это ушное заболевание, представляющее собой воспаление тканей наружного уха. В зависимости от того какую область охватывают его симптомы, а также интенсивности течения, лечение может занять от недели до нескольких месяцев. Чтобы предотвратить негативные последствия, с этим заболеванием необходимо ознакомиться более подробно.
Наружный отит встречается гораздо реже, чем средний. Чаще всего им болеют дети, так как они имеют слабый иммунитет и больше подвергаются факторам риска. Чтобы уменьшить риски заболеваемости, а также чтобы лечение наружного отита было эффективным, важно определить какие причины стали его провокаторами. Сюда можно отнести следующие факторы:
В большинстве случаев главными возбудителями являются кокковые бактерии, которые проникают под кожу наружного уха. Также это могут быть грибки, что еще более нежелательно.
Увеличивают риски заражения различные системные патологии, ослабляющие иммунитет, и недавно перенесенные инфекционные заболевания. Стрессы и переутомление, дерматозы и прочие проблемы – прямой путь к вышеописанной проблеме.

Симптомы этого заболевания проявляют себя по-разному, в зависимости от того, какая форма патологии наблюдается у человека. Различают следующие виды отита:
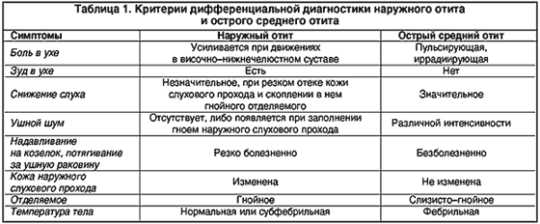
В таблице 1 приведены симптомы, характерные для наружного и среднего отитов. Ниже разберемся с разновидностями отита более подробно, чтобы понять принцип диагностики заболевания, его лечения и профилактики.
По своему проявлению ограниченный наружный отит во многом похож с обычным образованием фурункула. Инфицирование имеет ограниченный характер и не выходит за пределы пораженного участка. Развивается оно в несколько этапов. Симптомы ограниченного наружного отита следующие:
При наличии ограниченного внешнего отита существует риск распространения очагов воспаления на соседние участки уха. Например, после вытекания гноя из фурункула козелка наружного уха, воспаление может развиться на мочке или внутри ушной раковины. Это связано с тем, что любые микроповреждения, а также волосяные фолликулы и сальные железы – это потенциальные очаги болезни, если в них проникнут болезнетворные бактерии. Существует риск развития лимфаденита и множественного фурункулеза. В особых случаях правомерно подозревать такое осложнение, как мастоидит.
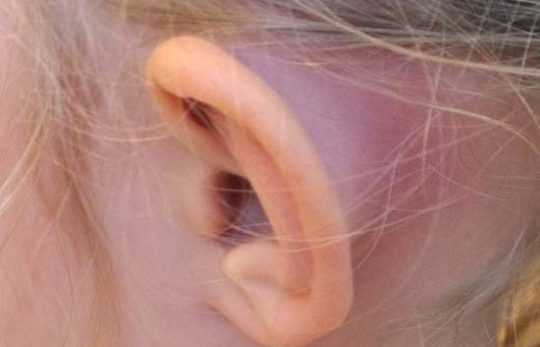
Для диагностики ограниченной формы заболевания проводят отоскопию, что выявляет наличие новообразования. При прорыве инфильтрата заметно углубление (отверстие) на вершине фурункула. При последующем нагноении может образоваться свищ. Чтобы удостовериться в отсутствие других причин ухудшения слуха, кроме как сужения ушного прохода из-за фурункула, проводят аудиометрию и снимают камертональные пробы.
Диффузный отит отличается обширным охватом мягких тканей наружного уха. Его симптомы также имеют интенсивный характер, но выражаются в следующем:
Наружный отит этого типа отмечается наличием незначительной секреции. По мере прогрессирования болезни выделения из серозных превращаются в гнойные. Если диффузный наружный отит острый, на весь процесс от катаральной стадии до выздоровления может уйти 2-3 недели. Если симптомы стали менее интенсивными, но инфекция и само воспаление остались, скорее всего, произошел переход патологии в хроническую форму.

При наличии диффузного отита происходит увеличение лимфатических узлов. Наблюдается припухлость околоушной области, а слуховой проход сужается. Это происходит из-за отечности мягких тканей, образования фурункулов и рубцов. В итоге развивается стойкая кондуктивная тугоухость.
Врач сможет диагностировать обширное воспаление внешнего уха уже после осмотра пациента. При отоскопии становится очевидным покраснение кожи в слуховом проходе и отечность. При прогрессирующем заболевании пораженные участки начинают продуцировать выделения, что связано с образованием повреждений эпителия: трещин, язв, эрозий. Существует риск перехода воспаления на барабанную перепонку и развития мирингита.
При наличии гнойного секрета или заражении грибком количество выделений увеличивается, появляется зуд и неприятный запах. Для определения подходящих препаратов, чтобы устранить возбудителя болезни, проводится анализ секрета на тип микроорганизмов и их реакцию на определенные лекарственные вещества.
При пальпации больного уха пациент испытывает неприятные ощущения. Боли усиливаются, в том числе при движении челюстью. Головные боли интенсивные и обширные.

Чтобы понять, как лечить наружный отит, в первую очередь необходимо определить его тип и причину развития. Рассмотрим каждую ситуацию более подробно.
Острый наружный отит лечится достаточно быстро и при своевременном начале терапии не оставляет следов. Чтобы снять симптомы отита внешнего уха используют противовоспалительные, антибактериальные, обезболивающие и антигистаминные препараты.
Лечение наружного отита ограниченного типа производится с помощью лекарств, а также путем хирургического удаления фурункула. При его вскрытии гной вытекает наружу, капсула выскабливается, а слуховой проход промывается раствором антибиотика. Далее, нужно следить за тем, чтобы на месте раны не началось повторное нагноение, а на соседних областях не появились другие гнойники.
Если начать лечение еще на начальных стадиях, можно обойтись только лекарствами. Для снятия воспаления и обеззараживания инфильтрата применяют антисептики и антибактериальные мази, в том числе препараты с нитратом серебра. Важно добиться устранения микроорганизмов, провоцирующих рост фурункула. Если момент был упущен, можно попытаться добиться вытяжения гноя из новообразования, например, с помощью мази Вишневского. При этом необходимо спать только на больном ухе, чтобы при прорыве гнойника, выделения вытекли наружу и не затронули барабанную перепонку.

Для ускорения выздоровления постарайтесь употреблять больше витаминов и не переохлаждаться. Нельзя допускать контакта воспаленного уха с водой. В противном случае болезнь может затянуться, ведь влажная среда улучшает размножение бактерий, ухудшает восприятие лекарств и распространяет проблему на здоровые участки эпителия.
Также воспаление можно устранить с помощью капель и мазей. Основной упор делается на обеззараживание. Анализ выделений позволяет подобрать наиболее эффективный антибиотик, а в случае выявления грибка – антимикотик. Лекарство вводят посредством вакцинирования пациента, системного приема таблеток, а также местным способом. В уши вставляют турунды, пропитанные лекарственным веществом, или закапывают антибиотик напрямую в слуховой проход. Чтобы устранить гнойные выделения производят дезинфицирующие промывания слухового прохода. Для большей эффективности используют физиотерапию. Упор делается на процедуры УФОК, УВЧ, аутогемотерапия и т. д. Также могут помочь облучение синей лампой и лазерная терапия.
Чтобы в дальнейшем наружный отит не повторился, следует повысить защитные силы организма и позаботиться об ограничении контакта с бактериями. При наличии инфекционного заболевания риски воспаления увеличиваются, поэтому нужно как можно скорее начать лечение основной болезни и параллельно следить за состоянием уха.
bezotita.ru
Отит — ЛОР-заболевание, представляющее собой воспалительный процесс в ухе.
В зависимости от характера процесса различают катаральный и гнойный отит. В зависимости от характера воспаления различают острый и хронический отит.
В соответствии с анатомическим делением уха на наружное, среднее и внутреннее отит различают на:
— наружный (ограниченный и разлитый). Наружный отит представляет собой воспаление кожи ушной раковины или наружного слухового прохода, расположенного между барабанной перепонкой и входным отверстием уха.
Ограниченное воспаление наружного уха чаще представлено фурункулёзом. Разлитое воспаление наружного слухового прохода наблюдается преимущественно при хроническом гнойном отите, вследствие внедрения в кожу и подкожный слой различных бактерий, а также грибковой инфекции. Воспалительный процесс нередко распространяется и на барабанную перепонку.
— средний — наиболее распространенная разновидность отита. Средний отит — воспалительный процесс в среднем ухе — полости, расположенной позади барабанной перепонки и образованной из трех косточек, проводящих звуки во внутреннее ухо. Развивается при проникновении в барабанную полость возбудителей инфекции, чаще через слуховую трубу.
По скорости развития и длительности течения средние отиты разделяют на:
— острые — непосредственной причиной которого является проникшая в барабанную полость патогенная микрофлора. Сопровождается повышением температуры до 38—39°С. Часто развивается, как следствие инфекционных поражений верхних дыхательных путей, или после гриппа, а у детей — скарлатины, кори, дифтерии и т. д. Воспаление среднего уха может распространяться на окружающие ткани: кожу наружного уха, сосцевидный отросток, околоушную слюнную железу.
Стадии острого отита. Существуют пять стадий острого воспаления среднего уха:
— стадия острого евстахиита — ощущение заложенности, шум в ухе, температура тела нормальная (повышена в случае имеющейся инфекции).
— стадия острого катарального воспаления в среднем ухе — резкая боль в ухе, температура повышается до субфебрильной, асептическое воспаление слизистой оболочки среднего уха, шум и ощущение заложенности нарастают.
— доперфоративная стадия острого гнойного воспаления в среднем ухе — боль резко усиливается, становится нестерпимой, иррадиируя в зубы, шею, глотку, глаз; отмечается снижение слуха и усиление шума в ухе; температура тела достигает фебрильных цифр, картина крови приобретает воспалительный характер.
— постперфоративная стадия острого гнойного воспаления в среднем ухе — боль ослабевает, начинается гноетечение из уха, шум и тугоухость не проходят, температура нормализируется.
— репаративная стадия — воспаление купируется, перфорация закрывается рубцом.
— хронические — обычно является продолжением острого отита и развивается вследствие пониженной сопротивляемости организма, и может вызвать продолжающееся повреждение среднего уха и барабанной перепонки. Хронический средний отит часто начинается безболезненно, без повышения температуры. Иногда в результате хронического среднего отита может наблюдаться слабая потеря слуха.
Обычно средний отит при различных инфекционных заболеваниях не ведет к потере слуха. Исключение составляют случаи гнойного среднего отита, когда происходит разрушение морфофункциональных структур среднего уха.
Хронический отит опасен, особенно если в ухе образуется так называемая костоеда (холестеатома), постепенно разрушающая кость, и гнойный процесс переходит на внутреннее ухо. В этом случае возникает внутренний отит — лабиринтит.
— внутренним или отит внутреннего — уха обычно называется Лабиринтит, при котором происходит поражение воспринимающих частей органов слуха и равновесия (вестибулярного аппарата).
В зависимости от характера образующегося воспалительного экссудата отиты разделяют на:
— катаральные (гриппозные) – отличаются бурным течением с выраженной интоксикацией. При скарлатине отит характеризуется сильными болями в ухе, высокой температурой, обильным гноетечением. Для гриппа характерно геморрагическое воспаление с кровоизлияниями в барабанную перепонку и сукровичным отделяемым из уха. Возможны средние отиты как бактериальной, так и вирусной (например, при кори) природы. Больных обычно беспокоят стреляющие боли в ухе. При осмотре обнаруживают признаки воспаления среднего уха, а в запущенных случаях — гноетечение.
— гнойные. Боль в ухе, гнойные выделения из слухового прохода, а также повышенная температура — симптомы острого гнойного среднего отита. Наблюдается повышение температуры, из уха начинает выделяться гной (начало гноетечения связано с прорывом гноя через барабанную перепонку). После окончания выделений состояние больного улучшается, боль стихает. Обычно это ведет к окончательному выздоровлению, но иногда гной не находит выхода, что может вызвать распространение инфекции в полость черепа (возможно развитие менингита, абсцесса мозга).
— репаративные.
Причина возникновения отита.
Наиболее частыми причинами заболевания являются болезнетвормые микробы, в том числе стрептококи, пневмококки, стафилококки, гемофильные палочки, а также другие патогенные и условно-патогенные бактерии (родов моракселла, ацинетобактер, клебсиелла, синегнойная палочка), активизирующиеся при вирусном или бактериальном воспалении слизистой оболочки носа (таким образом, особенно при хронических отитах, инфицирование может протекать по типу суперинфекции, реинфекции или аутоинфекции).
Воспаление среднего уха при инфекционных болезнях редко бывает первичным, чаще оно является осложнением воспалительного процесса в верхних дыхательных путях или осложнении самого инфекционного заболевания. Т.е. отит часто развивается как следствие инфекционных поражений верхних дыхательных путей, или после гриппа, а у детей — скарлатины, кори, дифтерии и т. д.
В зоне риска – дети до шести лет (ввиду физиологических особенностей возраста), аллергики и все, кто переболел любым инфекционным заболеванием.
Дети, у которых слуховая труба короткая и инфекция легче проникает в барабанную полость, особенно подвержены этому заболеванию.
Часто средними отитами дети болеют, если имеются аденоидные разрастания (аденоиды) или инфекционный процесс в пазухах. Отит у новорожденных возникает в результате попадания околоплодных вод в среднее ухо во время прохождения по родовым путям.
Другими причинами отита являются: наличие хронических заболеваний, снижение иммунитета, переохлаждение, закупорка евстахиевой трубы и застаивание жидкости в среднем ухе. Отит может развиться на фоне воспаления кариозного зуба, травм уха, после чистки ушей непредназначенными для этого предметами (булавками, спичками).
Симптомы отита.
Общие симптомы отита: слабость, расстройство сна и аппетита; боль в ухе может отдавать в различные части головы, усиливаться при глотании, кашле и чихании; характерны шум в ухе, резкое снижение слуха.
В зависимости от вида отита симптомы заболевания проявляются по-разному.
Наружный отит сопровождается периодическими ноющими болями, наблюдаются покраснение и отек кожи наружного слухового прохода, припухлостью ушной раковины, незначительным увеличением температуры тела, резкая болезненность при надавливании на козелок ушной раковины. Появляется чаще всего из-за механических повреждений ушной раковины или тканей наружного слухового прохода, травм.
Отит среднего уха появляется как воспаление слизистой оболочки среднего уха. Он очень опасен последствиями – при отсутствии лечения возможна полная или частичная потеря слуха, поражение головного мозга. Симптомы: внезапная и острая боль в ушах, пульсирующие острые боли-прострелы, заложенность уха, различные шумы (шум журчащей воды), ухудшение слуха, беспокойный сон, повышение температуры тела свыше 38- 39°С градусов, гноетечение.
При внутреннем отите наблюдаются головокружение, снижение слуха, тошнота, рвота, нарушение равновесия.
Для гнойного воспаление в барабанной полости характерны «стреляющие» боли в ухе. С течением времени гной прорывает барабанную перепонку, ухо начинает «течь», а боль и повышенная температура могут уменьшиться. Признаком перфорации барабанной перепонки при отите является появление различных выделений из уха (серозных, кровянистых или гнойных).
Лечение отита.
Лечение всех видов отитов сопровождается назначением антибиотиков, реже — сульфаниламидных препаратов (ципрофлоксацина), которые применяют при выраженном воспалении и повышенной температуре.
При наружных отитах обычно в наружный слуховой проход вводят марлевые турунды, смоченные 70% спиртом, делают согревающий компресс, проводят физиотерапевтические процедуры, назначают витаминотерапию.
При образовании абсцесса показано его вскрытие.
При разлитом воспалении промывают слуховой проход дезинфицирующими растворами (3 % раствор борной кислоты, раствор фурациллина).
При средних отитах назначают постельный режим, по показаниям антибиотики, сульфаниламидные препараты, антисептики. При высокой температуре — амидопирин, ацетилсалициловая кислота. Местно применяют согревающие компрессы и физиотерапию. Для уменьшения боли в ухо закапывают в теплом виде 96 % спирт. При появлении гноетечения закапывание в ухо прекращают. При отсутствии эффекта от консервативного лечения проводят рассечение барабанной перепонки.
Если после прекращения гнойных выделений из уха и рубцевания барабанной перепонки слух остается пониженным, назначают продувание, пневматический массаж.
При отите внутреннего уха (лабиринтите) применяют консервативное лечение (постельный режим, дегидратационную и антибактериальную терапию). При лабиринтитах с фистульным симптомом и сохранившейся функцией лабиринта, при неэффективности антибактериальной терапии, прибегают к общеполостной трепанации. Абсолютным показанием к операции на лабиринте одновременно с операцией на среднем ухе является секвестрация лабиринта или гнойный лабиринтит с лабиринтогенными внутричерепными осложнениями.
Отит. Народные средства и рецепты лечения отита в домашних условиях.
ВНИАМНИЕ: обязательна консультация врача при применении средств народной медицины.
— согревающий компресс: вначале перед наложением компресса нужно смазать кожу вокруг ушной раковины вазелином или «Детским» кремом. Затем в слегка подогретом спиртовом растворе (50 мл спирта на 50 мл воды) или в водке намочить марлю или чистую мягкую салфетку, отжать и положить вокруг ушной раковины. Сама раковина и слуховой проход должны оставаться открытыми. Из вощеной бумаги вырезать круг, сделать надрез посередине и надеть его на больное ухо, снова оставив раковину и слуховой проход открытыми. Поверх бумаги положить вокруг уха вату и закрепить ее бинтом. Держать компресс достаточно 1—2 часа, на ночь его оставлять не надо. Можно ставить компрессы каждый день, пока болит ухо. Для компресса годится и камфорный спирт, наполовину разведенный водой.
— сок граната смешать с медом и смазать внутреннюю поверхность уха.
— закапывать в ухо по 2 капель сока лимона 2-3 раза в день.
— настой аира болотного: корень аира болотного залить 40°-м спиртом в соотношении 1:10. Настоять 8 дней в темноте. Принимать по 30 капель 3 раза в день до еды.
- 2 шт. лавровых листьев измельчить и залить кипятком, настаивать 30 минут. Смачиваем в жидкости ватку или бинтик, вводим в ухо. Процедуру повторять через каждые два часа.
— настойка пиона: корень пиона уклоняющегося залить 40°-м спиртом в соотношении 1:10. Настоять 1 месяц. Принимать по 20-25 капель 2-3 раза в день.
— настойка чеснока: 300 г чеснока,0,5 литра спирта. Чеснок очистить, сложить в банку и залить спиртом. Настаивать 3 недели. Разбавляется в дозах 125 мл молока на 20 капель. Принимать 1 раз в день.
— мумие смешать с несоленым свиным салом (1:10) и капать в ухо.
-выпить в течение дня смесь свежевыжатых соков: морковь — 270 г, сельдерей — 150 г, редис — 90 г; или другая смесь: морковь — 270 г, сельдерей — 150 г, петрушка — 60 г.
— вводить в ухо марлевые тампоны, смоченные 20%-ной настойкой прополиса на 96-градусном спирте. Тампоны менять ежедневно. Курс при лечении гнойного отита 3—4 недели.
— при гнойном отите закапывать в ухо сок из листьев грецкого ореха: по 3 капли в ухо.
— чесночная настойка: смешать в равных частях по объему чеснок (попустить через чесночницу) и растительное масло. Настоять в плотно закрытой посуде на солнечном свету или в теплом месте 10 дней, периодически встряхивая содержимое. Затем добавить несколько капель эвкалиптового масла или глицерина. Закапать несколько капель в больное ухо. Перед употреблением чесночное масло нужно подогреть. Масло надо закапывать осторожно и медленно.
— завернуть в полотенце нагретый кирпич или большой камень и приложить его к больному уху на 2 часа. Можно использовать для этих же целей морской песок, прокаленный на сковороде и завернутый в плотную холщовую ткань. При этом надо принимать как можно больше потогонных средств: чай с малиной, медом, липой и т. д.
— капли при отите: 1 ч. ложку сока мяты, 1 ч. ложку меда развести в 0,5 стакана теплой воды, закапывать в больное ухо.
— настой травы верблюжьей колючки: 1 ст. ложку измельченной травы верблюжьей колючки залить 1 стаканом воды, довести до кипения, кипятить на медленном огне 5 минут, настаивать 30 минут, процедить. Принимать по 0,5 стакана 3 раза в день при лечении гнойного отита.
— припарки из сбора трав: в равных частях берем: корневище аира обыкновенного, кору дуба, корневище лапчатки прямостоячей, траву чабреца (тимьяна). 2 ст. ложки сбора завернуть в ткань, поместить в стакан с кипятком на 3—4 минуты, отжать. Делать припарки 3—4 раза в день.
— компрессы с настоем трав: в равных частях берем траву донника лекарственного и цветки ромашки лекарственной. 2 ст. ложки смеси залить 1 стаканом кипятка, настаивать 30 минут, процедить. Смочить в настое ткань, слегка отжать и применять в качестве компресса.
www.prirodlekar.ru
Средний отит – это воспаление области позади барабанной перепонки. Воспаление уха появляется в том случае, когда слуховые трубы, соединяющие ухо с носом, наполнены жидкостью. Слизь, гной и бактерии могут также скопляться позади барабанной перепонки, в результате чего человек будет чувствовать давление и боль, которые вызвало воспалительный процесс. Проявления этой болезни нужно знать, чтобы вовремя осуществить лечение воспаления в среднем ухе у себя или ребенка.
Заболевание обычно начинает проявляться с насморка. Хотя взрослые тоже могут получить ушную инфекцию, болезнь наиболее распространенная у новорожденных и маленьких детей. Это потому, что у ребенка евстахиева труба уже и короче, чем у у взрослых, и жидкости легче попасть в ловушку в среднем ухе. В целом, 75% всех детей получают ушные инфекции. Заболевание появляется чаще всего в возрасте от 6 - 11 месяцев. В возрасте одного года, 60% детей имели воспаление среднего уха хотя бы один раз, а 17% 3 раза и более.
Отит также может никак не проявляться, однако если жидкость остается внутри среднего уха в течение длительного периода времени это может привести к потере слуха. Хотя это осложнение может развиваться само по себе, оно чаще всего возникает после лечения острого среднего отита.
Основные симптомы острой формы болезни таковы:
1.
боль в ушах
2.
Высокая температура (лихорадка) 38 ° C или выше
3.
недостаток энергии
4.
слабость
5.
недомогание
6.
небольшая глухота
Воспаление среднего уха у детей
У детей с ушными инфекциями появляется жар и раздражительность. Так как дети не могут понять источника их дискомфорта они не могут рассказать о том, что случилось с ними.
Другие симптомы воспаления у маленьких детей включают в себя:
1.
ребенок постоянно тянет и потирает ухо
2.
раздражительность ребенка
3.
плохой аппетит
4.
беспокойство по ночам
5.
непрекращающийся кашель
6.
насморк
7.
понос
8.
отсутствие ответа на тихие звуки или другие признаки проблемы со слухом
9.
потеря равновесия.
Хроническое воспаление в среднем ухе
Ушные инфекции, которые протекают в течение многих месяцев, известны как хронический гнойный средний отит. Это состояние встречается реже, и затрагивает около 1 ребенка на каждые 100 детей и одного из 50 взрослых.
Наиболее распространенным симптомом хронического гнойного воспаления является постоянные и обычно безболезненные выделения из пострадавшего уха. Некоторая степень потери слуха в пораженном ухе является обычным явлением.
Как правило, инфекции уха проходят без осложнений. Большинство детей имеют незначительные, временные потери слуха во время и некоторое время после воспаления.
Иногда в случаях воспаления барабанная перепонка перфорируется (в ней образуется отверстие) и гной может вытекать из уха. Это помогает облегчить боль, ведь давление на барабанную перепонку снижается, но это также может привести к повторному заражению инфекции. Могут развиться повреждения костей в среднем ухе и появиться холестеатомы.
При каких симптомах воспалительных заболеваний среднего уха у ребенка нужно вызывать врача?
Поговорите с вашим лечащим врачом, если симптомы болезни не проходят в течение 24 часов, или если вы заметили вытекающий из уха гной. Также нужно обратиться за помощью к врачу при следующих признаках:
1.
Температура тела поднимается выше 38 градусов, ведь лихорадка сигнализирует о возможности более серьезных инфекций (особенно у младенцев и маленьких детей)
2.
У вашего ребенка из-за воспаления развивается ригидность затылочных мышц
3.
Ваш ребенок очень вялый.
Если вы подозреваете, что у вашего ребенка есть ушная инфекция, особенно, если ваш ребенок в возрасте до двух лет, позвоните своему педиатру. Сообщите врачу симптомы воспаления среднего уха у вашего ребенка, если они не прошли в течение 24 - 48 часов.
Если сильная боль вдруг останавливается, это свидетельствует о разрыве барабанной перепонки. Плавание и погружение под воду может сделать только хуже. Если у вашего ребенка разрыв барабанной перепонки, он должен избегать купания или ныряния полностью. Если у вашего ребенка воспаление среднего уха, используйте ватные шарики покрытые вазелином во время купания, чтобы предотвратить осложнения.
Осложнения при воспалениях в среднем ухе
Как правило воспаление протекает гладко, без осложнений. Большинство детей имеют незначительные временные потери слуха. Возникновение постоянной потери слуха почти невозможно, но риск увеличивается в том случае, если ребенок перенес не одно воспаление среднего уха. Другие возможные осложнения болезни:
1.
Разрыв барабанной перепонки, которая обычно заживает сама по себе
2.
Хронические, рецидивирующие инфекции уха
3.
Расширение аденоидов или миндалин
4.
Мастоидит - инфекции черепных костей
5.
задержки в развитии речи ребенка.
Если инфекции в ушах не проходят в течение 4 лет, ваш врач может предложить удаление аденоидов у вашего ребенка.
Лечение болезни включает в себя непосредственно лечение инфекции, снижения болей и других симптомов, а также предотвращения будущих воспалений. Если бактериальная инфекция присутствует, ваш врач назначит вам антибиотики. Однако большинство ушных инфекций проходят самостоятельно.
Ваш врач может предложить использовать обезболивающие препараты. Существует также альтернативное лечение и способы предотвращения постоянных и рецидивирующих воспалений уха. Например, травяные ушные капли и гомеопатические средства могут помочь в лечении или профилактике болезни.
Прежде чем давать какие-либо лекарства вашему ребенку, будь то растительное лекарственное средство или БАД, - вам следует проконсультироваться с вашим врачом.
Антибиотики при воспалении среднего уха
Общим правилом для врачей всегда было лечение антибиотиками детей с ушными инфекциями. Так как антибиотики, как правило, оказывают только негативное влияние на организм, Академия педиатров и Американская Академия педиатров предложила выжидать 72 часа с начала болезни, в случае если:
1.
Ребенок старше 6 месяцев
2.
Ребенок здоров
3.
Ребенок имеет слабые симптомы или неясный диагноз.
Заболевание чаще всего появляются у детей в дошкольном возрасте. Воспаление среднего уха происходит вследствие закупоривания жидкостью евстахиевой трубы. Закупорка может быть вызвана:
1.
Респираторными инфекциями, такими как простуда или грипп
2.
Аллергии
3.
Воздействие табачного дыма
4.
Зараженные или заросшие аденоиды (миндалины)
5.
У детей, которых кормят лежа (с помощью питьевой бутылки, лежа на спине)
6.
Воспаления уха проявляются чаще всего в зимнее время. Само по себе воспаление не заразно, но простуда может распространяться среди группы детей и вызвать заболевание у некоторых из них.
Факторы риска для развития воспалений среднего уха:
Факторы риска возникновения болезни следующие:
1.
Возраст - дети в возрасте от 6 - 36 месяцев, чаще всего переносят заболевание
2.
Посещение заведений для детей
3.
Недавно перенесенная болезнь, например простуда или инфекция пазухи
4.
Воздействие табачного дыма
5.
Семейный анамнез
6.
Кормление из груди.
www.astromeridian.ru
Среднее ухо – это небольшая полость между наружным и внутренним ухом. В функциональном отношении среднее ухо обеспечивает трансформацию колебаний воздуха в колебание жидкости, которое регистрируется слуховыми рецепторами внутреннего уха. Это обеспечивается проведением звуковой вибрации от барабанной перепонки к слуховым нервным рецепторам с помощью специальных косточек (молоточек, наковальня, стремечко). Для выравнивания давления между полостью и окружающей средой среднее ухо сообщается с полостью носа евстахиевой трубой. Проникновение инфекционного агента происходит по этой анатомической структуре и приводит к воспалению – средний отит.
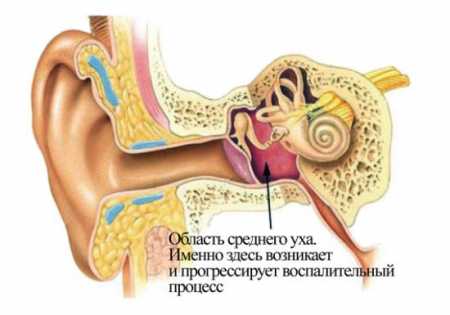 К развитию воспаления приводит инфекционный процесс, вызванный несколькими группами возбудителей:
К развитию воспаления приводит инфекционный процесс, вызванный несколькими группами возбудителей:
Проникновению возбудителя по евстахиевой трубе способствует ряд факторов:
По длительности течения процесса выделяют острый (развивается чаще, длительность воспаления не более 1-го месяца) и хронический (развивается вследствие нерационального лечения и развития устойчивости бактерий к антибиотикам, протекает до полугода и дольше) средний отит. В зависимости от типа образуемой жидкости в среднем ухе, существует несколько видов отита:
Существует несколько характерных признаков, указывающих на развитие среднего отита и воспалительного инфекционного процесса:
Выраженность этих симптомов и их комбинация зависят от интенсивности воспалительного процесса. Отит в основном является односторонним процессом.
Постановка диагноза не вызывает затруднений. Для определения функциональных и структурных изменений в среднем ухе используются рентгенография, общий анализ крови и бактериологическое исследование.
Неадекватное лечение или его отсутствие могут привести к таким серьезным осложнениям:
 Лечение воспаления в среднем ухе направлено на достижение нескольких целей. Для этого используются несколько групп лекарственных средств:
Лечение воспаления в среднем ухе направлено на достижение нескольких целей. Для этого используются несколько групп лекарственных средств:
Самая главная задача терапии среднего отита – полное уничтожение возбудителя в среднем ухе для предотвращения хронического течения процесса и его осложнений.
infmedserv.ru
Воспаление уха — это достаточно распространенное явление. Чаще всего недугом болеют малолетние дети, так как воспаление развивается на фоне недолеченного простудного или же инфекционного заболевания. Но бывают, кроме этого, и другие причины проявления болезни.
Воспалительный процесс в ушах способен развиваться по самым различным причинам. И у взрослых, и у ребенка основные причины образования недуга следующие:
Но самой распространенной причиной воспаления в ухе является отит или же воспалительный процесс близлежащих к уху органов.
Симптомы недуга различаются в связи с характерной причиной образования болезни.
Но некоторые симптомы воспалительного процесса схожи, например, наличие боли в ушах. Симптомы в виде боли могут различаться по характеру: боль может пульсирующей, острой, регулярной, стреляющей, переменчивой, колючей, режущей или давящей. Сопутствующие симптомы воспалительного процесса в ушах: повышение температуры тела, гнойные или жидкие выделения из воспаленных ушных раковин, головная боль, тошнота, общая слабость.
В зависимости от того обстоятельства, какая часть слухового аппарата была воспалена, симптомы болезни могут существенно различаться.
Воспаление уха чревато своими негативными осложнениями, если своевременно не обратиться к соответствующему доктору и не провести соответственного лечения, то болезнь может привести к полнейшей потере слуха. Особенно опасно воспаление у ребенка, поэтому при обнаружении первичных симптомов заболевания, малыша следует незамедлительно показать отоларингологу.
В том случае, если боли в ушах сопутствует резкое повышение температуры тела, рвота или же выделения из уха кровянистой или гнойной массы, то больному следует незамедлительным образом вызывать бригаду экстренной помощи.
Незамедлительно обратиться за получением медикаментозной помощи необходимо, если симптомы воспаления уха проявляются у ребенка.
При проявлении начальных симптомов воспалительного процесса в ушах, необходимо обратиться к доктору. Только квалифицированный специалист способен поставить только точный диагноз и дальше назначить соответственное в этом случае лечение.
Лечение воспаления уха в взрослых проводится следующими медикаментозными методами:
Не рекомендуется у взрослых проводить лечение воспаления уха ушными каплями и мазями, если на это действие не получено одобрение от доктора.
По назначению доктора лечение воспаления уха у взрослых хорошо проводить следующими препаратами:
В дополнительное лечение воспалительного процесса в ухе входит закапывание в нас назальных сосудосуживающих капель (при заложенности носа) и купирование боль в ушах при помощи закапывания капель на основе борного спирта.
Для ребенка проводится только то лечение воспаления уха, которое назначается доктором после осмотра маленького пациента и постановки диагноза.
Чтобы облегчить болезненное состояние у ребенка в домашних условиях разрешается провести серию следующих процедур:
В большинстве случаев народное лечение в комплексном сочетании с традиционной терапией помогают эффективно и быстро избавиться от недуга. Важно помнить, что народное лечение недопустимо использовать для лечения воспаления в ухе у ребенка, так как лечением детских болезней должен заниматься лишь специалист, а народная терапия способна только отяготить болезненное состояние маленького пациента и вызвать серьезные осложнения болезни. У взрослых народное лечение обязательно должно быть одобрено лечащим доктором.
Какие народные методы эффективны для лечения воспаления уха у взрослых?
Строго воспрещено проводить лечение народными препаратами воспаления в ухе у взрослых при наличии следующих симптомов:
Если проведенные методы народной терапии не улучшают общего состояния у больного, а только усугубляют болезненную ситуацию, то лечение должно быть срочно прекращено.
Никакое лечение воспаления в ушах не потребуется, если своевременно пользоваться надежными методами профилактики от ушных заболеваний:
Важно: Администрация сайта напоминает: все материалы на сайте представлены, исключительно, в ознакомительных целях. Не занимайтесь самолечением! При подозрении на серьезное заболевание – немедленно обратитесь к врачу.
uhobolit.ru